急性硬膜下血肿术后合并吉兰-巴雷综合征1例分析
吴莹 唐伟 刘敏 刘京松 张军
·短 篇·
急性硬膜下血肿术后合并吉兰-巴雷综合征1例分析
吴莹 唐伟 刘敏 刘京松 张军
吉兰-巴雷综合征(Guillain-Barre syndrome,GBS)为周围神经脱髓鞘疾病,为运动神经病变,感觉神经较少累及,主要病理改变为神经纤维脱髓鞘,严重病例可继发轴突变性,临床表现为四肢对称性迟缓性瘫痪,严重者可出现呼吸肌麻痹;病因未完全明了,多数学者认为是一种自身免疫介导的周围神经病,多种因素均能诱发本病,多与空肠弯曲菌、巨烃细胞病毒、EB病毒、带状疱疹病毒、AIDS感染有关。硬膜下血肿术后合并吉兰-巴雷综合征临床少见,现报道如下:
1 病 例
患者,男,58岁,主因头痛10 d、硬膜下血肿术后6 d突发肢体无力2 d于2016年11月10日转入神经内科。
现病史:患者10 d前无明显诱因出现头痛,为持续性全头胀痛,无恶心、呕吐,无昏迷,在门诊作头颅CT、MRI示急性硬膜下血肿,于6 d前在全麻下行“双侧硬膜下血肿钻孔引流术”,手术顺利,术后头痛缓解;于2 d前患者突然出现双下肢无力,不能走路;于1 d前患者出现双下肢无力加重,双上肢出现无力,四肢均不能活动,急查血钾正常,以“吉兰-巴雷综合征?”转入本科,发病以来大小便正常。查体:T36.0 ℃,P70次/min,R21次/min,BP160/70 mmHg,神志清楚,双侧瞳孔等大正圆,直径2.5 mm,直接间接对光反射灵敏,双侧眼球运动正常,双侧额纹、鼻唇沟对称,伸舌居中,咽反射正常,颈软, 四肢肌力0级,肌张力降低,肱二、三头肌腱反射及桡骨骨膜反射消失,膝腱反射及踝反射消失,双侧腹壁反射正常,提睾反射正常,跖反射消失,双侧巴氏征阴性,克氏征阴性,四肢痛、温、触觉正常。入院后辅助检查:血常规、尿常规、肾功能、凝血功能、心肌标志物、血电解质均正常。新斯的明试验(-),转科诊断为吉兰-巴雷综合征。
即往史:既往有高血压病史20年。
转科后第2 d患者突然出现闭眼困难、不能说话,不能吞咽,呼吸困难,查体:不能闭眼,咽反射消失,呼吸幅度小,口唇发绀,四肢肌力0级,血气分析:PCO260 mmHg,PO250 mmHg,SO2:70%,考虑累及颅神经与呼吸肌,合并呼吸衰竭, 急转入ICU予以气管插管、气管切开、机械通气治疗,治疗予以大剂量免疫球蛋白、甲泼尼龙冲击治疗,行血浆置换(共4次)治疗,出现黄痰、发热、白细胞升高等肺炎征象,给抗炎等支持对症治疗。肢体无力7 d后查神经电生理检查示双正中、左尺、右胫后神经运动波幅下降,右尺、双腓总神经运动波幅未引出;双胫后及右尺、左腓总神经潜伏期延长;双腓总、胫后、正中、尺神经感觉波幅、传动速度正常;双正中、胫后神经F波未引出(图1),提示神经源性损害(运动纤维受损)。肢体无力14 d腰穿CSF检查:脑脊液压力180 mmH2O,外观色清亮,潘氏试验(++),白细胞计数2~3×106/L,蛋白质0.95 g/L(正常值0.15~0.45 g/L),葡萄糖4.1 mmol/L(正常值2.5~4.4 g/L),氯化物121.0 mmol/L(正常值120~130 mmol /L),抗GQlb抗体IgG、抗GTlb抗体IgG、抗GDlb抗体IgG均阳性。发病后42 d患者脱离机械通气,自主呼吸,吞咽功能恢复;四肢肌力2级,肌张力降低。诊断为硬膜下血肿术后合并吉兰-巴雷综合征。
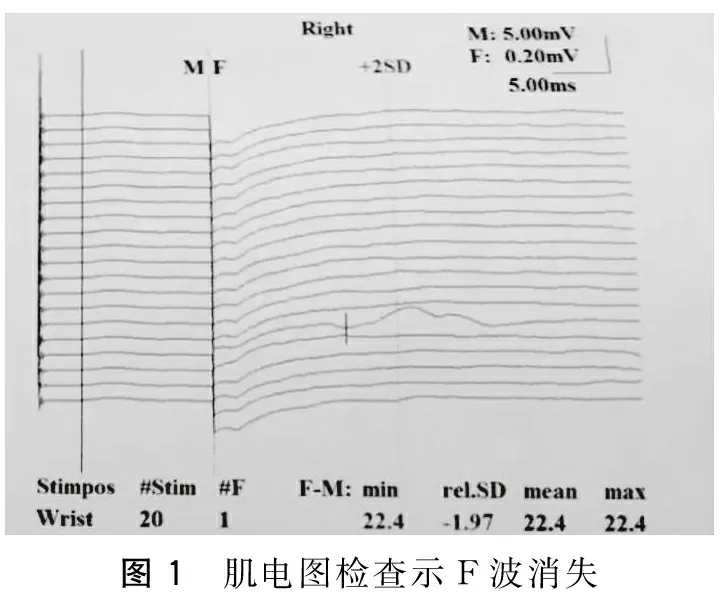
图1 肌电图检查示F波消失
2 讨 论
急性硬膜下血肿(acute subdural hematoma,ASDH )术后并发吉兰-巴雷综合征(GBS)的病例临床较少见,这两种疾病均为神经内科常见的疾病,但它们的病因及发病机制不同。急性硬膜下血肿是神经外科较常见的一种颅内血肿,多因头部轻微外伤引起。本患者无明确外伤史,又称为自发性急性硬膜下血肿,多发生于老年患者。自发性急性硬膜下血肿主要与高血压病有关。本患者有高血压病史20年,长期慢性的高血压可以造成皮层桥静脉血管硬化,脆性增加,破裂出血。皮层小动脉呈直角发出的分支形成了潜在的脆弱点,容易自发性出血。可能诱因如突然剧烈咳嗽、 排便时用力使腹压突然增加、体位突然改变致颅内压增高所致。吉兰-巴雷综合征是一种与免疫有关的疾病,目前病因未明,可能为感染诱导的迟发过敏性自身免疫性疾病,其病理改变是脊神经脱髓鞘、周围神经血管发生炎性改变,甚至可出现继发轴索变性。
本患者急性起病,急性硬膜下血肿术后6 d出现双下肢无力,进行加重,迅速进展四肢瘫痪,累及颅神经与呼吸肌,四肢肌力0级,肌张力降低,四肢腱反射消失,而感觉正常。肌电图检查示四肢运动神经潜伏期延长,波幅下降,感觉神经波幅、传动速度正常,F波未引出。2周后脑脊液出现蛋白细胞分离现象,可诊断吉兰-巴雷综合征。病变累及四肢运动神经波幅下降,说明有轴索受损,预后不良。本例有颅神经、脊神经受损,发病4 d内迅速进展四肢瘫痪,累及呼吸肌,病情重。由于早期神经电生理检查可无阳性表现,脑脊液2周后有改变,临床诊断有一定困难,需与以下疾病鉴别,即(1) 重症肌无力:本病有病态性易疲劳性波动性和新斯的明试验阳性,本患者与之不符;(2)周期性瘫痪:本病不累及颅神经,脑脊液正常,血钾正常可除外;(3)急性脊髓炎:有病理征阳性,有感觉障碍,有大小便障碍,本患者不支持。
目前陆续有报道称外源性神经节苷脂、脑出血、蛛网膜下腔出血、外科手术等可以诱发吉兰-巴雷综合征。另有报道提示在脑干脑炎及狼疮脑病的部分患者脑脊液中检测到神经节苷脂抗体。本例脑脊液神经节苷脂抗体:抗GQlb抗体IgG、抗GTlb抗体IgG、抗GDlb抗体IgG均阳性,表明脑及脊髓组织中也存在神经节苷脂抗体。本研究推测急性硬膜下血肿术后合并吉兰-巴雷综合征可能发病机制:神经节苷脂抗原可能为脑及脊髓组织和周围神经之间共同存在的抗原,神经节苷脂存在于神经元的胞膜中,在正常情况下组织中的神经节苷脂可能被掩盖,当某种原因如出血、外伤可导致该抗原显露,体内免疫系统产生自身神经节苷脂抗体,攻击脊神经根和周围神经,最终使患者合并吉兰-巴雷综合征。另外,由于慢性硬膜下血肿导致病灶区大脑皮层受压,局灶脑组织缺血、缺氧可致血-脑屏障破坏及使神经内分泌系统功能发生紊乱,患者手术时处于应激状态,经上因素导致免疫系统出现失衡,尤其当患者对自身免疫反应有高度敏感性时免疫反应过度强烈也可能是发病原因之一。此机制的证实有待进一步深入研究。
R745.4+3
A
1007-0478(2017)06-0561-02
10.3969/j.issn.1007-0478.2017.06.023
116021 大连大学附属新华医院[吴莹 唐伟(通讯作者) 刘敏 刘京松 张军]
(2017-03-02收稿)

