成人寰椎后弓解剖学研究及内固定钉板系统设计
王宾宾,马向阳,杨进城,杨浩志
(1.第二军医大学研究生院,上海 200433;2.广州军区广州总医院骨科医院脊柱外科,广东 广州 510010;3.南方医科大学,广东 广州 510515)
因创伤、炎症、肿瘤、先天畸形等因素导致的寰枢椎生理关系破坏及运动功能异常称为寰枢椎不稳。作为常见的上颈椎疾患,因其易导致延髓、脊髓受压出现四肢感觉、运动功能障碍甚至死亡,临床上多采用手术治疗[1-2]。后路手术因术野显露充分、固定切实牢靠、并发症少等优点被广泛应用于临床。手术方式由早期的线缆技术、椎板夹技术到一度被认为是金标准术式的经关节螺钉固定技术(magerl技术),再到如今应用最为广泛的钉棒技术[3]。寰椎椎弓根螺钉或侧块螺钉固定因其良好的生物力学稳定性及较高的植骨融合率,已成为寰枢椎后路固定融合的首选方式。但因寰椎位置深在,毗邻复杂及解剖变异,显露及置钉过程中存在损伤椎动脉、C2神经根、静脉丛的风险,导致术中出血增加及术后枕后麻木,甚至出现无法置钉的情况[1,3]。因此,需要一种既能有效降低寰椎置钉风险,又可作为寰椎椎弓根螺钉或侧块螺钉置钉失败的补救措施,还可作为后路寰枢椎翻修可选的内固定方法。国外曾有文献报道寰椎后弓锁定钉板系统,但其设计尚存在一些缺陷,且规格参数按照欧美人种设定,不完全适用于国人。为此,我们通过测量健康成人寰枢后弓解剖参数并据此设计了成人寰椎后弓内固定钉板系统。
1 资料与方法
1.1 实验材料 通过医学影像存档与通信系统(PACS),按下述标准随机抽取60例(男30例,女30例)成人寰椎三维CT(simenz)影像资料并用自带测量工具进行测量。纳入标准:年龄≥18岁,CT资料齐全,寰椎后弓发育正常且结构完整;排除标准:年龄<18岁,CT资料不全,寰椎后弓发育异常及结构破坏者。扫描条件:平卧位,扫描层次垂直于颈椎纵轴,120 kV、54 mA/0.5 s,显示视野10 cm×10 cm,成像矩阵512×512,层厚1 mm,并行三维重建。30例(年龄、性别不详)干燥寰椎骨标本(南方医科大学解剖教研室提供)。纳入标准:寰椎后弓完整无畸形。测量工具为国产游标卡尺(精确度0.01 mm)及角度测量仪(精确度0.01°)。
1.2 测量内容与方法 后结节中央及距中央5 mm、10 mm、15 mm处高度及厚度、水平面后弓夹角、内侧面外侧螺钉半距、后弓交叉螺钉最大长度(螺钉完全位于髓腔内且刚触及外侧螺钉)(CT测量方法如图1所示,标本测量方法如图2所示)。分析左右两侧所得数据及两种来源所得数据差异有无统计学意义并根据测得数值设计寰椎后弓内固定钉板系统。
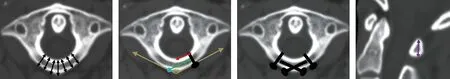
a 后弓厚度(0 mm、5 mm、10mm、15 mm处,黑色箭头) b 水平面后弓夹角(黄色),交叉螺钉最大长度(绿色),交叉螺钉进钉点(蓝色),内侧面外侧螺钉半距(红色) c 后弓螺钉钉道示意图 d 后结节中央高度(紫色箭头)
图1 CT测量示意
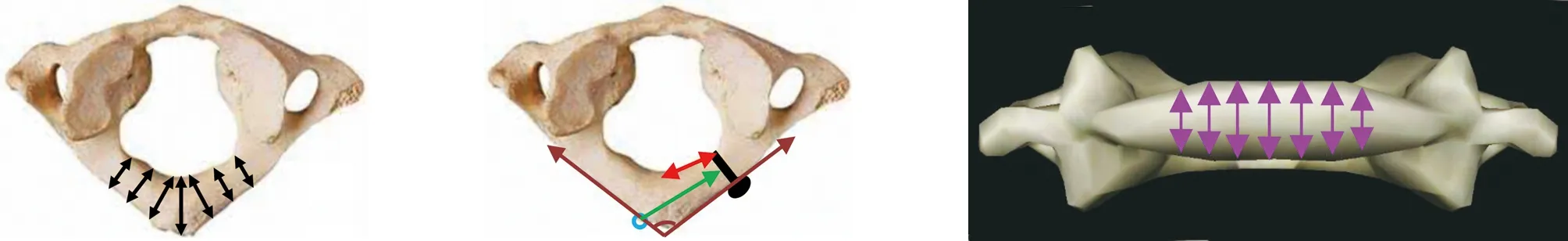
a 后弓厚度(0 mm、5 mm、10mm、15 mm处,黑色箭头) b 水平面后弓夹角(褐色),交叉螺钉最大长度(绿色),交叉螺钉进钉点(蓝色),内侧面外侧螺钉半距(红色) c 后弓高度(0 mm、5 mm、10mm、15 mm处,紫色箭头)
d 螺钉进钉点(橙色圆点) e 交叉螺钉钉道(后面观) f 螺钉钉道(轴位观)
图2 标本测量示意
2 结 果
2.1 测量结果 共测量了30例男性及30例女性CT资料,平均年龄41.0岁(18~62岁),30例干燥寰椎骨标本性别及年龄不详(见表1~2),CT及标本所测得的左右两侧数据差异均无统计学意义,如表3所示。两种不同来源(CT、标本)所得的大部分数据均差异无统计学意义,但两种测量途径所得的后弓交叉螺钉最大长度及后弓内侧面外侧螺钉半距间差异有统计学意义且CT测得值较标本测得值小约0.5 mm。CT与标本所得结果比较时,后结节厚度以及距结节中央10 mm处后弓厚度两组数据方差不齐,采用Mann-Whitney U检验,且两组数据差异均无统计学意义。
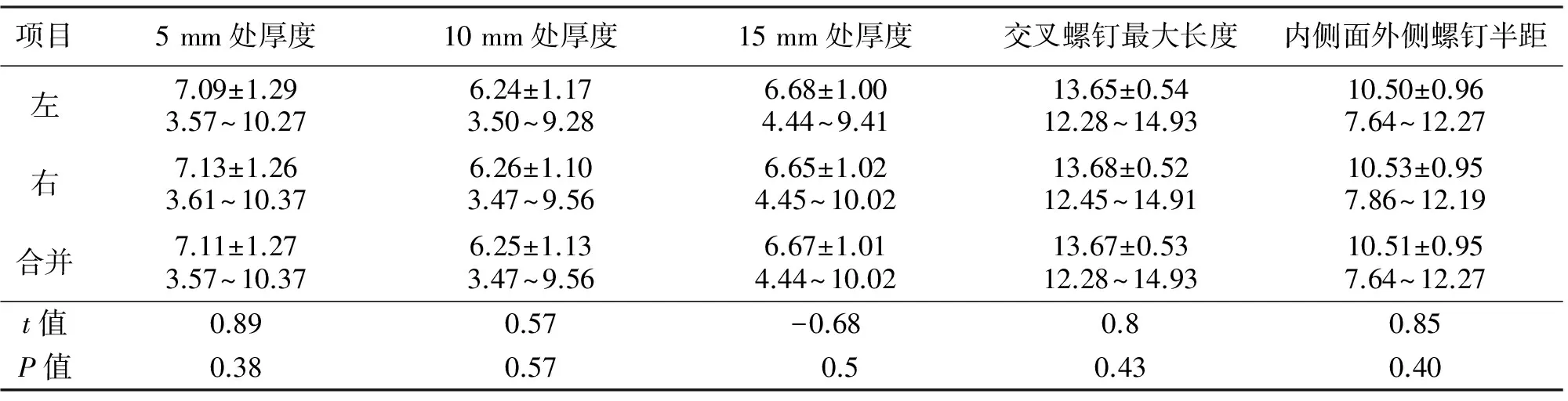
表1 60例CT部分测量结果(mm)
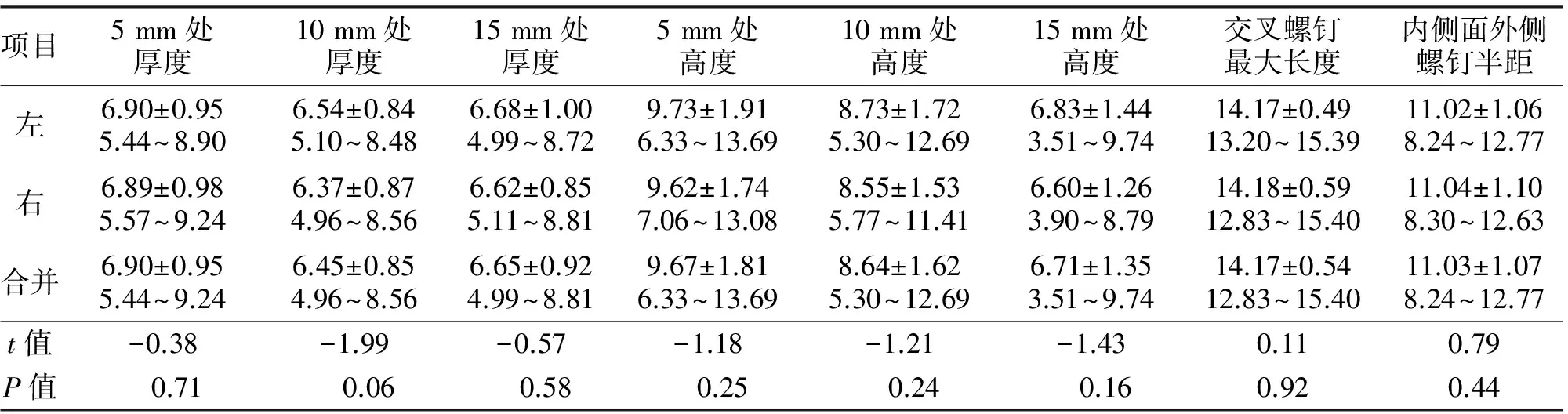
表2 30例寰椎骨标本部分测量结果(mm)

表3 CT与标本测量结果

表4 寰椎后弓钉板系统主要参数设计(mm)
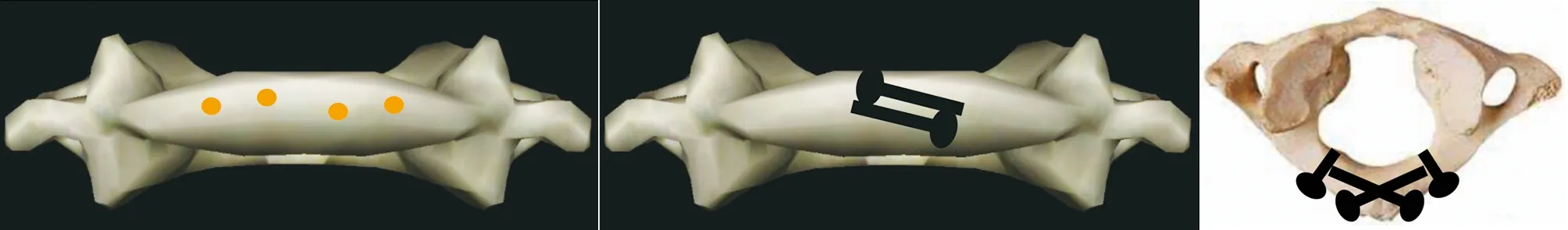
2.2 钉板系统设计 钉板系统螺钉参数设定如表4所示。其余参数如下:板总长30.0 mm,左右对称,板厚2.0 mm;中央宽6.0 mm,距中央5 mm、10 mm、15 mm处宽度分别为7.0 mm、6.0 mm、5.0 mm;4枚螺钉及钉孔直径均为2.5 mm;交叉螺钉为非锁定螺钉,外侧垂直螺钉为锁定螺钉;外侧钉孔表面连有可旋转“U”槽,可与直径3.5 mm钛棒连接从而与枢椎螺钉构成后路寰枢椎钉棒内固定系统(见图3)。
3 讨 论
3.1 寰椎常见内固定方法及特点 寰枢椎常见的内固定方法主要有钢丝固定(Gallie法和Brooks法)、椎板钩固定、经关节螺钉固定(Magerl)及钉棒固定,其中寰椎常见置钉方式主要有侧块螺钉及椎弓根螺钉[3-4]。钢丝固定因操作简单,早期应用较为广泛,但因其存在内固定强度尤其抗轴向旋转能力较弱、要求后弓结构完整、钢丝穿行过程中可能损伤脊髓、植骨不融合率较高及一般需外固定辅助等缺点现已较少单独采用,多与magerl技术联合应用[4-6]。

a 后弓板后视 b 后弓板前视
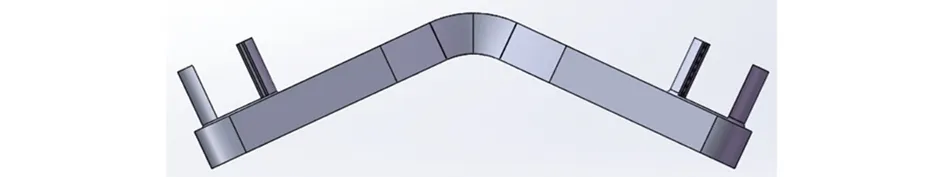
c 后弓板下视
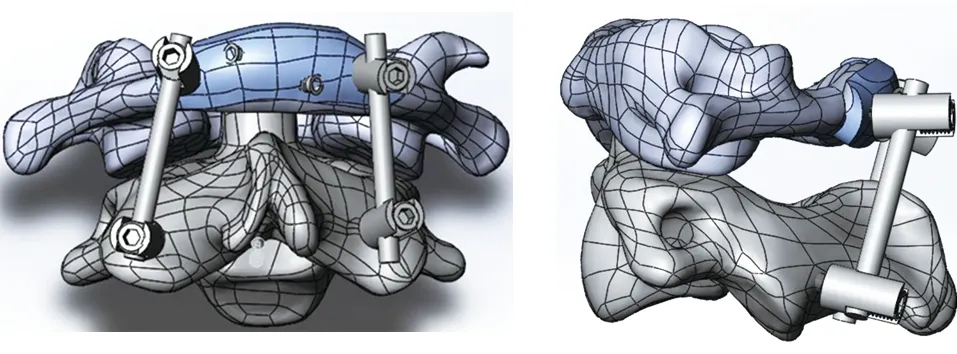
d 上颈椎内固定后视 e 上颈椎内固定侧视
图3 寰椎后弓钉板系统
椎板钩技术同样因装置放置困难、抗旋转能力弱、钩的滑移、假关节形成、植骨不融合率偏高、需要后弓结构完整甚至可能导致后弓骨折且无复位作用等问题现已被新的内固定技术所取代[3,5]。Magerl螺钉技术联合钢丝技术或椎板钩技术生物力学稳定性好,植骨融合率高,且不需外固定辅助,一度被认为是寰枢关节后路内固定的金标准[4,7-8],但因存在以下不足限制了其临床应用,现已逐渐被钉棒技术取代:a)无提拉复位作用,置钉前需要寰枢椎解剖复位;b)C臂引导下置钉,存在放射暴露的风险;c)不适用于肥胖或者胸椎后凸畸形者(难以置钉);d)有椎动脉、脊髓及舌下神经损伤的风险;e)无法置钉的风险[3,9]。钉棒内固定技术因操作便捷、组合方式多样、抗轴向旋转能力强,植骨融合率高且有提拉复位作用已成为临床应用最为广泛的术式[3]。但是无论寰椎侧块螺钉还是椎弓根螺钉,均对置钉技术要求较高且存在损伤脊髓、椎动脉、神经根及静脉丛的风险,甚至因解剖变异导致部分患者无法置钉[3,10-11],在一定程度上限制了其临床应用及推广。
3.2 寰椎后弓内固定钉板系统的解剖可行性 本研究从CT资料及寰椎标本两方面进行解剖结构测量,并根据测得结果设计寰椎后弓内固定钉板系统。寰椎后弓为左右对称的弧形骨性结构,中间膨大处为后弓结节。寰椎后弓虽存在解剖变异,但总体结构相对固定。寰椎后弓解剖指标主要涉及后弓高度及厚度(设计板宽及螺钉长度),后弓交叉螺钉长度及后弓内侧面外侧螺钉半距。
3.2.1 后弓高度 如表2~3所示,测得后弓结节中央高度为(9.48±0.95)mm(CT)、(9.97±2.18)mm(标本),标本测得距结节中央5 mm、10 mm、15 mm处高度分别为(9.67±1.81)mm、(8.64±1.62)mm、(6.71±1.35)mm。Christensen等[12]通过测量120例寰椎骨标本后得出寰椎后结节中央高度为(9.58±2.26)mm,朱海波等[13]通过对180例国人寰椎干燥骨标本测量后得出寰椎后结节中央高度为(9.60±1.74)mm。金国鑫等[14-15]通过对100张寰椎三维CT片测量得出后结节高度为(7.8±1.2)mm,且91%高度>7 mm,椎动脉沟移行处内侧后弓高度左侧为(4.7±0.9)mm,右侧为(4.6±0.8)mm且93.5%高度大于3.5 mm,证明寰椎后弓交叉置入2枚3.5 mm螺钉在解剖上是可行的且生物力学实验表明稳定性良好[15-16]。我们的测量结果与Christensen等及朱海波等的结果相近,但高于金国鑫等的测量数据,可能原因为我们测量的CT资料均为成人而金国鑫等测量的CT资料未明确为成人来源,另外抽样误差及CT所测数据与标本所测数据间的差异亦是可能的原因。因实际置钉过程中会有骨皮质的少量膨胀[14],为了提高置钉安全性且为后续植骨床留足空间,我们将后弓交叉螺钉直径设计成2.5 mm。
3.2.2 后弓厚度 我们的测量结果如表3所示,其中后结节中央厚度为(7.80±1.60)mm(CT)、(7.44±1.32)mm(标本),距中央10mm处厚度为(6.25±1.13)mm(CT)、(6.45±0.85)mm(标本)。Christensen等[12]通过测量120例寰椎骨标本得出后结节中央厚度为7.82 mm。Kelly等[17]分别于50例成人干燥寰椎骨标本及50张寰椎轴位CT上测量后得出结节中央平均厚度为8.5 mm(标本)、7.0 mm(CT);后弓最薄处位于结节中央两侧10 mm处,为6.4 mm(标本)、5.3 mm(CT),提示后弓螺钉置入后至少有6 mm位于后弓骨质内,避免了因钉道过短导致抗拔出力不足的问题。我们测得后结节中央的厚度及距后结节中央10 mm处厚度与Christensen等及Kelly等学者的数据相差不大,但无论CT所测还是标本所得平均厚度均大于6 mm,再次证明了后弓螺钉置入后至少有6 mm位于骨质内。因此,考虑板的厚度为2 mm,我们将垂直螺钉长度设定为8 mm,既保证了螺钉具有一定的把持力,又有效降低螺钉刺破腹侧皮质突入椎管导致硬膜囊及脊髓损伤的风险。
3.2.3 后弓交叉螺钉长度 金国鑫等[14-15]通过对10具干燥成人寰椎骨标本测量后得出理想的后弓交叉螺钉进钉点位于后结节旁开3.6~3.8 mm,理想的钉道长度(进钉点到椎动脉沟内侧缘的髓腔距离)为17.0 mm,并认为大部分后弓交叉螺钉长度可达15 mm。我们设定的进钉点与金国鑫等报道的相近,即后结节旁开4.0 mm处,平行于后弓置入,但为避免对外侧螺钉产生干扰,结合我们的测量结果及板的厚度,我们将后弓交叉螺钉长度设为15 mm,理论上13 mm位于骨质内(板厚2 mm),较金国鑫等设计的螺钉有效长度有所减少,但骨道长度减少是否会降低其把持力进而影响固定效果目前尚未见相关报道。笔者将在后续的研究中探讨此问题。
3.2.4 内侧面外侧螺钉半距 寰椎后弓存在一定厚度并呈扇弧形,内、外侧面椎动脉沟半距存在一定差别,为减少术中剥离及防止置钉过程中损伤椎动脉,设计钉板时既要使板的外侧缘不超过外侧面椎动脉沟内缘,又要保证最外侧螺钉置入后不会伤及椎动脉。文献报道剥离寰椎后弓时不宜离后结节过远,一般不超过1.5~2.0 cm,以免损伤椎动脉[5]。朱海波等[13]通过测量得出椎动脉沟前内侧半距左侧平均11.3 mm,右侧平均10.9 mm,后外侧半距左侧平均20.7 mm,右侧平均20.2 mm。Kaplan[18]的测量结果为椎动脉沟前内侧缘半距为距后结节12~16 mm,外侧缘半距为22~28 mm。因此本研究将钢板总长度设计成30 mm,左右对称,外侧螺钉入钉点位于左右两侧距后结节中央12.5 mm处,垂直于后弓表面置钉后测得理论上内侧面螺钉半距(螺钉外侧缘距后结节中央的距离)为10.51 mm(CT)、11.03 mm(标本),小于内侧缘椎动脉沟半距,保证了置钉的安全性。
3.2.5 后弓夹角 我们测得寰椎后弓水平面夹角平均为130.70°(CT)、135.07(标本),为节约塑形时间并使板更好的贴附于寰椎后弓,我们将板设计成左右对称,夹角为130.0°。如此,几乎不需或只需简单的塑形即可与大多数后弓紧密贴合,节约了手术时间。
3.3 寰椎后弓钉板系统 Kelly等[17]曾于2008年报道C1后弓锁定钉板联合C2椎板螺钉内固定技术,体外生物力学实验证实其与Harms钉棒技术稳定性相当。但其螺钉设计成4枚直径为2.4 mm且均垂直于钛板方向置入,虽然垂直方向进钉可以使钛板更加贴合于寰椎后弓表面,且在相同条件下螺钉把持力更强,但寰椎后弓厚度有限,垂直置钉限制了螺钉置入深度进而可能影响其固定强度。另外,因钉头垂直于后弓表面,一旦穿破后弓腹侧皮质过深,外露钉头尖端可能造成硬膜甚至脊髓损伤,出现脑脊液漏、截瘫甚至死亡等严重后果。再者,为促进植骨融合,寰枢椎均要求坚强固定,目前无论侧块螺钉还是椎弓根螺钉,直径均为3.5 mm,固定效果良好。Kelly等采用4枚2.4 mm螺钉固定,虽然螺钉数量增加理论上会增加固定强度,但螺钉直径的减小可能会使固定强度降低且螺钉松动及断钉风险增加。为了避免上述情况,加之文献报道89%的患者寰椎后弓可以交叉置入3.5 mm螺钉且生物力学实验证实其固定效果令人满意[15]。但考虑到寰椎后弓体积较小,螺钉直径过大可能会导致后弓劈裂且影响后续植骨床制备。因此,我们将螺钉直径设计成2.5 mm,内侧螺钉为后弓交叉螺钉,外侧螺钉垂直于后弓表面置入,螺钉直径较Kelly等设计的螺钉稍增加且充分穿过了寰椎后弓结节处坚固的骨质,加之交叉置钉骨道长度增加,从而使其把持力增加。另外,交叉置钉使螺钉全程位于后弓髓腔内,避免了损伤硬膜及脊髓的风险。但是,尽管有研究认为C2椎板螺钉固定与C2椎弓根螺钉固定相比二者植骨融合率相当[19],但寰椎后弓较枢椎椎板体积更小,后弓置入螺钉是否影响植骨床的制备及后续植骨融合尚未见报道。另外,寰枢椎后路手术一般都需要植骨,常见的植骨部位为寰枢椎板间、后弓与枢椎棘突间及侧块关节[20],侧块关节植骨会增加侧方暴露范围,从而增加手术创伤及毗邻的神经血管损伤风险,因此,椎板间或棘突间植骨是更为理想的植骨方式。寰椎后弓本身高度有限,加上表面钛板覆盖,可供植骨区域非常有限。Kelly等设计的寰椎后弓锁定板未能很好的解决植骨床的问题[16-17]。而我们将板的中央处设计成向头端的弧形凹陷,使后弓结节后下缘骨质充分外露作为植骨床,较好地解决了植骨区域的问题。另外,我们将靠近结节的2枚钉孔设计为非锁定孔,便于调整后弓交叉螺钉钉道方向使其顺利置入对侧后弓。
3.4 CT测量与标本测量的比较 本研究中大多数变量经CT测量及标本测量所得数据差异无统计学意义,意味着CT测量可以很全面真实的反映实体的解剖特点。但对于后弓交叉螺钉长度及内侧面外侧螺钉半距两个变量,经CT测量与经标本测量所得结果差异有统计学意义,一定程度上似乎说明CT影像并不能真实反映出所有解剖学特征。对于CT测量与标本测量的关系,多数学者认为二者之间差异无统计学意义[14]。但kelly等[17]的研究则表明CT测得数据平均比寰椎干燥骨标本测得数据小1 mm左右。我们的观点与大多数学者的观点一致,即CT资料可以很好的反映实体的解剖学特点,轻度的差异主要由于样本的同质性不同及抽样误差所致。因此,通过术前CT测量初步确定螺钉长度及置钉角度,结合术中实际探查,可以有效提高置钉安全性,降低手术风险及相关并发症发生率。
3.5 创新与不足 本研究从CT影像资料及干燥寰椎骨标本两个方面测量成人寰椎后弓系列解剖参数,并且比较两种来源所得数据差异有无统计学意义,避免了大多数研究所采用的单一影像学数据造成的偏倚,可信度更高。另外,创新性的寰椎后弓交叉螺钉设计及后弓结节后下缘弧形凹陷,既避免了Kelly等报道的钉板系统可能存在的缺陷,又充分地利用了寰椎后弓解剖学特征,有效解决了临床比较关注的置钉安全性及植骨的问题。
但是,本研究中成人寰椎骨标本数量较少且年龄及性别无法确定,大多数数据仍来自于CT资料测量,然而CT测量结果与成人标本测量结果的差异性仍有待进一步明确;加之抽样测量误差及解剖变异使本研究所得数据并不能完全真实的反映整个人群寰椎后弓解剖结构,笔者将在后续的研究中进行更大量的成人寰椎骨标本测量。另外,螺钉直径及钉距仍需进一步研究以确定最佳组合。再者,螺钉的抗拔出力、钉板系统的整体固定强度及其与枢椎螺钉联合应用于寰枢椎后路内固定的三维稳定性均需进一步测试,笔者将在后续的研究中予以完善。
3.6 结论 a)国人成人寰椎后弓测量结果表明后弓内固定钉板系统在解剖上是可行的,可成为现有寰枢椎钉棒内固定的良好补充。b)CT影像资料可较好地反映实体的解剖特征,为临床实践提供有力的参考,但可能无法真实地反映所有的解剖结构。c)寰椎后弓钉板系统的初步设计较好的运用了后弓的解剖特点,并初步解决了临床关注的置钉安全性及植骨区域的问题,但其稳定性有待进一步证实。
参考文献:
[1]Syre P,Petrov D,Malhotra NR.Management of upper cervical spine injuries a review[J].J Neurosurg Sci,2013,57(3):219-240.
[2]Richard J.Bransford M,Timothy B,et al.Upper cervical spine trauma[J].J Am Acad Orthop Surg,2014,22(11):718-729.
[3]Huang D,Hao D,He B,et al.Posterior atlantoaxial fixation:a review of all techniques[J].Spine J,2015,15(10):2271-2281.
[4]倪斌,郭翔.对后路寰枢椎固定技术的评价及选择策略[J].中国脊柱脊髓杂志,2013,23(5):392-393.
[5]马乐群,镇万新,徐亮,等.Apofix椎板夹内固定在寰枢椎不稳治疗中的应用[J].中华骨科杂志,2005,25(10):28-31.
[6]Menendez JA,Wright NM.Techniques of posterior C1to C2stabilization[J].Neurosurgery,2007,60(1):103-111.
[7]刘海兵,王文军.寰枢椎后路内固定术的研究进展[J].中国现代医药杂志,2009,11(4):128-131.
[8]Lapsiwala SB,Anderson PA,Oza A,et al.Biomechanical comparison of four C1to C2rigid fixative techniques:anterior transarticular,posterior transarticular,C1to C2pedicle,and C1 to C2 intralaminar screws[J].Neurosurgery,2006,58(3):516-521.
[9]郭晓辉,刘兰泽,逯强,等.寰椎后弓螺钉在寰枢椎后路固定融合手术中的应用[J].中国脊柱脊髓杂志,2015(12):1129-1131.
[10]马向阳.寰椎后路螺钉固定技术[J].中国骨科临床与基础研究杂志,2015,7(3):177-182.
[11]Jurgen Harms,Melcher R P.Posterior C1to C2fusion with polyaxial screw and rod fixation[J].Spine,2001,26(22):2467-2471.
[12]Christensen DM,Eastlack RK,Lynch JJ,et al.C1anatomy and dimensions relative to lateral mass screw placement[J].Spine,2007,32(8):844-848.
[13]朱海波,贾连顺,孙启全,等.寰椎测量及临床意义[J].解剖学杂志,1997,20(6):517-520.
[14]金国鑫,王欢,李雷,等.寰椎后弓螺钉交叉固定的解剖学研究[J].中华骨科杂志,2012,32(1):65-69.
[15]Guo-Xin Jin,Huan Wang,Lei Li,et al.C1posterior arch crossing screw fixation for atlantoaxial joint instability[J].Spine,2013,38(22):1397-1404.
[16]Guo-Xin J,Huan W,Li L.Unilateral C1posterior arch screws and C2laminar screws combined with a 1-side C1~2pedicle screw system as salvage fixation for atlantoaxial instability[J].J Neurosurg Spine,2016,24(2):315-320.
[17]Kelly BP,Glaser JA,Diangelo DJ.Biomechanical comparison of a novel C1posterior locking plate with the harms technique in A C1to C2fixation model[J].Spine,2008,33(24):920-925.
[18]Eb K.Surgical approaches to the neck[M]//Cervical spine and upper extremity.London:Saunder,1966:9.
[19]Meyer D,Meyer F,Kretschmer T,et al.Translaminar screws of the axis-an alternative technique for rigid screw fixation in upper cervical spine instability[J].Neurosurgical Review,2012,35(2):255 - 261.
[20]周凤金,倪斌,谢宁,等.个体化后路寰枢椎融合内固定治疗寰枢椎不稳[J].脊柱骨科杂志,2014,12(3):143-146.

