肥胖儿童青少年血清指标表达的影响因素分析
李恒涛,王根在,朱洪庆,林束珠,王春艳,平献红,乔玉兰,冉贵萍,杜金龙
(1.上海市奉贤区奉城医院儿科;2.检验科,上海 201411)
随着生活水平的提高及生活模式的改变,儿童青少年肥胖的发病率迅速上升,且发病年龄呈明显的低龄趋势[1]。国内诸多研究表明,中国青少年肥胖发展速度快于欧美发达国家[2-3]。因此阐明儿童青少年肥胖的发病机制,对减少2型糖尿病、动脉硬化、高脂血症等多种能缩短预期寿命的疾病的发生,改善人群生活质量意义重大。锌-α2-糖蛋白(Zinc-alpha2-glycoprotein,ZAG)是一种新型的脂肪细胞因子,可加速体内脂肪分解,减少脂肪堆积,具有改善肥胖的作用,在预防和治疗肥胖及代谢性疾病方面日益受到关注。血浆摄食抑制因子(NUCB2/Nesfatin-1)是一种强有力的厌食分子,有报道显示其抑制摄食的作用具有剂量和时间依赖的特点[4]。新近发现的肥胖抑制素(obestatin)具有促进脂肪细胞分化的作用。由于ZAG、Obestatin及NUCB2/Nesfatin-1都和肥胖的发生发展具有相关性,而三者在肥胖儿童青少年血清的表达水平及其影响因素至今未见全面报道,本文旨在探讨ZAG、NUCB2/Nesfatin-1及Obestatin在肥胖儿童青少年血清中表达水平的相关影响因素,为更好的理解儿童青少年肥胖的发病机制提供参考依据。
1资料与方法
1.1一般资料
选取2015年2月—2017年1月在上海市奉贤区奉城医院门诊就诊及奉城镇中小学生体检的单纯性肥胖儿童青少年共125例作为肥胖组,年龄7~15岁,男性68例,女性57例,平均身高(145±26)cm。选择同一时期体检的身体质量指数(body mass index,BMI)正常的儿童、青少年共90例作为对照组,年龄7~15岁,男性48例,女性42例,平均身高(143±24)cm。两组入选者年龄、性别、身高比较没有统计学差异,具有可比性。
肥胖组入选标准[5]:年龄7~15岁,BMI大于同年龄同性别2个标准差,排除因甲状腺功能降低、肾上腺皮质增生症等引起的继发性肥胖。无心、肝、肺、肾等重要脏器疾病,无血糖、血压、血脂异常。检测前1个月未服用任何药物,无糖尿病家族史,无手术史,无外伤史。排除标准:自身免疫性疾病、甲状腺疾病、内分泌系统及代谢性疾病。所有入选对象均告知其本人及监护人本次研究的目的,在自愿的基础上书面签署知情同意书。本研究经我院医学伦理委员会审核通过。
1.2研究方法
人体参数测定:所有受试者的人体参数由专门人员测定并详细记录,内容项包括:身高、体重、腰围、臀围、血压、体内脂肪百分比(Fat%,由TBF-410体脂分析仪测量),计算得出BMI[BMI=体重(kg)/身高(m)2]、腰臀比(WHR,WHR=腰围/臀围)。
生化指标测定:要求患者空腹10h于次日清晨采集静脉血8mL,静脉血分成两份,一份测量空腹血糖(FBG)、糖化血红蛋白(HbAlc)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、总胆固醇(TC)、甘油三酯(TG),均由日立7600自动生化分析仪检测,采用稳态模型计算胰岛素抵抗指数(HOMA-IR,HOMA-IR=FPG×FINS/22.5)。另一份经常温离心5min(3 000r/min),分离血浆后于-80℃冰箱内保存待测ZAG、NUCB2/Nesfatin-1、Obes ̄tatin、空腹胰岛素(FINS)。
采用酶联免疫吸附法(enzyme linked immunosorbent assay, ELISA)测量血清ZAG (Raybiotech公司,检测范围:0.1~1 000ng/mL,最低检测限21pg/mL,批内变异系数3.0%~4.7%,批间变异系数6.5%~6.6%)、NUCB2/Nesfatin-1(美国Phoenix Pharmaceuticals,检测范围:0.78~50μg/L,批内变异系数<15%、批间变异系数<10%)、Obestatin(美国Uscnlife)、FINS(美国Thermo),检测方法严格按照试剂盒的说明书进行。
1.3统计学方法

2结果
2.1肥胖组与对照组一般临床指标比较
肥胖组与对照组人群一般临床指标比较结果显示,两组在年龄、性别比例、FINS、HOMA-IR方面无明显差异,不具有统计学意义(均P>0.05),具有可比性。但两组人群在BMI、Fat%、WHR、FBG、HbA1c、HDL-C、 LDL-C、TC、TG方面肥胖组明显高于对照组,差异均有统计学意义(χ2/t值分别为5.37、7.11、9.10、7.02、5.00、4.60、4.82、3.99、8.21,均P<0.05),而肥胖组ZAG、NUCB2/Nesfatin-1、obestatin明显低于对照组,差异均有统计学意义(t值分别为8.00、6.68、7.19,均P<0.05),见表1。
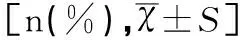
表1 两组人群一般临床指标比较
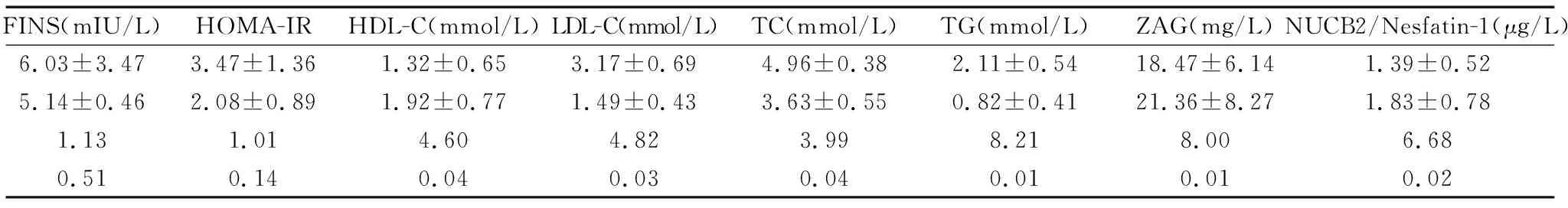
(续表1)
2.2 ZAG、obestatin及NUCB2/Nesfatin-1对儿童青少年肥胖的诊断价值
绘制ROC曲线显示,ZAG对儿童青少年肥胖诊断的灵敏度、特异度分别为79.21%、82.48%,诊断的曲线下面积为0.779(95%CI:0.671~0.862);obestatin对儿童青少年肥胖诊断的灵敏度、特异度分别为80.32%、84.62%,诊断的曲线下面积为0.792(95%CI:0.687~0.882);NUCB2/Nesfatin-1对儿童青少年肥胖诊断的灵敏度、特异度分别为83.56%、87.82%,诊断的曲线下面积为0.814(95%CI:0.701~0.911)。说明ZAG、obestatin及NUCB2/Nesfatin-1对儿童青少年肥胖具有较高的诊断价值,见图1。
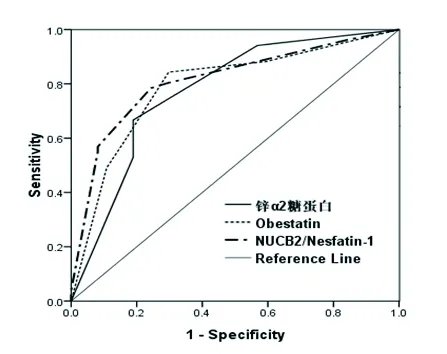
图1 ZAG、obestatin及NUCB2/Nesfatin-1对儿童青少年肥胖诊断的ROC曲线
2.3肥胖儿童青少年血清ZAG水平影响因素的Logistic回归分析
为研究肥胖儿童青少年血清中ZAG与各研究指标的相关性,对肥胖组血液中ZAG水平进行Spearman相关分析结果表明,ZAG与BMI、Fat%、FBG、LDL-C、TC、WHR呈正相关(r值分别为0.343、0.275、0.514、0.428、0.265、0.417, 均P<0.05),与FINS、HOMA-IR呈负相关(r值分别为-0.267、-0.372,均P<0.05),与TG、HDL-C、LDL-C相关性不显著,进一步以ZAG为因变量,以BMI、Fat%、FBG、LDL-C、TC、WHR为自变量进行多因素Logistic回归分析,结果显示BMI、WHR是肥胖儿童青少年血清ZAG水平的独立影响因素,见表2。
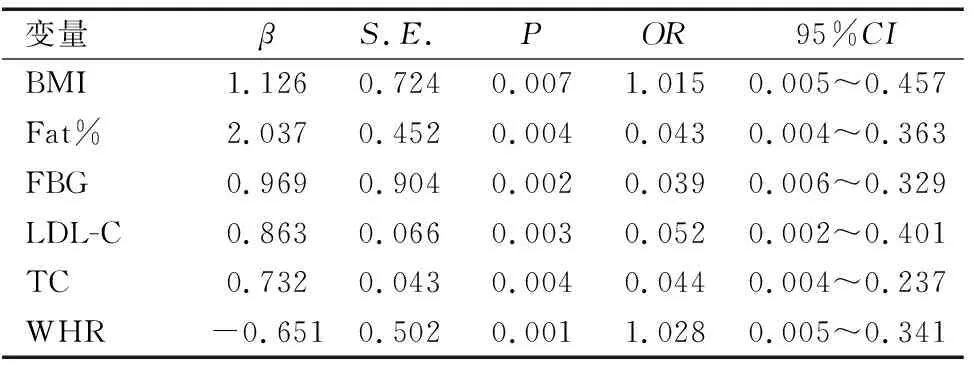
表2 肥胖儿童青少年血清ZAG水平影响因素的Logistic回归分析
2.4肥胖儿童青少年血清obestatin水平影响因素的Logistic回归分析
经Spearman相关分析结果表明,血清obestatin的水平与BMI、Fat%、WHR、TG、FINS、HOMA-IR、HDL-C呈正相关(r值分别为0.214、0.326、0.311、0.251、0.142、0.263、0.306,均P<0.05),与HbA1c、LDL-C、TC呈负相关(r值分别为-0.205、-0.362、-0.257,均P<0.05),与FBG相关性不显著。多因素Logistic回归分析结果显示,BMI、HDL-C是肥胖儿童青少年血清obestatin水平的独立危险因素,见表3。
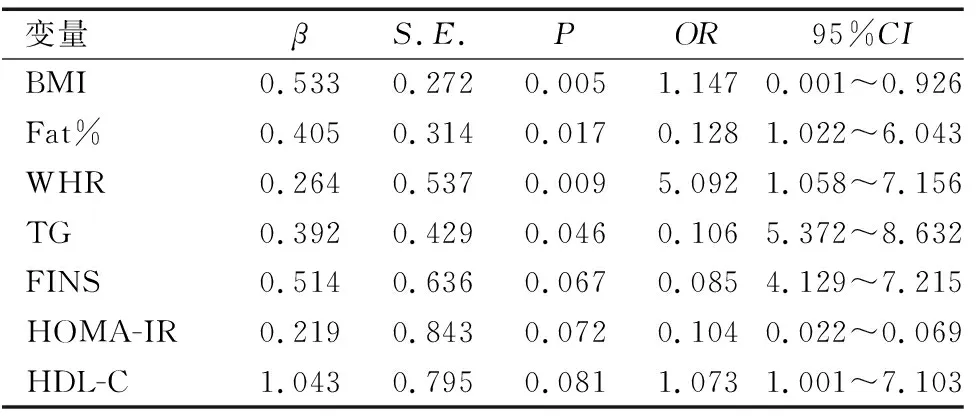
表3 肥胖儿童青少年血清obestatin水平影响因素的Logistic回归分析
2.5肥胖儿童青少年血清NUCB2/Nesfatin-1水平影响因素的Logistic回归分析
线性相关分析发现,血清NUCB2/Nesfatin-1的水平与BMI、WHR、FBG、HbA1c、FINS、HOMA-IR呈明显正相关(r值分别为0.202、0.275、0.313、0.355、0.237、0.379,均P<0.05),经Logistic回归分析结果表明BMI和HOMA-IR是影响肥胖儿童青少年血清NUCB2/Nesfatin-1水平的独立危险因素,见表4。
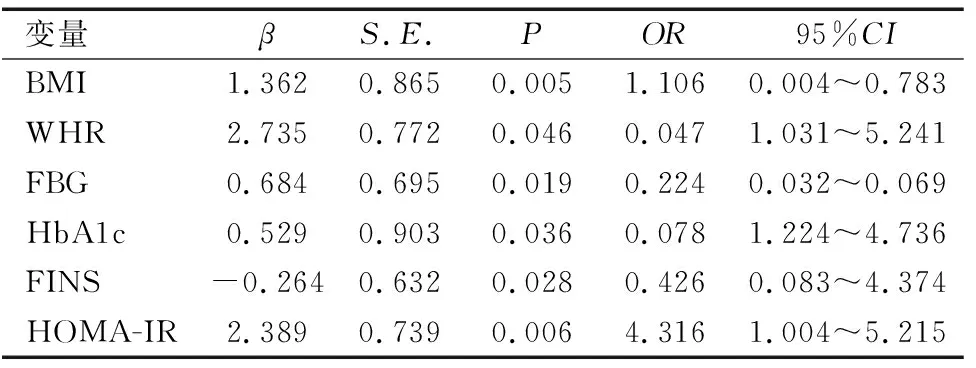
表4 肥胖儿童青少年血清NUCB2/Nesfatin-1水平影响因素的Logistic回归分析
3讨论
3.1儿童青少年肥胖的危害及其预防的重要性
儿童青少年肥胖可引发脂质代谢紊乱、胰岛素抵抗、非酒精性脂肪肝等,如果不控制,可发展为成年心血管疾病。研究表明,中重度肥胖儿童颈内动脉中层厚度明显增加,已存在早期血管病变,单纯性肥胖儿童不仅与高血流动力学状态有关,而且可增强肾素-血管紧张素-醛固酮(RAAS)系统,促进心脏肥厚和血压升高[6-7],因此预防儿童青少年肥胖对于提高儿童青少年健康意义重大。
3.2 ZAG、obestatin及NUCB2/Nesfatin-1表达水平的影响因素分析
ZAG是一种新型脂肪细胞因子,它能激活解耦联蛋白,增加产热,促进脂肪利用,其表达下调可增加肥胖个体脂肪组织的易感性,在肥胖小鼠中的研究表明ZAG表达与BMI呈负相关[8]。其在2型糖尿病患者血液中水平明显升高,其水平与BMI、腰围呈明显正相关[9]。本次研究发现,ZAG在肥胖儿童青少年血清中的表达水平低于对照组,经Logistic回归分析得到 BMI、WHR是影响肥胖儿童青少年血清ZAG表达水平的独立危险因素,说明肥胖儿童青少年的BMI、WHR影响血清ZAG的水平,患者越肥胖,BMI越高,则血清ZAG水平相对正常值可能越低,对脂肪的分解和利用会进一步降低,则会导致肥胖的进一步加重。
Obestatin是一种多肽分子,可促进脂肪细胞分化,在肥胖患者中起重要作用,有研究显示obestatin在肥胖的糖尿病患者中水平比正常组和单纯肥胖组均更低,在成人单纯性肥胖者体内,BMI、HOMA-IR与obestatin呈负相关,多元回归分析表明BMI、HOMA-IR是影响obestatin水平的独立相关因素[10]。本次研究结果显示obestatin水平在肥胖儿童青少年中比对照组水平明显下降,差异具有统计学意义,经Logistic回归分析得到BMI、HDL-C是影响血清obestatin表达水平的独立危险因素。Obestatin在肥胖者体内水平低于正常者水平,本次研究结果得到obestatin在肥胖组体内表达水平同样低于对照组,obestatin在肥胖者体中低水平表达可能是对身体能量正平衡的反应,其表达低水平则抑制脂肪细胞的分解,可能参与儿童青少年肥胖的发生发展。
NUCB2/Nesfatin-1是一种饱食分子,在机体能量平衡中发挥重要作用,动物实验表明大剂量的NUCB2/Nesfatin-1能抑制摄食,从而减轻体重改善肥胖,但目前在2型糖尿病患者血浆NUCB2/Nesfatin-1的水平报道不一致,有明显高于正常人也有低于正常人[11-12],另有报道在成人肥胖人群中,血浆NUCB2/Nesfatin-1的水平较正常人群具有升高趋势,但差异无统计学意义[13]。本次研究结果显示,在肥胖儿童青少年中NUCB2/Nesfatin-1的水平明显低于对照组。本次研究结果与成人肥胖研究结果不一致的原因可能与受试对象不同有关, NUCB2/Nesfatin-1在肥胖儿童青少年中表达水平下降,则抑制摄食的作用下调,导致患者更易肥胖,但目前关于其抑制摄食的调节机制尚未明确,仍有待进一步研究。
3.3小结
综上所述,肥胖儿童青少年血清存在ZAG、obestatin及NUCB2/Nesfatin-1的表达水平降低,并且BMI是影响三者表达水平变化的独立危险因素,提示血清ZAG、obestatin及NUCB2/Nesfatin-1可能参与了儿童青少年肥胖的发生发展,但是其具体的调节机制还需进一步研究。

