Masquelet技术与一期骨移植治疗感染性骨缺损的炎症控制效果比较
王智黔,张一,王远政,佘荣峰
(贵州省人民医院 骨科,贵州 贵阳 550002)
因感染导致的长骨干骨缺损修复困难,受手术次数多、局部软组织覆盖差等因素影响,患者中远期预后多较差,最终可能接受截肢治疗[1]。炎症控制与骨重建是疾病治疗的两大目标[2],两者相互影响:为避免炎症反复发生,需要彻底清创;过于彻底的清创则会增加骨重建难度。目前研究[3-4]提示,Masquelet技术治疗此类骨缺损有较可靠疗效,该术式通过假膜诱导骨新生,手术分两期进行:第一阶段通过在骨缺损处填塞骨水泥将局部填充起来,同时将骨折断端充分包裹以诱导假膜形成;6~8周后开展第二期手术,打开软组织包壳,能见到紧贴骨水泥表面的软组织形成一层约2 mm的白色假膜,小心保护形成的假膜,将自体松质骨置入包壳内,充分包裹骨折断端,能促进骨重建。但该术式是分期手术,目前针对性对比其与一期骨移植治疗方案疗效的报道尚少。本研究采用非同期对照方案,回顾性分析Masquelet技术与一期骨移植技术的优劣,现报告如下。
1 资料与方法
1.1 一般资料
选取2014年1月-2016年8月该院接受Masquelet技术治疗的31例下肢长骨创伤后骨髓炎骨缺损患者作为观察组,以2012年1月-2014年7月该院接受一期自体松质骨移植治疗的33例同类患者作为对照组,开展回顾性非同期对照研究。观察组:男性22例,女性9例;年龄19~68岁,平均(41.26±12.24)岁;胫骨缺损18例,股骨14例,腓骨1例;18例合并骨不连;术中清理硬化骨、骨段或死骨后,骨缺损长度4.4~18.4 cm,平均(8.17±2.68)cm;22例细菌培养阳性,主要为金黄色葡萄球菌;单一感染18例,多重感染4例;合并神经损伤5例、血管损伤6例。对照组:男性24例,女性9例;年龄21~65岁,平均(40.15±11.53)岁;胫骨缺损18例,股骨13例,腓骨2例,19例合并骨不连;骨缺损长度4.4~18.7 cm,平均(8.81±1.58)cm;25例细菌培养阳性,主要为金黄色葡萄球菌;单一感染22例,多重感染3例;合并神经损伤7例、血管损伤7例。纳入标准:①下肢长骨创伤后骨髓炎骨缺损、具备保肢指征,可行皮瓣修复创面;②接受Masquelet技术或一期骨移植治疗;③病历及随访资料完整。排除标准:①采用其它方案治疗;②异体骨移植;③随访时间不足12个月;④12个月内接受其他针对骨缺损的治疗;⑤认知功能损伤,无法自行理解并填写问卷。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 治疗方案
1.2.1 观察组 采用Masquelet技术治疗,手术分二期进行。一期手术:患者接受蛛网膜下腔阻滞联合硬脊膜外阻滞麻醉,取仰卧位,打开原手术切口,逐层分离至骨折及钢板处,寻找病灶并拆除内固定钢板。彻底清创(包括钢板周围、骨折端肉芽、死骨及瘢痕等),打通髓腔并使用电钻扩髓,骨折端打磨至点状出血,使用脉冲冲洗器冲洗伤口,再次消毒。调配骨水泥,40 g骨水泥中加入2 g万古霉素(11例)或5~10 g万古霉素+2 g阿米卡星(20例),调配完毕后以骨水泥填充髓腔,包裹骨折断端1~2 cm,对骨水泥塑形并以冰生理盐水缓慢冲洗。骨水泥充分发热后放置引流管,单层缝合伤口。6~8周后开展二期手术:患者接受蛛网膜下腔阻滞联合硬脊膜外阻滞麻醉,取俯卧位。沿髂骨后缘做弧形切口,逐层暴露髂骨,凿开内外两层髂骨板,根据患者骨缺损长度,取适量中间松质骨,同法取对侧等量松质骨,随后以骨蜡封闭骨床,缝合切口。患者调整为仰卧位、上止血带,消毒铺巾后沿原入路逐层打开,至骨水泥表面覆盖的软组织,保护骨水泥表面灰白的纤维膜组织,取出骨水泥,检查骨床、清理髓腔。骨断段去皮质化,以碘伏水及生理盐水清洗。将之前取出的松质骨剪碎呈3 mm×3 mm小块,植入到骨折断端纤维包囊内,充分覆盖包裹骨断段1~2 cm。留置引流管,逐层关闭切口。对骨皮质丢失>1/3,术中以钢板固定,股骨采用内固定,胫骨采用外置锁定钢板。对骨不连患者,上下段分别采用3枚螺钉固定,骨不稳但皮质连续者采用2枚螺钉。见图1。

图1 Masquelet技术主要步骤
1.2.2 对照组 采用一期植骨术治疗:参考观察组第一期手术方法,对骨折及钢板固定处进行彻底清创。清创并冲洗完毕后,检查伤口有无出血点,估计植骨量,以无菌辅料暂时包扎。随后调整患者为俯卧位,参考观察组方案取髂骨骨板内松质骨,完成后再调整患者为仰卧位,对患肢再次消毒。骨折端去皮质化后,将松质骨置入髓腔,留置负压引流管,单层缝合切口,参考观察组方案进行固定。
1.2.3 术后处理 复查血常规、肝肾功能及X射线片。术中清创物行药敏配药,并选用合理抗生素持续应用2~3周。术后3周内禁负重,鼓励患者不负重锻炼,对采用锁定干板作为外固定支架的患者,早期负重<10~20 kg。复查发现骨痂形成后,逐渐增加至完全负重。
1.3 观察指标
①炎症控制率、手术切口延迟愈合标准[5]:清创或植骨术后手术切口14 d内未能愈合或有分泌物,则判断为延迟愈合;②炎症未能控制:伤口渗出、形成窦道则视为炎症未能控制;③血清炎症因子水平:分别于术前、植骨后2周、1个月及3个月采集患者外周血,测定患者C反应蛋白(C reactive protein,CRP)、降钙素原(procalcitonin,PCT)水平,检测方法均采用酶联免疫吸附实验,试剂盒均购自武汉博士德生物工程有限公司;④骨重建长度及重建效果:所有患者在植骨术后持续随访复查骨重建效果,参考PALEY等[6]方法测评骨重建效果及患肢邻近关节功能;⑤骨重建愈合效果:优:骨重建成功、无感染,畸形<7°、肢体不等长<2.5 cm;良:骨重建成功,且无感染、畸形<7°、肢体不等长<2.5 cm中满足2条;可:骨重建成功,且其它标准中满足1条;差:骨不连、再骨折或达不到其它标准中的任何1条;⑥关节功能主要测评5项:跛行、关节畸形、软组织营养不良、疼痛及活动受限;优:患者可以活动,且不具备其他4项;良:患者可以活动,且具备其他4项中1~2项;可:患者可以活动,具备其它4项中3、4项;差:患者不能活动。针对骨不连患者,同时统计骨重建长度;⑦并发症情况:统计12个月内手术相关并发症情况。
1.4 统计学方法
数据分析采用SPSS 19.0统计软件,计量资料以均数±标准差(±s)表示,比较采用重复测量设计的方差分析;计数资料以率(%)表示,比较采用χ2检验或Fisher确切概率法,等级资料以频数表示,比较行秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术后炎症控制率比较
观察组有3例(9.68%)患者一期术后伤口延迟愈合,呈炎症复发状态,予再次清创术;二期手术后切口均有效愈合,且无炎症复发。对照组有5例(15.15%)患者切口延迟愈合,呈炎症复发状态,均再次行清创手术治疗有效。两组手术后炎症控制率比较,采用Fisher确切概率法,差异无统计学意义(P=0.709)。
2.2 两组愈合过程观察
两组骨折预后过程,可见两组术前X射线片均可见骨缺损。观察组一期清创后骨水泥有效填充髓腔;二期术后骨缺损得到有效修复。对照组一期修复,该患者骨缺损能够得到有效愈合。见图2、3。
2.3 两组外周血CRP及PCT水平比较
两组术前、术后2周、1个月及3个月外周血CRP及PCT水平比较,采用重复测量设计的方差分析,结果:①不同时间点的CRP及PCT水平有差异(F=771.658和822.681,均P=0.000);②两组间的外周血CRP及PCT水平有差异(F=285.542和208.523,均P=0.000),观察组较对照组CRP及PCT水平低,相对炎症反应控制效果较好;③两组CRP及PCT水平变化趋势有差异(F=258.147和287.147,均P=0.000)。见表1。
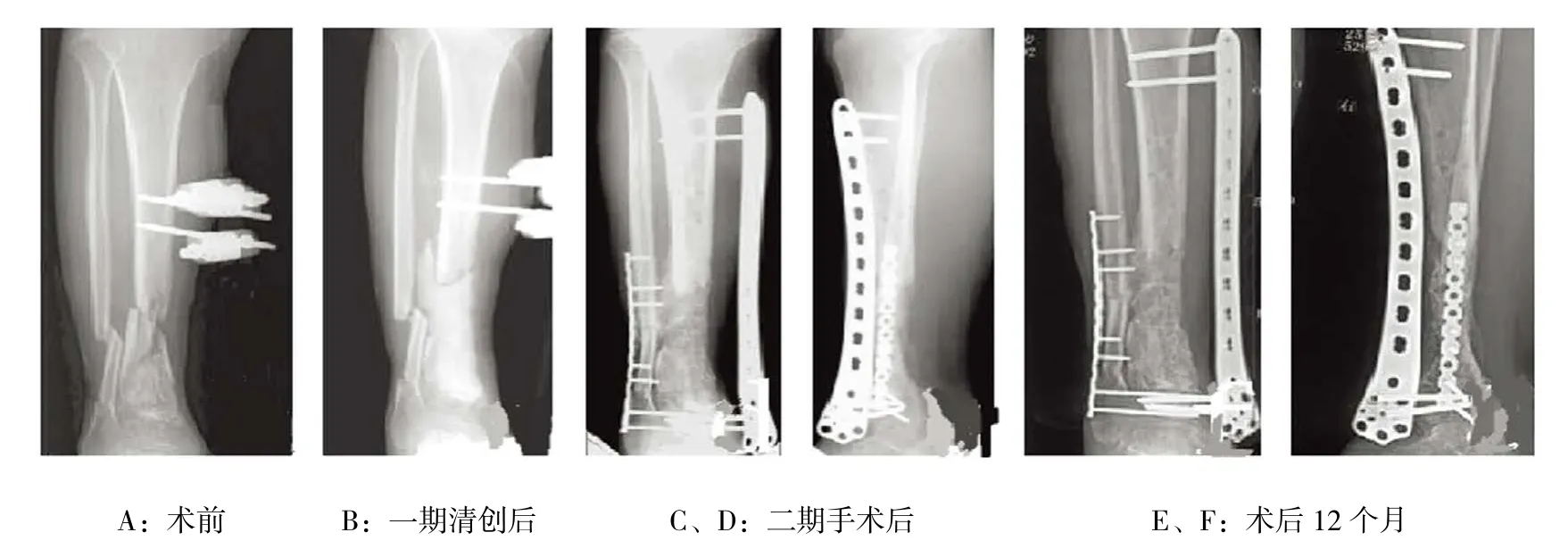
图2 观察组骨缺损预后过程
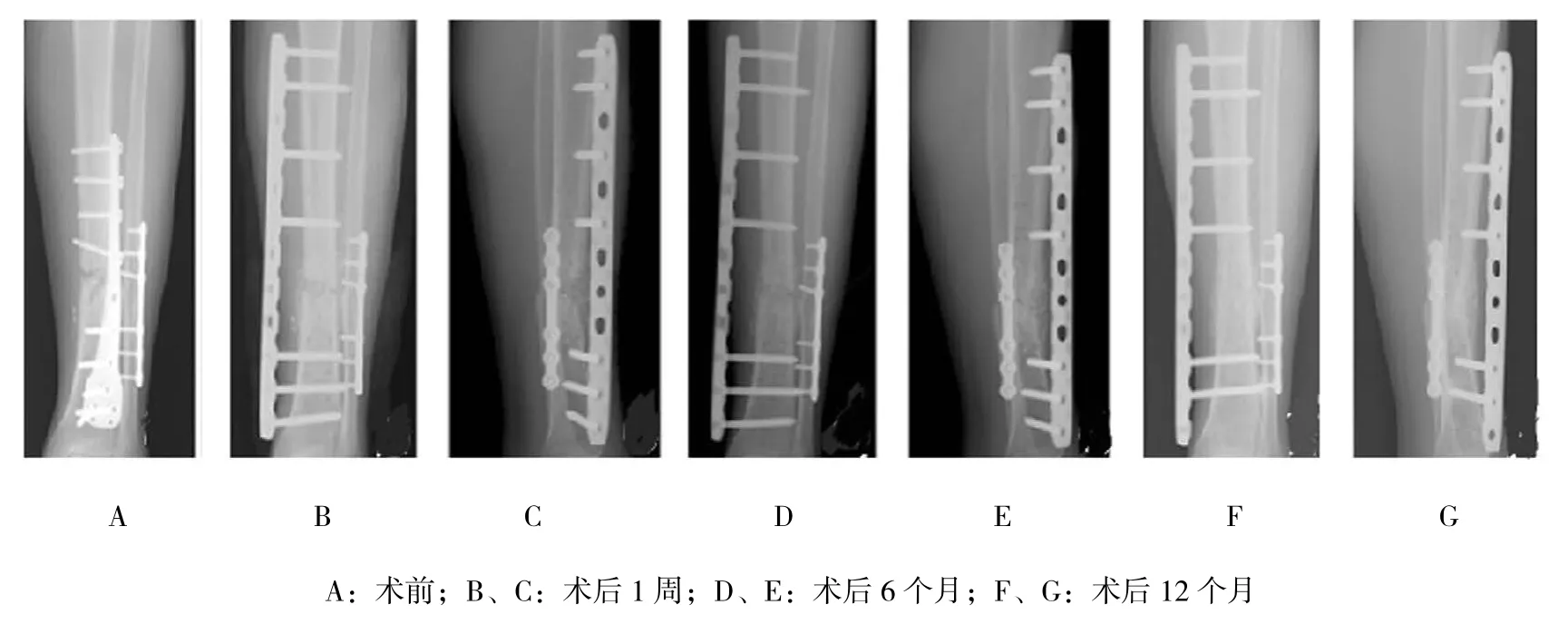
图3 对照组骨缺损预后过程
2.4 两组骨重建成功率及骨不连患者骨重建长度比较
观察组1例患者术后6月时发生骨吸收、骨不愈合,其余患者骨重建均成功,骨重建成功率96.77%。其中18例骨不连患者均重建成功,其骨重建长度1.9~9.1 cm,平均(4.55±1.62)cm。对照组10例患者出现骨吸收、骨不愈合,6例股骨、4例胫骨,骨重建成功率69.70%。其中13例骨不连患者重建成功,其骨重建长度0.6~3.8 cm,平均(2.66±0.58)cm。两组骨重建成功率比较,差异有统计学意义(χ2=8.234,P=0.004);观察组骨重建成功率高于对照组。观察组18例重建成功的骨不连患者,其骨重建长度长于对照组13例同类患者;两组骨不连患者骨重建长度比较,差异有统计学意义(t=4.009,P=0.000)。
表1 两组CRP及PCT水平比较 (±s)
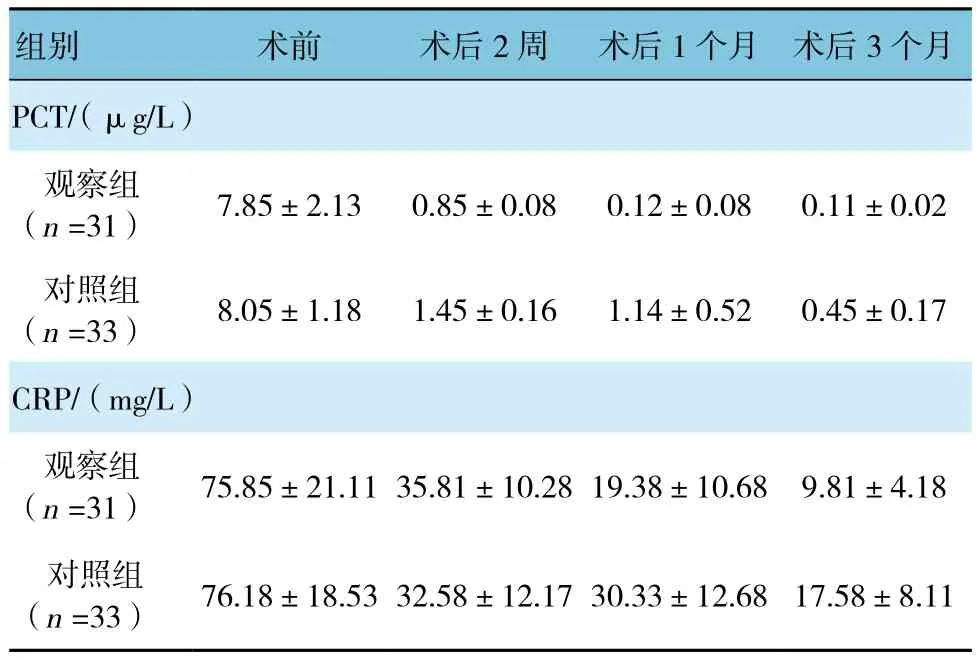
表1 两组CRP及PCT水平比较 (±s)
组别 术前 术后2周 术后1个月 术后3个月PCT/(μg/L)观察组(n =31) 7.85±2.13 0.85±0.08 0.12±0.08 0.11±0.02对照组(n =33) 8.05±1.18 1.45±0.16 1.14±0.52 0.45±0.17 CRP/(mg/L)观察组(n =31) 75.85±21.11 35.81±10.28 19.38±10.68 9.81±4.18对照组(n =33) 76.18±18.53 32.58±12.17 30.33±12.68 17.58±8.11
2.5 两组骨重建效果比较
随访12个月,两组骨重建效果比较,差异有统计学意义(P<0.05);观察组骨缺损愈合分级优于对照组。见表2。
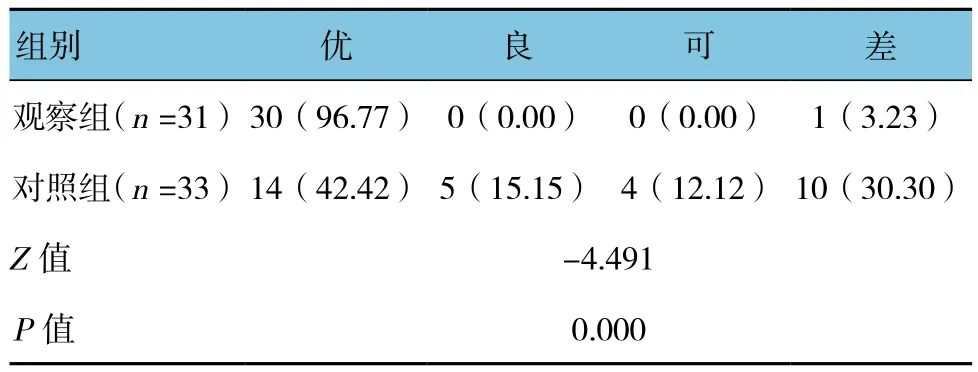
表2 两组骨重建效果比较 例(%)
2.6 两组患肢邻近关节功能比较
随访12个月,两组患肢邻近关节功能比较,差异有统计学意义(P<0.05);观察组患肢邻近关节功能优于对照组。见表3。
2.7 两组并发症发生情况比较
两组并发症发生情况比较,差异无统计学意义(P>0.05)。见表 4。
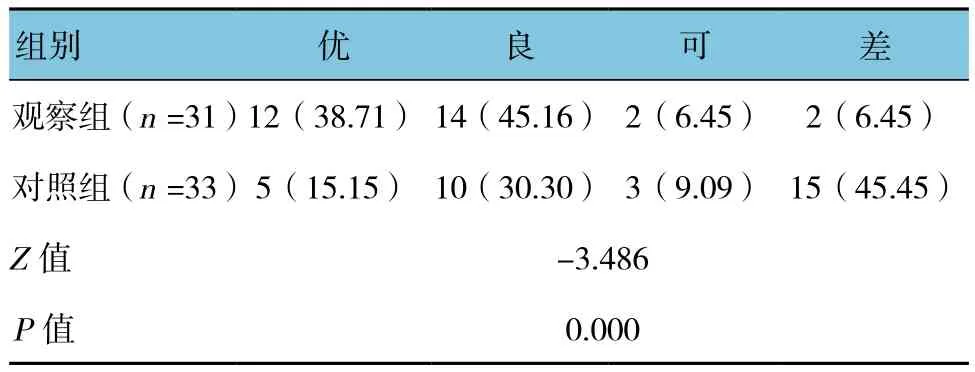
表3 两组患肢邻近关节功能比较 例(%)
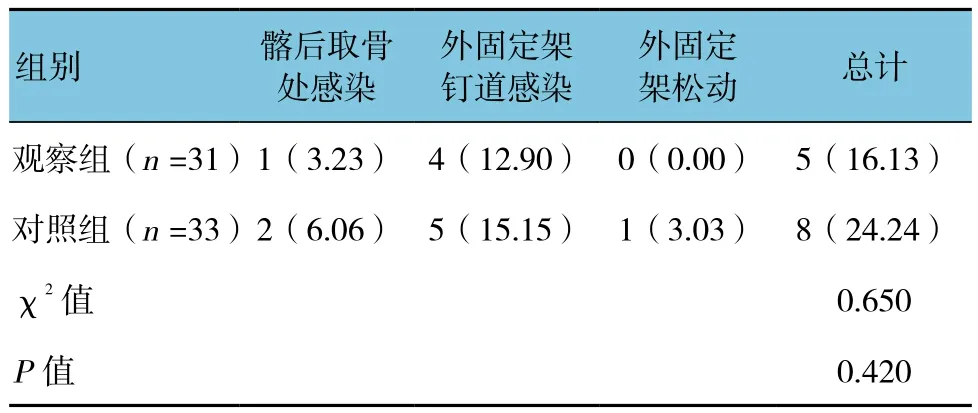
表4 两组并发症发生情况比较 例(%)
3 讨论
感染性骨髓炎治疗较困难,由于细菌受到生物膜品章的保护,机体免疫力与抗生素均难以有效清除感染细菌,故患者术后容易复发,需接受多次手术[7]。本研究对照组术后早期即出现5例炎症未得到有效控制患者,随访进一步发现10例患者骨重建失败,提示自体骨移植技术疗效有限,需改善。多项研究[8-9]证实,Masquelet技术对感染性骨缺损疗效可靠,本研究则直接对比分析其相对于一期植骨方案的优势。
观察组术后炎症控制率高于对照组,提示2种方案近期炎症控制效果均较可靠。孙劲等[10]报道的对照组手术方案与本研究对照组相似,其术后仅9.67%感染未控制。马鑫等[11]报道,18例患者治疗方案与本研究观察组相同,所有患者感染均有效控制,上述报道结果均与本研究相近,主要与术后全身性应用敏感抗生素有关。两组均可见部分患者抗生素应用结束后,延迟愈合的部分切口复发炎症,则提示抗生素疗程可能仍较短,或部分患者致病菌及敏感性可能未能有效检出。CRP和PCT在炎症活动下均可提升,且均可能与感染性骨缺损患者预后有关[12-13]。本研究两组术前上述指标均处于高表达状态,提示其炎症活动强烈;而观察组术后1个月、3个月时上述指标低于对照组,则提示观察组炎症控制效果更好,这种作用可能与抗生素的杀菌作用相独立,而观察组骨愈合效果更好,也提示上述指标可能对反映患者中远期预后有一定价值。
李林等[14]报道,提示Masquelet技术适宜于胫骨大段骨缺损。新鲜自体骨含有丰富的成骨细胞和骨细胞,对新生骨的形成有一定刺激作用[15],因此两组均取自体骨进行重建。但骨移植术后一段时间内,移植骨缺血,可能导致骨细胞和成骨细胞死亡,死亡的成骨细胞不具备成骨能力,且会刺激破骨细胞,加速骨吸收。同时植骨区如果合并感染、瘢痕组织等,也会影响移植骨的在血管化,进一步降低骨细胞和成骨细胞的存活率[16]。上述因素是导致对照组骨吸收高、骨不愈合率高的原因,而Masquelet技术能够利用一期清创术有效纠正植骨区合并症[17],为二期非血管化骨移植成功奠定基础,故其骨愈合率更高,且骨重建长度更长。本研究随访发现,术后12个月时观察组重建效果及患肢邻近关节功能均较好,与既往报道[18-19]相符,也与其骨愈合率更高有关。反复手术可能导致患者骨缺损邻近关节的功能障碍,本研究发现,观察组即使采用分期手术,其术后关节功能恢复效果仍好于对照组,可能是因为纳入患者均已接受过手术治疗。因此本次是否分期手术,对关节功能的影响可能相对较轻,其关节功能的恢复效果可能主要取决于骨愈合效果。
一期骨移植有一定的优势,其经济、方便,患者不必反复住院,且对骨缺损较小患者,其骨重建效果能满足临床需求[20]。因此临床需根据患者实际选择手术方案。
综上所述,与一期骨移植比较,Masquelet技术重建感染性骨缺损,对炎症因子的控制效果更好,且骨重建成功率更高、骨重建长度更长,患者中期关节活动功能更好。

