肾移植术后多尿期大量补液对早期肾功能恢复的影响*
罗仕源,徐小松,张克勤
(陆军军医大学附属西南医院肾科,重庆 400037)
肾移植手术已开展多年,但肾移植术后的液体治疗及管理还处于一种非标准化状态。肾移植患者术后48 h甚至72 h内常出现多尿期,每日尿量可达数千甚至上万毫升[1]。如果依据传统意义上“量出为入”的原则,该阶段需大量补液来弥补尿液排出量从而维持体内水液平衡[2]。但过度或不恰当的液体治疗,不仅不能纠正水、电解质的紊乱,反而会加重病情。肾移植术后早期大量补液极可能延长利尿期,而利尿期的延长,则可能增加水钠潴留,升高肾静脉压力,从而导致急性肾损伤[3-4]。因此大量补液对肾移植术后多尿期的必要性有待商榷[5-8]。本研究旨在研究肾移植术后多尿期高剂量补液对肾移植患者术后肾功能恢复的影响。
1 资料与方法
1.1一般资料 取2016年1月至2017年6月在本院进行肾脏移植手术的心脏死亡器官捐献(donation after cardiac death,DCD)成年受体为研究对象。排除以下情况:(1)术后出现肺部感染、急性排斥反应、药物毒性反应、肾功能延迟恢复等并发症的患者;(2)术后3 d内出、入量数据缺失的患者;(3)术后3 d内行透析的患者;(4)术后3 d内任意2 d的补液量差异大于2 000 mL;(5)术后3 d内总补液量小于总尿量但大于总尿量的2/3。本研究最终纳入40例患者。术后免疫抑制方案为:激素、酶酚酸(MPA)和钙调磷酸酶抑制剂(CNI)联合使用,并根据药物浓度调整药物剂量。根据纳入对象在术后3 d内的尿量及补液量关系,再根据既往研究[6,8-9]将患者分为两组:一组为高剂量补液组,即每日补液量均大于或等于4 000 mL,且3 d内总补液量大于或等于总尿量;一组为低剂量补液组,即每日补液量均小于4 000 mL,且总补液量小于总尿量的2/3。高剂量补液组24例患者平均年龄为(37.1±10.2)岁,平均体质量指数为(22.55±3.05)kg/cm2,男性比例占50%;低剂量补液组16例患者平均年龄为(42.8±7.9)岁,平均体质量指数为(22.05±3.30)kg/cm2,男性比例占50%。两组患者在年龄、性别和体质量指数方面,差异均无统计学意义(P>0.05),具有可比性。
1.2方法 本研究采用回顾性队列设计。采集电子病历系统中符合要求的肾移植受体的一般情况和社会人口学信息。患者临床信息包括肾病病程、高血压病史、术前透析史、冷(热)缺血时间、与供体的HLA配型情况等。根据电子病历中的记录收集肾移植受体术后3 d内24 h出入量,包括尿量、粪便、饮水量、静脉液体灌注量,甚至包括异常出汗量等。24 h补液量等于静脉液体灌注量与饮水量之和。
1.3评估指标 该研究中评估肾功能的指标包括估算肾小球滤过率、血肌酐、胱抑素C、尿素氮和视黄醇结合蛋白水平。本研究对肾移植受体术后3 d内上述指标的水平及其变化情况进行了统计分析。同时对患者术后的电解质水平及血浆渗透压进行了分析。

2 结 果
2.1临床特征比较 部分患者术前有透析史(高剂量补液组比例为66.7%,低剂量补液组比例为62.5%)及高血压病史(高剂量补液组比例为62.5%,低剂量补液组比例为56.3%),但差异无统计学意义(P>0.05)。在人类白细胞抗原(HLA)配型方面,高剂量补液组HLA≥3患者比例为79.2%,低剂量补液组为87.5%,差异无统计学意义(P>0.05)。同时,两组患者的冷(热)缺血时间比较差异无统计学意义(P>0.05),肾移植术后两组受体尿量与补液量比较见表1。
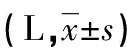
表1 肾移植术后两组受体尿量与补液量比较
2.2术后肾功能恢复水平 两组受体的血肌酐水平在4个时间点的差异均无统计学意义(P=0.227、0.798、0.650、0.884)。同时,与第0天比较,高剂量补液组受体在术后第3天的肌酐下降率平均为75.3%,低剂量补液组受体在术后第3天的肌酐下降率平均为71.5%,差异无统计学意义(P>0.05)。两组受体血清中的胱抑素C和视黄醇结合蛋白水平在术后3 d内均逐步降低,但两种指标的水平差异均无统计学意义(P>0.05)。术后两组受体的估算肾小球滤过率(eGFR)均逐渐增长,但术后3 d内的水平差异及增长率差异均无统计学意义(P>0.05)。两组受体的尿素氮及尿酸水平在术后3 d差异也无统计学意义(P>0.05),见图1。两组受体的钠离子、钾离子水平及血浆渗透压在术后3 d内均无明显生理异常(P>0.05),见表2。

表2 肾移植术后两组受体血钠、血钾及血浆渗透压比较

续表2 肾移植术后两组受体血钠、血钾及血浆渗透压比较
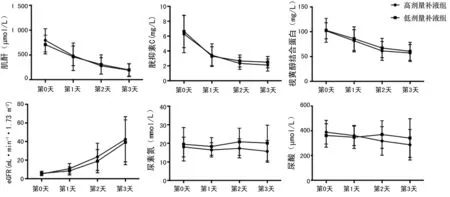
图1 肾移植术后两组受体肾功能指标变化趋势图
图2 肾移植术后3 d内肾功能指标变化率与总尿量的相关性
2.3尿量与肾功的相关性 术后3 d总尿量与血肌酐、胱抑素C、视黄醇结合蛋白下降率均无相关性(P>0.05)。同时,术后3 d总尿量与估算肾小球滤过率的增长率无相关性(P>0.05),见图2。此外,总尿量与尿素氮、尿酸下降率也无相关性(P>0.05),见图2。
3 讨 论
本研究通过回顾性观察肾移植受体术后的补液量和肾功能发现,肾移植术后多尿期应用高剂量补液对受体肾功能的恢复无有利影响。研究还发现,术后多尿期尿量与肾功能改善无相关性。
有动物实验报道,大鼠模型中大量补液对抑制抗利尿激素导致高滤过损伤有利[10]。但在临床实践中,尿量增加有加快慢性肾病患者肾小球滤过率降低的风险[11]。故而,大量液体摄入对保护肾功能有利的观点并未得到证实,包括应用于肾移植患者[5]。既往研究报道增加液体摄入量对肾移植受体术后1年[6]和5年[12]后的肾功能恢复状况无利害作用,这与本研究结果基本一致,但本研究关注于肾移植术后多尿期的液体治疗管理,而多尿期补液量的研究鲜有报道。仅有一篇研究曾对14例活体供肾的受体进行观察,发现术后48 h内高剂量和低剂量静脉液体灌注均可保持受体液平衡,他们认为活体供肾冷缺血时间短,进而对肾小管一般不具有临床功能的损伤,所以完全替代尿液排出量的静脉液体补充治疗没有必要性[13],但该研究报道术后移植肾功能恢复的数据尚显粗略。而本研究的观察对象主要为DCD受体,移植肾冷缺血时间较短。对术后多尿期的受体肾功能进行分析后,本研究结果仍支持高剂量补液不具有必要性。
肾移植术后通常会出现多尿期,这是受体肾小管对肾小球滤过率的快速正常化尚不能成熟地适应的一种表现[8]。临床补液治疗应避免3大误区:(1)增加补液量能增加血流灌注量从而能提高肌酐和尿素氮清除率;(2)补液增加的尿量使肾脏在湿润的环境下能更好地发挥功能;(3)多种肾脏疾病均和肾结石的治疗一样能从增加补液量中获益。事实上,增加补液量能增加血流灌注量从而能提高肌酐和尿素氮清除率的理论一般只适用于肾前性失功的患者。目前仅肾结石的大量补液治疗具有充足的科学依据[9]。对肾移植术后多尿期的患者建议一般补充前1 d尿量的2/3或1/2,呈轻度负平衡又不出现脱水现象即可。应注意勿将肾移植术后患者进行大量补液后造成的利尿期的延长误以为是移植肾多尿期阶段的尿量增加。本研究受限于回顾性研究设计,无法对干预肾功能恢复的其他影响因素,如药物等,进行严格控制。同时缺乏移植肾的活检资料对肾脏质量进行最直观的评估。此外,大剂量补液引发肾移植受体围术期并发症[14],如难控制性高血压,的可能性有待进一步探讨。适当减少补液量是否能改善术后患者一般状况、缩短患者住院时间和减少住院费用也有研究价值。
综上所述,本研究发现肾移植术后多尿期进行大剂量补液对肾功能的恢复无明显有利影响。同时,通过大量补液以增加尿量也并不能加快肾功能恢复。临床上,对于肾移植术后患者,即使其移植肾功能恢复良好,也应该严格控制补液量,摒弃术后多尿期大剂量补液对受体有益的观念。

