不同通气模式空氧混合气治疗新生儿肺炎合并气胸的疗效及对氧合功能的影响
钱霜霜 林振浪
(温州医科大学定理临床学院新生儿科 温州 325000)
气胸是新生儿高危病症之一[1],气胸患儿合并重症肺炎、呼吸衰竭等病症时需采取机械通气。常用的通气方案是同步间歇指令通气( synchronized intermittent mandatory ventilation,SIMV) 和高频振荡通气( high frequency oscillatory ventilation,HFOV) 模式[2]。两种通气模式的差别是研究的热点,本研究旨在比较不同通气模式空氧混合对新生儿肺炎合并气胸的治疗中的疗效与氧合功能的影响。
1 资料与方法
1.1 临床资料
选取2016年9月~2017年11月到我院治疗新生儿肺炎合并气胸27例作为研究对象,按照不同通气模式分为对照组(13例)与观察组(14例)。纳入标准:(1)临床确诊为新生儿气胸;(2)肺压缩>40%;(3)病历资料完整;(4)经患儿家属同意,且签订知情同意书。排除标准:(1)新生儿呼吸窘迫综合征;(2)先天性心脏病、先天性膈疝或其他严重畸形。两组患儿性别、胎龄等资料具有可比性(P>0.05)。
1.2 方法
全部患儿入院采取保暖、心电监护、预防感染与支持治疗。对照组给予同步间歇指令通气(SIMV),使用Stephenia呼吸机SIMV模式,按照患儿病情严重程度来调整呼吸机参数,患儿临床症状转归: FiO2≤0.3,RR≤20次/min,PIP≤15cmH2O,血气分析达到正常标准后撤机。
观察组采用高频震荡通气(HFOV)。使用Stephenia呼吸机 HFOV 模式,按照患儿血氧饱和度、血气分析与临床现状完成参数的调整,患儿临床症状改善:FiO2≤0.3,MAP≤8cmH2O,同时血气达到常规标准后缓慢撤机。
1.3 观察指标
观察患儿氧合功能、转归情况以及肺功能指标与患儿并发症。其中氧合指数(oxygenation index,OI),OI=FiO2×MAP×100/PaO2。肺功能指标:涵盖肺含量(Vital Capacity,VC)、呼用力气肺活量(Foeced Vital Capacity,FVC)、呼用力气肺活量(Forced Vital Capacity,FVC)、最大通气量(Maximum ventilation volume ,MVV)。
1.4 统计学方法
采用SPSSP22.0统计展开分析,采用百分比为计数资料,并进行χ2检验;计量资料用均数±平均数表示,进行t检验。P<0.05表示差异显著,有统计意义。
2 结果
2.1 两组患儿治疗后氧合功能比较
治疗后观察组PaO2明显高于对照组,差异显著(P<0.05),且PaCO2、OI优于对照组,差异显著(P<0.05),见表1。
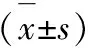
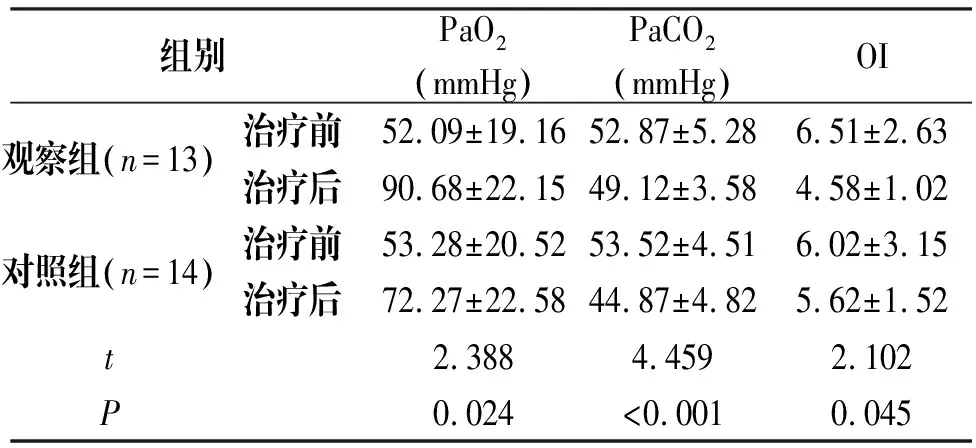
组别PaO2(mmHg)PaCO2(mmHg)OI观察组(n=13)治疗前52.09±19.1652.87±5.286.51±2.63治疗后90.68±22.1549.12±3.584.58±1.02对照组(n=14)治疗前53.28±20.5253.52±4.516.02±3.15治疗后72.27±22.5844.87±4.825.62±1.52t2.3884.4592.102P0.024<0.0010.045
2.2 两组患儿转归情况比较
两组不同肺泡复张时间、拔除胸腔闭式引流管时间比较,差异无统计学意义(P>0.05);观察组机械通气时间、住院时间小于对照组,差异显著(P<0.05),见表2。
2.3 两组患儿治疗后肺功能指标对比
观察组治疗后肺功能指标明显优于对照组,差异显著(P<0.05),见表3。
2.4 两组患儿并发症对比
观察组患儿并发症明显低于对照组,差异显著(P<0.05),见表4。

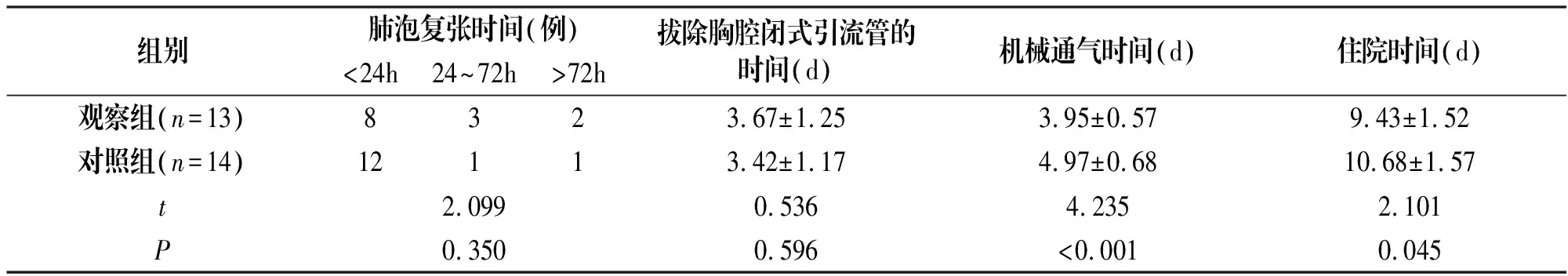
组别肺泡复张时间(例)<24h24~72h>72h拔除胸腔闭式引流管的时间(d)机械通气时间(d)住院时间(d)观察组(n=13)8323.67±1.253.95±0.579.43±1.52对照组(n=14)12113.42±1.174.97±0.6810.68±1.57t2.0990.5364.2352.101P0.3500.596<0.0010.045
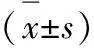

组别VCFVCMVV观察组(n=13)3.87±0.904.52±0.71128.5±12.72对照组(n=14)2.75±0.703.25±0.52115.6±13.23t3.5895.2662.582P0.001<0.0010.016
表4 两组患儿并发症对比[n(%)]
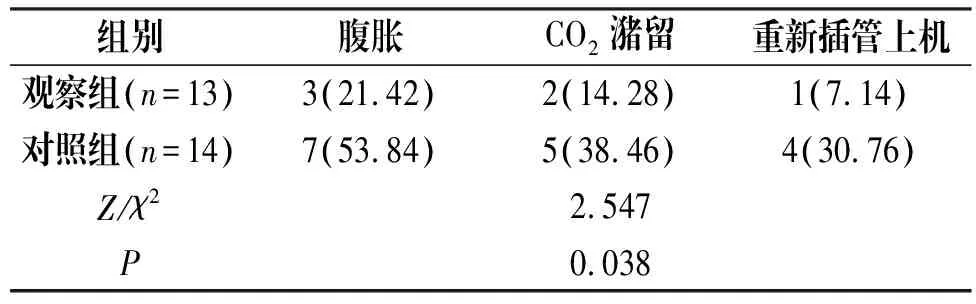
组别腹胀CO2潴留重新插管上机观察组(n=13)3(21.42)2(14.28)1(7.14)对照组(n=14)7(53.84)5(38.46)4(30.76)Z/χ22.547P0.038
3 讨论
机械通气是新生儿合并肺炎合并气胸的主要治疗方案。SIMV正压通气环节时,因少量潮气量的泄露是经肺泡破裂,由于氧合状态不高,限制肺部炎症吸收[3]。HFOV适用于重症呼吸窘迫综合征、呼吸衰竭与常频通气治疗无效果的患儿,其最大的优势是供需平衡的气道压,有效防止肺泡扩张超过常规标准,可促进破裂肺泡的愈合[4]。
本文研究结果发现治疗后观察组PaO2、PaCO2、OI优于对照组,提示观察组采用的HFOV氧合状态改善显著优于对照组采用的SIMV,主要由于HFOV周期小,能较短时间中促进肺泡匀速膨胀,使肺的通气血流速率与氧合有效控制。观察组机械通气时间、住院时间小于对照组,且肺功能指标明显优于对照组,主要由于HFOV平均每次呼吸连续循环时,所需周期压力变化低,避免或防止肺泡重复开放与闭合,使患儿恢复时间减短。观察组患儿并发症明显低于对照组,由于患儿是肺炎合并气胸,出现并发症机率较高,但HFVO可在平稳的匀速气道压力中实现通气,使气胸吸收较好,所以出现了治疗后肺功能指标与患儿并发症的差异。
综上所述, HFOV治疗效果明显优于SIMV,可显著优化肺炎合并气胸患儿的氧合性能,确保各肺泡良好的氧合状态,降低上机时间,缩短住院时间,提示出优于常频通气的治疗效果,在临床中具有推广价值,具有现实意义。