血友病骨科大手术围术期出现深静脉血栓1例报道及文献综述
董玉雷 翟吉良 冯宾 翁习生
(中国医学科学院北京协和医学院北京协和医院骨科,北京100730)
血友病是一种X染色体连锁的隐性遗传性出血性疾病,可分为血友病A和血友病B两种。前者为凝血因子Ⅷ(FⅧ)缺乏,后者为凝血因子Ⅸ(FⅨ)缺乏,均由相应的凝血因子基因突变引起,血友病的发病率没有种族或地区差异。在男性人群中,血友病A的发病率约为1/5000,血友病B的发病率约为1/25000。所有血友病患者中,血友病A占80%~85%,血友病B占15%~20%。女性血友病患者极其罕见[1]。
由于反复出血,血友病患者可继发血友病性关节炎,引起关节疼痛和功能障碍,晚期关节面完全破坏,需接受关节置换手术[2]。由于血友病的凝血功能障碍,接受骨科大手术围术期需接受凝血因子替代治疗以纠正其凝血障碍,减少出血[3]。关节置换手术作为骨科大手术,术后出现血栓的风险较高,术后35 d内不预防,无症状性深静脉血栓(deep vein thrombosis,DVT)发生率可高达40%~60%,症状静脉血栓栓塞症(Venous thromboembolism,VTE)可达4.3%,应用低分子肝素可降至1.8%。对此,国内外已形成一致的指南。围术期均应常规进行血栓预防[4,5]。血友病患者作为一类特殊人群,由于其特殊的凝血障碍,人们多关注出血风险控制。根据文献[6,7]报道,血友病患者行骨科大手术,围术期血栓发生率较低。其实,由于围术期大量输入凝血因子,血友病患者围术期凝血功能已经纠正到相对正常甚至高凝状态,因此,围术期也有可能出现血栓事件。国外有一些报道,国内报告较少,我们报道1例血友病B患者接受全髋关节置换术后出现下肢深静脉血栓的病例。
1 临床资料
患者,男,29岁,因“右侧髋关节疼痛、活动受限8年余,加重1年”入院。患者年幼4岁牙出血不止,诊断“血友病B”,逐渐出现肘、膝、踝等多关节活动受限,但无明显疼痛。8年前无明显诱因出现右髋疼痛,休息减轻,劳累加重,未作特殊诊治。近1年来,疼痛症状加重,门诊髋关节X线片示,右侧股骨头变扁,关节间隙消失,股骨大转子上移2 cm(图1A~B)。化验显示凝血因子IX活性与对照相比FIX∶C<2%,凝血功能APTT 108 s。诊断为“右髋血友病性关节炎、血友病B”。入院后完善检查,请血液科会诊,制定围术期凝血因子替代方案,手术当日凝血酶原复合物40 IU/kg,每12 h 1次,术后第1~2天40 IU/kg,每天1次,术后第3天以后15~30 IU/kg,每天1次,此后根据临床症状逐渐减量。全身麻醉下行右侧全髋关节置换术(图1C~D),术中见股骨头软骨破坏,股骨头变扁,髋臼内软组织及关节囊周围可见含铁血黄素沉积,符合血友病性关节炎表现,手术过程基本同非血友病的全髋关节置换,但血友病性关节炎关节囊周围软组织因长期出血、血肿机化,质地坚韧,大量纤维瘢痕形成,手术显露、脱位及复位较常规手术更困难。手术过程顺利,出血600 ml,输血400 ml。术后第1~2天均为3000 IU凝血酶原复合物,术后第3天减为1500 IU,第4~6天减为1200 IU,此后逐渐减量至术后第12天停用。术后第13天出现左下肢肿胀,超声示左下肢深静脉广泛血栓形成,予左下肢抬高制动及低分子肝素抗凝,治疗后患者左下肢肿胀逐渐消失,低分子肝素逐渐减量停用。术后50 d再次因左下肢肿胀、阴囊静脉曲张肿胀入院。考虑为静脉血栓后遗症,予弹力袜,口服西洛他唑对症,输血浆后理疗。服用西洛他唑2 d后出现右踝关节血肿,停用西洛他唑。术后2个月出现左侧膝关节肿胀疼痛,考虑关节内出血,卧床休息输血浆,逐渐好转。
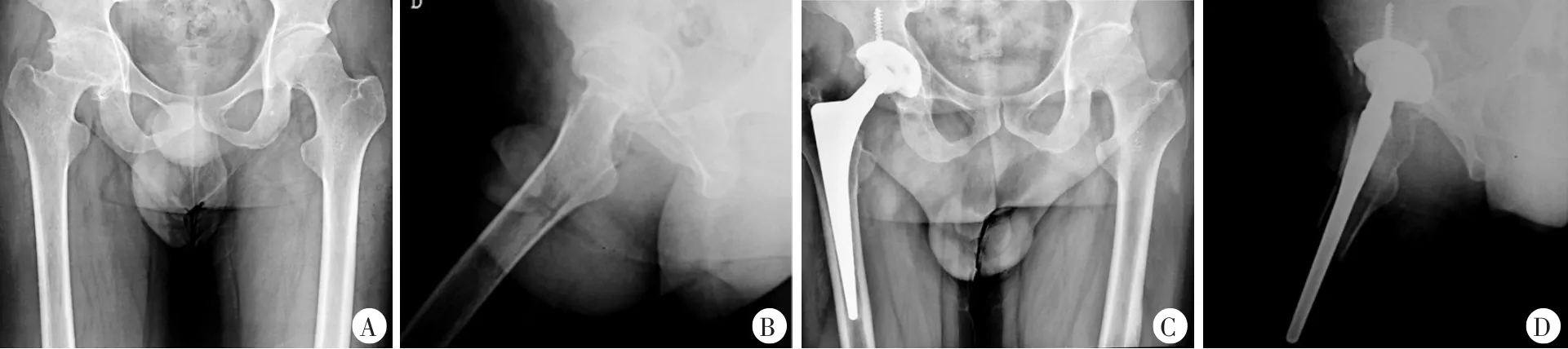
图1 手术前后X线片
2 讨论
骨科大手术术后深静脉血栓发生率较高,国内外指南均推荐常规进行药物预防。血友病患者行骨科大手术术后的血栓预防目前存在争议。血友病患者关节置换术后VTE发生率目前尚不明确。一般认为,血友病患者因为凝血功能障碍,所以血栓形成的风险较低。通过检索Pubmed数据库,检索词分别为“hemophilia A,hemophilia B和 joint replacement”,“hemophilia和venous thrombosis”,并分析参考文献,纳入所有行髋关节或膝关节置换出现静脉血栓血友病患者的研究。共有8篇文献,报道13例血友病关节置换围术期深静脉血栓形成(表1)。
Perez回顾分析了42例患者接受71人次手术,所有患者术后6周穿弹力袜,10.5%接受间歇性充气加压装置,2.8%接受低分子肝素,1例(1.4%)出现症状性下肢深静脉血栓。另外,通过检索35篇文献,认为文献[11]报道血友病关节置换静脉血栓发生率在0.5%左右。Hermans[10]通过前瞻性研究发现,血友病患者围术期使用弹力袜预防后,无症状性血栓发生率高达10%。Buckner[12]通过多中心前瞻性随机对照研究发现,共纳入46例血友病A和B患者,23例(50%)采用间歇性充气加压装置,9例(19.6%)仅应用弹力袜,4例(8.7%)同时应用间歇性充气加压装置和低分子肝素,未发生无症状性DVT;症状性VTE 4.3%,1例(2.2%)DVT和1例(2.2%)PE;4例接受低分子肝素预防的病例,2例发生明显出血。因此,作者认为,物理预防不增加出血风险,值得推荐,药物预防要慎重。
虽然,多数文献[6,15]认为,血友病围术期血栓形成风险较低,但是如果有一些额外的致栓因素,如合并遗传性高凝、长期应用中心静脉插管、外科手术围术期短期大量应用凝血因子、产生抑制物后应用旁路制剂、HIV感染等都会导致血栓风险升高。其他危险因素还有高龄、肿瘤、肥胖、易栓症、DVT个人史或家族史[16]。在合并上述血栓危险因素的血友病患者中,如何进行血栓预防目前尚无定论。欧洲血友病治疗中心的调查[17]显示,超过一半的回应者表示会采用药物预防策略。美国血友病治疗中心的调查显示,67%的回应者认为血友病接受关节置换应该行血栓预防,但这其中只有55%的回应者常规采取预防措施,45%不常规预防的医生中,78%选择性进行预防。预防的手段包括弹力袜(32%)、间歇性充气加压装置(35%)、低分子肝素(24%)、磺达肝素(1%)、普通肝素(3%)、华法林(4%)、阿司匹林(1%)等[18]。欧洲麻醉学会的指南建议个体化评估血友病患者的VTE风险,避免过多的替代因子输入,建议采用物理预防,不建议常规采用药物预防,药物预防推荐在维持VIII/IX 0.6~1.0 IU/ml的前提下应用低分子肝素。对于有抑制物的血友病患者,不建议应用药物预防[19]。美国胸科医师学会(American College of Chest Physicians,ACCP)[5]建议有出血风险的患者,间歇性充气加压装置被建议作为一线预防措施。术中或术后早期就应该开始应用直到患者恢复日常活动。美国骨科医师协会(American Academy of Orthopedic Surgeons,AAOS)[20]则建议应用阿司匹林、华法林或不用。药物预防,如低分子肝素和磺达肝素一般用于有其他额外的致栓因素时。需要仔细评估相关风险,精确计算凝血因子替代治疗的用量,适当减少抗凝药物的用量,严密监测出凝血情况。对于有抑制物的血友病患者,药物预防不应该常规应用[21]。另外,Girolami等[22]通过对血友病血栓的个案报告进行分析发现,血友病B血栓的报道相对更多,并且多发生于输注凝血酶原复合物后。这和我们的报道是类似的,本研究患者下肢深静脉血栓发生率为1%左右(1/98),且发生于1例血友病B输凝血酶原复合物的患者。血友病B是因为IX因子缺乏所致。研究发现,正常人群中IX因子是血栓形成中的重要因子,有较强的致栓性,抑制IX因子能够预防血栓形成。对于血友病B患者,围术期替代治疗可选择纯化IX因子或凝血酶原复合物。凝血酶原复合物含II、VII、IX、X,凝血酶原复合物能够增加血栓形成风险,原因可能与制备过程中形成的维生素K依赖的酶原有关,应用纯化IX因子替代凝血酶原复合物能够降低血栓风险。但因为IX因子本身具有很强的致栓性,所以围术期需要输入大量IX因子或含IX因子的凝血酶原复合物,都会明显增加血栓形成的风险[23]。
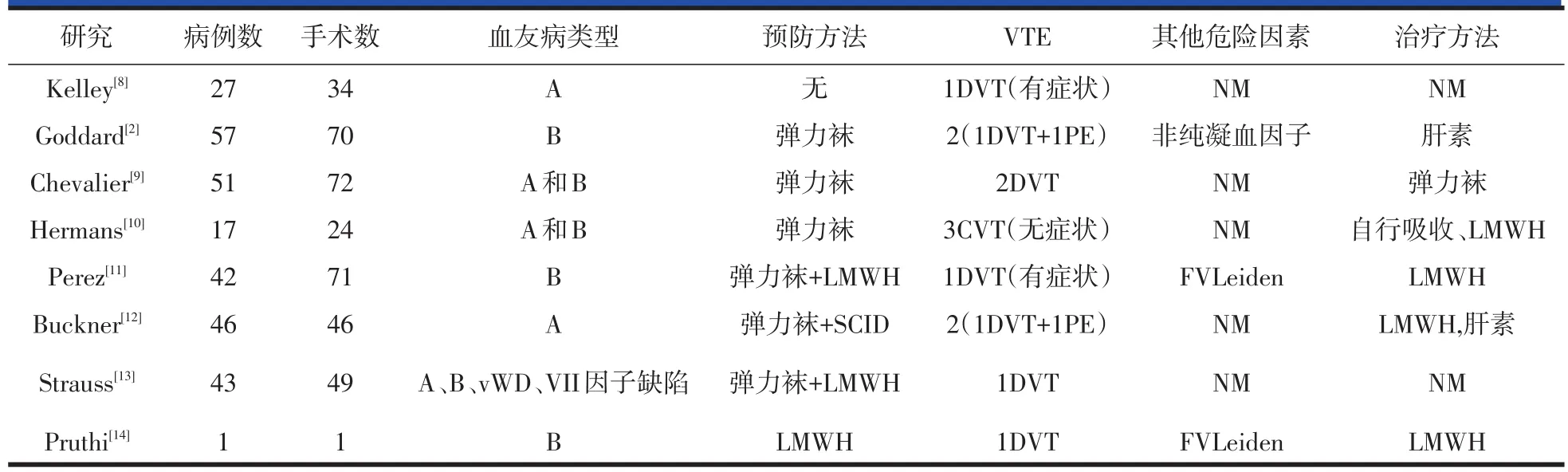
表1 血友病患者关节置换的围术期VTE数据
本例患者出现血栓可能有以下几个原因。首选,患者接受的是髋关节置换手术,髋关节置换术后制动时间长,手术出血会激活凝血系统,虽然血友病患者IX因子缺乏,但是围术期大量应用凝血酶原复合物,凝血障碍已经纠正,甚至会和正常人一样出现高凝状态。其次,根据我们的经验,血液科医师对手术本身的特点了解不足,根据大手术制定的围术期凝血因子替代方案可能导致凝血因子过量的应用。关节置换手术术后血栓风险较高,而且即使发生出血,一般也不是危及生命的大出血。再次,由于经济原因,目前血友病B围术期应用凝血酶原复合物为多,纯化IX因子价格昂贵,大量使用一般患者很难负担,也是血友病B围术期血栓风险较高的原因。
血友病患者血栓的治疗目前尚无指南。Hermans[10]报道了3例无症状血栓,其中2例自行消失,1例应用了两周低分子肝素后消失。文献中,多数血友病深静脉血栓的患者应用低分子肝素或肝素,血栓都可逐渐机化吸收,但在此过程中,还要同时配合应用凝血因子替代,警惕抗凝过程中的出血。患者予低分子肝素抗凝,监测症状和凝血时间,血栓可以吸收。若患者发生出血,可以输注血浆或凝血因子进行纠正。同时,如果合并血栓后遗症等,可应用一些物理康复措施减轻症状。
总之,外科医师和血液科医师都应该对血友病血栓事件进行关注,在大量使用凝血因子进行替代治疗的背景下,血友病患者的血栓事件可能会逐渐表现出来,目前的医学模式背景下,血液内科医师和外科医师的交流沟通仍然不充分,外科医师过于依赖血液内科医师的会诊方案,而血液内科医师对手术特点、出血的风险了解不足。因此,围术期的最佳管理策略仍然需要继续探索。未来,多学科诊疗模式(multiple disciplinary team,MDT)的开展,包括血液内科、血管外科、骨科医师的共同参与,可能会对血友病患者的最佳诊疗策略产生积极的作用。
综上所述,血友病患者VTE并发症发生率较低。大多数报道的病例都同时合并其他致栓因素。目前关于血友病围术期血栓预防尚未形成共识。对于大多数患者,弹力袜及间歇性充气加压装置等物理预防措施就足够。对于有额外血栓风险的患者可以考虑药物预防。随着替代疗法的应用,血友病患者预期寿命的延长,接受关节置换手术逐渐增多,亟需高质量前瞻性随机对照研究来评估血友病DVT的发生率及比较物理预防和药物预防的有效性。外科医师必须意识到血友病围术期血栓的可能性并权衡出血及血栓的风险来选择具体的预防策略。

