近视进展中的少年儿童采用阿托品散瞳验光的时机
钟瑞英,王燕,郑香悦,郎建英
(1.广州中医药大学第一附属医院;2.广州中医药大学预防医学教研室,广东 广州 510405)
我国近视眼不仅发病年龄提前,而且患病率逐年攀升,一旦发生近视,如果不注意系统治疗,近视屈光度会逐渐增加[1]。合理矫治能够控制近视的进一步加深[2]。目前,矫正少年儿童屈光不正的最主要方法之一是配戴适合的眼镜,散瞳验光是正确配镜的首要条件,临床常用的散瞳验光方法:在8岁以下近视儿童传统使用阿托品进行睫状肌麻痹剂散瞳,12岁后才使用复方托吡卡胺为睫状肌麻痹剂散瞳[3]。一般情况下,近视患者每半年复查1次视力,进行验光检查,但本研究小组在临床上发现,不同年龄段的少年儿童在不同近视进展时间采用阿托品散瞳验光与小瞳验光、复方托吡卡胺散瞳验光的屈光度是有差别的,本研究主要根据视力下降时间≤3个月(最近两次验光之间的时间或初诊患者首次视力下降在3个月内)以及>3个月(最近两次验光之间的时间或初诊患者首次视力下降超过3个月)进行分组研究,用自身对照法比较各年龄段患者的小瞳验光、复方托吡卡胺散瞳验光、阿托品散瞳验光的屈光度的差异,从而探讨阿托品散瞳验光的时机,总结如下。
1 资料与方法
1.1 一般资料
回顾性临床研究对象为2016年1月至2017年12月在广州中医药大学第一附属医院眼科门诊检查的289例(578眼)年龄6~18岁的近视患者,其中男性148例(296眼),女性141例(282眼)。根据视力下降的时间(最近两次验光之间的时间或初诊患者首次视力下降的时间)分为两组,A组:近视进展时间≤3个月,145例(290眼),男性71例(142眼),女性74例(148眼);B组:近视进展时间>3个月,144例(288眼),男性73例(146眼),女性71例(142眼)。两组患者在性别、年龄分布、近视程度比较,差异均无统计学意义(P>0.05),具有可比性,见表1。纳入标准:(1)年龄6~18岁;(2)双眼近视;(3)等效球镜在-0.50 D~-6.00 D,矫正视力≥1.0;(4)无器质性眼病、斜视,无闭角型青光眼家族史。本研究的屈光度数皆为等效球镜度数,即:屈光度数=球镜度数+柱镜度数/2。本研究遵循赫尔辛基宣言,所有研究对象均了解试验程序和试验相关问题。所有研究对象经口头和书面解释试验程序和试验相关问题。

表1 两组患者年龄分布、性别和屈光度比较
1.2 器材设备
电脑角膜验光仪、非接触性眼压计、裂隙灯显微镜(东京TOPCON公司);带状光检影镜(苏州六六视觉科技股份有限公司)。
1.3 方法
询问病史,采用国际标准视力表检查视力,用角膜映光法及交替遮盖法检查眼位,用非接触性眼压计测量眼压,用裂隙灯显微镜检查屈光间质以及用前置镜检查眼底以排除眼部器质性病变。验光方法:(先验右眼后验左眼)先用电脑自动验光仪验光作为参考,再用带状光检影镜对被检者进行视网膜检影验光,屈光度以检影结果为准。所有患者在就诊第 1天进行小瞳验光,记录屈光度;予以5 g/L复方托吡卡胺眼液散瞳,每15 min滴眼液1~2滴,连续3次,45 min后验光,并记录屈光度。第2天用10 g/L阿托品眼用凝胶(沈阳兴齐眼药股份有限公司)涂眼,每天1次,连续3 d,第4天再次验光,并记录屈光度。记录各组不同年龄近视患者小瞳验光、复方托吡卡胺散瞳后验光、阿托品散瞳后验光的屈光度。检查均由同1人操作。
1.4 统计学分析

2 结果
2.1 近视眼发生或进展在≤3个月患者年龄与屈光度比较
近视眼发生或进展在≤3个月各年龄段患者小瞳验光、复方托吡卡胺散瞳验光、阿托品散瞳后验光的屈光度分别是:6~7岁[(-1.36±0.455)、(-1.23±0.403)、(-0.97±0.392)];8~9岁[(-1.98±0.677)、(-1.81±0.611)、(-1.45±0.438)];10~12岁[(-2.14±0.688)、(-1.97±0.657)、(-1.65±0.551)];13~15岁[(-3.43±1.135)、(-3.39±1.092)、(-2.92±0.977)];16~18岁[(-4.74±1.162)、(-4.51±1.108)、(-3.65±1.067)]。各年龄段患者复方托吡卡胺散瞳后验光、阿托品散瞳后验光的屈光度都比小瞳验光的屈光度低,而阿托品散瞳后降低屈光度更显著。各年龄段患者3种验光方式屈光度比较,差异有统计学意义(P<0.05),结果(F=3.62、F=16.31、F=18.13、F=3.76,F=5.15,P<0.05);阿托品散瞳后验光的屈光度分别与小瞳验光、复方托吡卡胺散瞳后验光的屈光度比较,差异有统计学意义(P<0.05)。见表2。
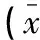
表2 A组不同年龄段的3种验光屈光度比较±s)
*P<0.05,与阿托品眼凝胶比较;△P<0.05,与复方托品酰胺比较。
2.2 近视眼发生或进展在>3个月患者年龄与屈光度比较
近视眼发生或进展在>3个月6~7岁、8~9岁和10~12岁患儿小瞳验光、复方托吡卡胺散瞳后验光、阿托品散瞳后验光的屈光度之间比较,差异有统计学意义,结果(F=4.14,F=7.36,F=9.76,P<0.05);6~12岁患儿阿托品散瞳后验光的屈光度分别与小瞳验光、复方托吡卡胺散瞳后验光的屈光度比较,差异有统计学意义(P<0.05),而复方托吡卡胺散瞳后验光的屈光度与小瞳验光的屈光度之间比较,差异无统计学意义 (P>0.05),提示近视眼发生或进展超过3个月的6~12岁患儿,阿托品散瞳后能明显降低屈光度,而复方托吡卡胺散瞳后屈光度与小瞳下屈光度没有明显差别。13~15岁和16~18岁患者小瞳验光、复方托吡卡胺散瞳后验光、阿托品散瞳后验光的屈光度之间比较,差异无统计学意义,结果(F=0.14,F=0.000,P>0.05)。提示近视眼发生或进展超过3个月的12岁以上患者采用小瞳验光、复方托吡卡胺散瞳后验光、阿托品散瞳后验光的屈光度变化不明显。见表3。
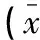
表3 B组不同年龄段的3种验光屈光度(等效球镜)比较±s)
*P<0.05,与阿托品眼凝胶比较;△P<0.05,与复方托品酰胺比较。
3 讨论
目前,近视的发病机制尚未阐明,病因复杂多样,通常认为遗传与视觉环境和行为因素是近视眼发生发展的主要原因,尤其是调节因素可能是正处于发育阶段的少年儿童近视眼发生发展的最主要因素[4]。研究者认为持续的近距离工作与近视的发生发展高度相关[5-8]。学生课业负担过重,以及电子产品的普遍使用,长期近距离用眼,睫状肌持续处于收缩状态。近距离用眼时间过长、过度使用调节,导致睫状肌痉挛,导致调节反应降低、调节滞后,导致远视离焦,慢性远视离焦的状态长期存在,诱导视网膜产生一些神经递质或生长因子来调控眼轴的不恰当增长,导致近视发生、发展[9-10]。
视远时,睫状肌处于松弛状态,睫状肌使晶状体悬韧带保持一定的张力,晶状体在悬韧带的牵引下,其形状相对扁平。视近时环行睫状肌收缩,晶状体悬韧带松弛,晶状体由于自身弹性而变凸,晶状体前表面曲率增加而使眼的屈光力增大。阿托品是目前最强的睫状肌麻痹剂,为典型的M 胆碱受体阻滞剂,能阻断副交感神经对睫状肌和瞳孔括约肌的兴奋作用,能有效解除平滑肌痉挛,包括瞳孔括约肌和睫状肌,使睫状肌麻痹从而阻断眼调节,减少在近视发生发展过程中的过度调节作用以及使瞳孔扩大,晶体悬韧带紧张度增加,晶状体变薄,屈光度下降,从而有效控制近视眼的进展[11-13]。表2、表3结果提示:(1)两组患者阿托品与复方托吡卡胺散瞳后验光的屈光度比小瞳验光的屈光度都有降低,而阿托品散瞳后验光的屈光度比复方托吡卡胺散瞳后验光的屈光度降幅更大,表明阿托品能有效降低近视屈光度与Chia等[14]研究结果相符;(2)两组12岁以下患儿阿托品散瞳后验光分别与复方托吡卡胺散瞳后验光、小瞳验光的屈光度之间比较差异有统计学意义(P<0.05);近视进展超过3个月的12岁以上的近视患者,阿托品散瞳、复方托吡卡胺散瞳可降低屈光度,但差异不显著, 与吴艳等[3]研究结果相符;(3)近视眼发生或进展在3个月内的12岁以上的近视患者,阿托品散瞳后验光的屈光度分别与复方托吡卡胺散瞳后验光、小瞳验光的屈光度之间比较,差异有统计学意义(P<0.05),与朱赛萍[15]、吴艳等[3]的报道结果不一致。从以上结果可预测:近视在3个月内发生或有进展的各年龄段患者以及近视发生或有进展超过3个月的12岁以下的近视患儿,可能存在调节性近视,如果被检查眼存在调节性近视,采用小瞳验光、复方托吡卡胺散瞳后验光,其结果可能存在较大的误差,往往造成近视结果比实际高[16]。因此,这阶段的近视患儿验光时需采用阿托品为睫状肌麻痹剂散瞳后验光所得的屈光度会更精准些。
如何防治青少年近视已成为一个严重的社会问题,同时也是眼科领域研究的热点。从本研究结果来看,验光配镜的准确性是近视防控的关键环节。近视患者验光时,对10岁以下患儿常规使用阿托品睫状肌麻痹验光,12~19岁酌情使用应用阿托品睫状肌麻痹验光已成儿童屈光矫正专家共识[17],但对12~19岁如何酌情使用阿托品睫状肌麻痹验光尚未明确。少年儿童近视眼的发生是从假性近视到混合性近视到真性近视的发展过程,从本研究结果可见12岁以下的近视患儿,验光时采用阿托品为睫状肌麻痹剂散瞳后验光的屈光度明显低于小瞳验光、复方托吡卡胺散瞳后验光的屈光度,验光时应使用阿托品睫状肌麻痹验光与专家共识相符[17]。但近视发生或进展在3个月以内的12岁以上的患者阿托品散瞳后验光的屈光度也比复方托吡卡胺散瞳后验光和小瞳验光的屈光度低,如果对此阶段的近视患者采用传统的复方托吡卡胺散瞳后验光,验光前未对睫状肌完全麻痹可能会残留部分假性近视屈光度,那么验光所得的屈光度会比实际屈光度有所增加,配镜后会产生医源性近视,人为给患者造成远视离焦,视近时要动用更多的调节,从而加快近视的进展。为此建议近视发生或进展在3个月内12岁以上的近视患者验光时也应使用阿托品散瞳后验光,此时阿托品的散瞳作用既起到解除瞳孔括约肌的兴奋而起到散瞳作用,又使睫状肌麻痹阻断眼调节,起到治疗假性近视的作用,从而使验光结果更精准地表达真性近视眼的屈光状态,可避免过矫配镜、避免医源性近视,减慢近视的进展。
本研究仅对3种验光方式对不同近视进展时间、不同年龄的近视患者屈光度的影响以及验光时选择阿托品作为睫状肌麻痹剂的时机进行研究,尚未对采用阿托品作为睫状肌麻痹剂能有效防控近视的进展作用的间隔时间以及近视进展时间、年龄与调节功能的相关性进行研究。因此目前的工作仅是开始阶段,进一步的研究将对有效防控近视的进展作用而采用阿托品为睫状肌麻痹剂的间隔时间以及针对不同近视进展时间、不同年龄对调节功能等眼动参数作前瞻性研究,为近视眼的防治提供理论依据。

