服用托伐普坦治疗引起的血浆渗透压升高对慢性心力衰竭患者预后的影响研究
刘静,李家富,邹立力
本研究创新点:
托伐普坦对多种原因引起的非低容量性低钠血症有显著疗效,且不增加尿钠和钾的丢失,不造成肾脏损害,但在使用时需严格检查血钠水平及肾功能,及时调整用药剂量及方案,避免相关并发症的发生。本研究分析了服用托伐普坦治疗的慢性心力衰竭患者预后的影响因素,控制及预防上述因素对服用托伐普坦治疗的慢性心力衰竭患者预后有一定改善价值。此外,本研究发现N末端脑钠肽前体(NT-proBNP)和血浆渗透压联合应用能提高预测特异度,在指导临床用药以及评估患者预后方面具有重要意义。
托伐普坦作为一种血管加压素V2受体拮抗剂,不仅利尿效果强,还具有解决袢利尿剂引起的“利尿剂抵抗效应”的优点,其作用机制不同于常规利尿剂,与精氨酸加压素(arginine vasopressin ,AVP)V2受体的亲和力远高于V1受体,属于选择性拮抗剂。通过抑制AVP与肾脏集合管V2受体结合,托伐普坦能增强自由水的清除以及尿液的排泄,降低尿液的渗透压,发挥水利尿作用[1-2]。同时,托伐普坦不增加尿钠和钾的丢失,不造成肾脏损害,对多种原因引起的非低容量性低钠血症亦有显著疗效[3-4]。已有大量临床研究证实托伐普坦可纠正低钠血症、增加尿量、减轻心力衰竭患者体质量,能有效改善心力衰竭患者症状。但研究表明,应用托伐普坦治疗慢性心力衰竭(chronic heart failure,CHF)会引起患者血浆渗透压升高[5],且有研究证明血浆渗透压升高会引起机体一系列不良反应[6]。由此可知,服用托伐普坦患者血浆渗透压的变化极可能提示患者预后状况的改变,有作为临床监测预后指标的潜力,但血浆渗透压受多方面因素影响,单独诊断恐有不足。基于此,本研究分析CHF患者各项指标对预后的影响程度以及预测能力,从而探讨服用托伐普坦治疗的CHF患者较为有效简单的预后监测指标。
1 资料与方法
1.1 一般资料 选取2015年1月—2017年1月西南医科大学附属医院心内科收治的需服用托伐普坦治疗的CHF患者(患者伴有非低容量性、非急性低钠血症,血钠水平<135 mmol/L)83例为研究对象。纳入标准:(1)患者符合《中国心力衰竭诊断和治疗指南2014》[7]中慢性失代偿性心力衰竭的诊断标准且美国纽约心脏病学会(NYHA)心功能分级为Ⅲ~Ⅳ级;(2)超声心动图显示左心室射血分数(LVEF)<45.0%或舒张早期左房室瓣E峰流速与A峰流速比值(E/A)<1.2;(3)患者遵循医嘱长期服用的托伐普坦为主要用药。排除标准:(1)慢性肾脏病(CKD)分级2级以上,以及肝功能不全;(2)安装有辅助循环装置或1年内进行过冠状动脉旁路移植术(CABG);(3)入院前1个月内发生血栓事件(下肢静脉血栓、脑梗死、肺栓塞)。本研究经西南医科大学附属医院伦理委员会审核批准通过,所有患者自愿参与本研究,签署知情同意书。
1.2 治疗药物的选择 患者均使用《中国心力衰竭诊断和治疗指南2014》[7]中推荐的抗心力衰竭药物治疗,包括利尿剂、肾素-血管紧张素-醛固酮系统(RAAS)抑制剂〔血管紧张素转换酶抑制剂(ACEI)/血管紧张素Ⅱ受体阻滞剂(ARB)、醛固酮拮抗剂〕、β-受体阻滞剂、扩血管药(硝酸酯类)以及洋地黄等正性肌力药,同时根据病情服用托伐普坦(浙江大冢有限公司,商品名苏麦卡,规格:15 mg),给药途径:口服,给药时间:早餐后半小时,给药剂量:首次剂量15 mg/d,24 h后根据患者耐受情况可将剂量增加至30 mg/d,服药期间若无较严重的口渴、乏力、大便干燥、血糖水平升高(比平时升高2.0 mmol/L)及尿频(日间>6次,夜间>2次)则可继续增加药量,但最大剂量为60 mg/d。患者服用托伐普坦治疗过程中应注意:(1)若无特殊情况(水钠潴留明显,出现连续3 d体质量增加,或是药物不敏感)不应增用其他利尿剂;(2)根据《慢性心力衰竭诊断治疗指南》[8]对患者进行常规治疗;(3)患者若有其他伴随疾病应积极治疗,但药物治疗过程中,应在保证患者安全的情况下避免选用对血浆渗透压有影响的药物。
1.3 临床资料收集 归纳整理患者入院时性别、年龄、体质量、体质指数(BMI)、疾病类型、NYHA心功能分级(Ⅲ级:患者平日生活明显受限,从事低于一般劳作强度的活动即可出现心力衰竭表现,可有夜间阵发性呼吸困难;Ⅳ级:任何日常劳动均不能正常进行,休息状态可出现心力衰竭症状)、心率、血压、心肌肌钙蛋白T(cTnT)、乳酸脱氢酶同工酶1(LDH1)、肌酸激酶同工酶(CK-MB)、每搏量、肺动脉压(PAP)、LVEF及服药情况,记录托伐普坦治疗前及随访1年时血红蛋白、肌酐、血糖、血钾、血钠、血氯、N末端脑钠肽前体(NT-proBNP)水平、血浆渗透压及24 h尿量。
1.3.1 实验室检查指标测定 患者均于晨起空腹抽取静脉血10~12 ml,由同一位检测人员,采用同一台机器,相同检测试剂及规范步骤进行相应生化检验。采用贝克曼库尔特LH755全自动血液分析仪测定血常规,采用日立7600全自动生化分析仪测定肌酐、电解质水平,采用电化学发光免疫分析仪(型号为罗氏cobas-610)测定cTnT、NT-proBNP水平,采用酶连续法(上海超研生物科技有限公司试剂盒)测定LDH1、CK-MB水平。血浆渗透压=2×(血钠+血钾)(mmol/L)+血糖(mmol/L)+尿素氮(mmol/L),结果判定:<280 mmol/L为低渗,280~310 mmol/L为正常,>310 mmol/L为高渗。于入院后第2天清晨8:00开始记录尿量,到次日8:00截止,记录24 h尿量。
检测实验室检查指标的检测人员在得出检测结果过程中,对患者的预后均不知情。对于存在分歧和可能错误的检测结果,进行重新检测予以确定,仍旧无法明确结果则将问题提交上级医师进行探讨。
1.3.2 超声心动图检测方法 晨起1 h后,未进食状态下,患者处于20 ℃环境中,采用飞利浦epiq-7超声仪,频率设定为2~4 MHz,测定患者心率、心脏大小、LVEF、PAP。LVEF采用simpson法测量,PAP由公式(4V2+右心房压)计算得出,V为右房室瓣最大反流速度。以上所得的结果均由同一位超声科医生测量,通过这些检查所得结果来评估心脏功能状态。
1.4 随访 自规范化治疗即日起进行为期1年的门诊随访,截至2018-03-06。随访周期为每4周1次,终点事件为:患者随访期间因心力衰竭再次住院、非致死性心肌梗死、心血管死亡和全因死亡等。根据患者是否发生上述情况,或出现其他病情加重情况,将患者分为预后不良及预后良好。删失值定义为:随访过程中退出或失访,因与心力衰竭无关而死亡。
1.5 统计学方法 采用SPSS 20.0统计学软件进行数据分析,正态分布的计量资料以(±s)表示,治疗前后的比较采用配对t检验;计数资料采用相对数表示;采用Kaplan-Meier法绘制生存曲线;服用托伐普坦治疗的CHF患者预后影响因素分析采用单因素及多因素Cox比例风险回归模型分析;各指标对服用托伐普坦治疗的CHF患者预后的判断价值绘制受试者工作特征(ROC)曲线,计算ROC曲线下面积(AUC),截取最佳截断值,计算灵敏度及特异度,AUC比较采用Z检验。以P<0.05为差异有统计学意义。
2 结果
2.1 入院时CHF患者一般资料 83例CHF患者,其中男52例,女31例;年龄50~75岁,平均年龄(62.5±9.6)岁;体质量(60.7±9.5)kg;BMI(26.7±3.0)kg/m2;疾病类型:冠心病合并心房颤动39例,冠心病合并高血压31例,扩张型心肌病13例;NYHA心功能分级:Ⅲ级50例,Ⅳ级33例;心率(87±18)次/min;收缩压(111±18)mm Hg(1 mm Hg=0.133 kPa);舒张压(69±10)mm Hg;cTnT(0.27±0.16)μg/L;LDH1(238±31)U/L;CK-MB(5.46±2.23)μg/L;每搏量(50.0±2.9)ml;PAP(37±2)mm Hg;LVEF(38.0±3.6)%;服药情况:螺内酯32例,ACEI/ARB 32例,β-受体阻滞剂29例,呋塞米26例,硝酸酯类24例,托拉塞米19例,洋地黄15例。
2.2 托伐普坦治疗前及随访1年时实验室检查指标比较 托伐普坦治疗前及随访1年时患者血红蛋白、肌酐、血糖、血钾、血氯水平比较,差异均无统计学意义(P>0.05);随访1年时患者血钠、血浆渗透压、24 h尿量较托伐普坦治疗前升高,NT-proBNP水平较托伐普坦治疗前降低,差异均有统计学意义(P<0.05,见表1)。
2.3 随访结果及服用托伐普坦治疗的CHF患者预后情况 83例患者参与随访,失访6例,77例完成随访的患者预后良好52例,预后不良25例。随访过程中11例患者发生非致死性心肌梗死,10例患者出现新发心肌梗死,4例患者发生出院后心血管死亡。服用托伐普坦治疗的CHF患者2个月生存率为93.8%,4个月生存率为84.2%,6个月生存率为77.0%(见图1)。
2.4 服用托伐普坦治疗的CHF患者预后影响因素单因素Cox比例风险回归模型分析 以服用托伐普坦治疗的CHF患者预后(赋值:预后良好=0,预后不良=1)为因变量,以性别(赋值:男=0,女=1)、年龄、体质量、BMI、疾病类型(冠心病合并心房颤动=0,冠心病合并高血压=1,扩张型心肌病=2)、NYHA心功能分级(Ⅲ级=1,Ⅳ级=2)、心率、收缩压、舒张压、cTnT、LDH1、CK-MB、每搏量、PAP、LVEF、血红蛋白、肌酐、血糖、血钾、血钠、血氯、NT-proBNP、血浆渗透压、24 h尿量为自变量,代入单因素Cox比例风险回归模型,结果显示,NYHA心功能分级、cTnT、CK-MB、PAP、LVEF、NT-proBNP、血浆渗透压与服用托伐普坦治疗的CHF患者预后有关(P<0.05,见表2)。
2.5 服用托伐普坦治疗的CHF患者预后影响因素多因素Cox比例风险回归模型分析 以服用托伐普坦治疗的CHF患者预后(赋值:预后良好=0,预后不良=1)为因变量,以单因素Cox比例风险回归模型分析有差异的变量NYHA心功能分级、cTnT、CK-MB、PAP、LVEF、NT-proBNP、血浆渗透压为自变量,代入多因素Cox比例风险回归模型,结果显示,cTnT、LVEF、NT-proBNP、血浆渗透压为服用托伐普坦治疗的CHF患者预后的独立影响因素(P<0.05,见表3)。
2.6 ROC曲线分析 cTnT、LVEF、NT-proBNP、血浆渗透压预测服用托伐普坦治疗的CHF患者预后的AUC分别为0.74、0.67、0.80、0.83(见表4、图2)。NT-proBNP联合血浆渗透压预测服用托伐普坦治疗的CHF患者预后的AUC为0.87,高于NT-proBNP(Z=2.706,P=0.048) 及 血 浆 渗 透 压(Z=3.124,P=0.032) 的AUC,其灵敏度为88.9%,特异度为83.5%。
表1 托伐普坦治疗前及随访1年时实验室检查指标比较(±s,n=77)Table 1 Comparison of laboratory results of CHF patients before and after 1-year treatment with tolvaptan
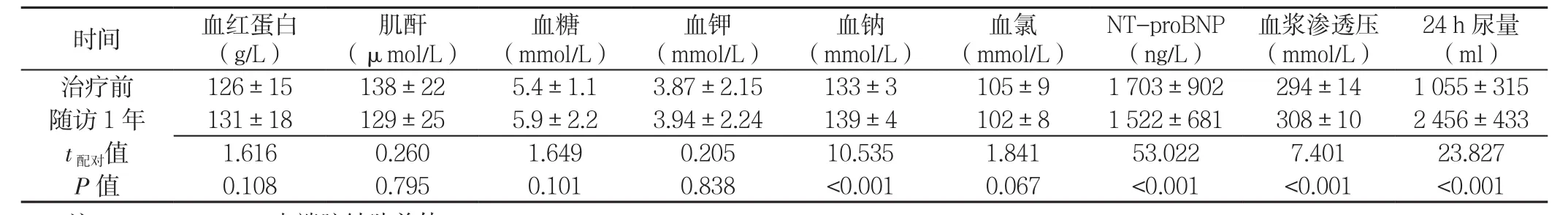
表1 托伐普坦治疗前及随访1年时实验室检查指标比较(±s,n=77)Table 1 Comparison of laboratory results of CHF patients before and after 1-year treatment with tolvaptan
注:NT-proBNP=N末端脑钠肽前体
肌酐(μmol/L)时间 血红蛋白(g/L)血糖(mmol/L)血钾(mmol/L)血钠(mmol/L)血氯(mmol/L)NT-proBNP(ng/L)血浆渗透压(mmol/L)24 h尿量(ml)治疗前 126±15 138±22 5.4±1.1 3.87±2.15 133±3 105±9 1 703±902 294±14 1 055±315随访 1 年 131±18 129±25 5.9±2.2 3.94±2.24 139±4 102±8 1 522±681 308±10 2 456±433 t配对值 1.616 0.260 1.649 0.205 10.535 1.841 53.022 7.401 23.827 P值 0.108 0.795 0.101 0.838 <0.001 0.067 <0.001 <0.001 <0.001
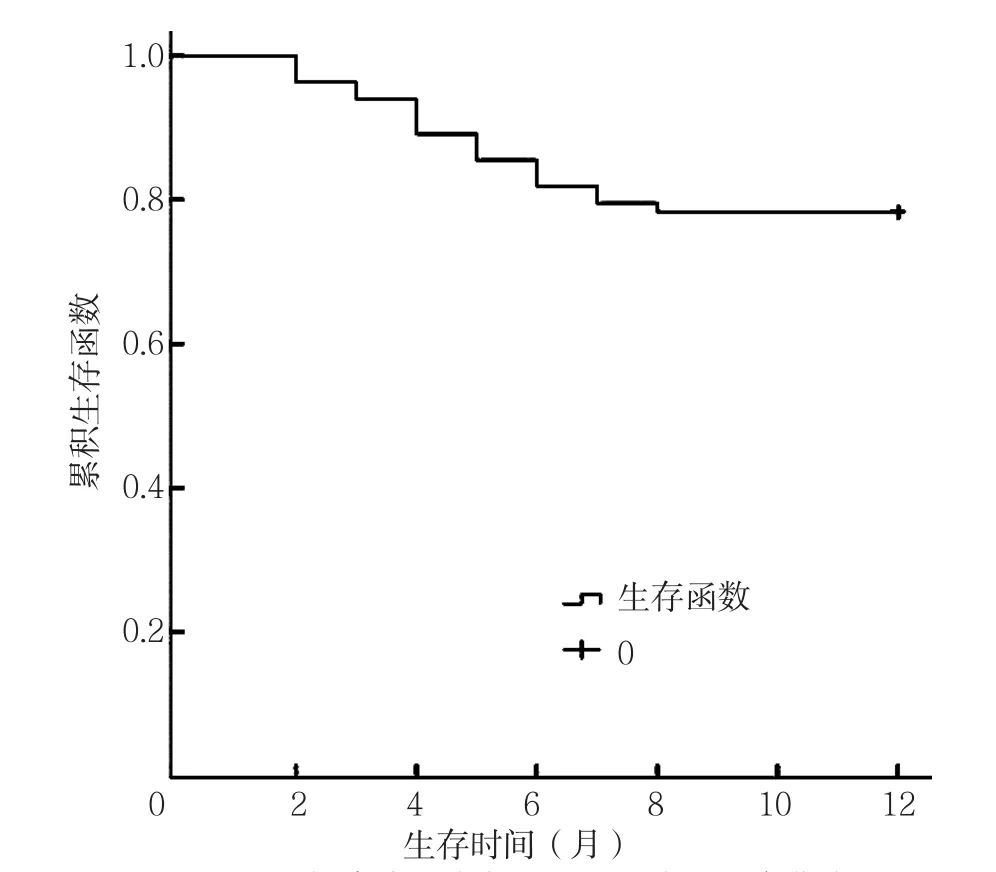
图1 服用托伐普坦治疗的CHF患者的生存曲线Figure 1 Survival curve of patients with CHF treated by tolvaptan
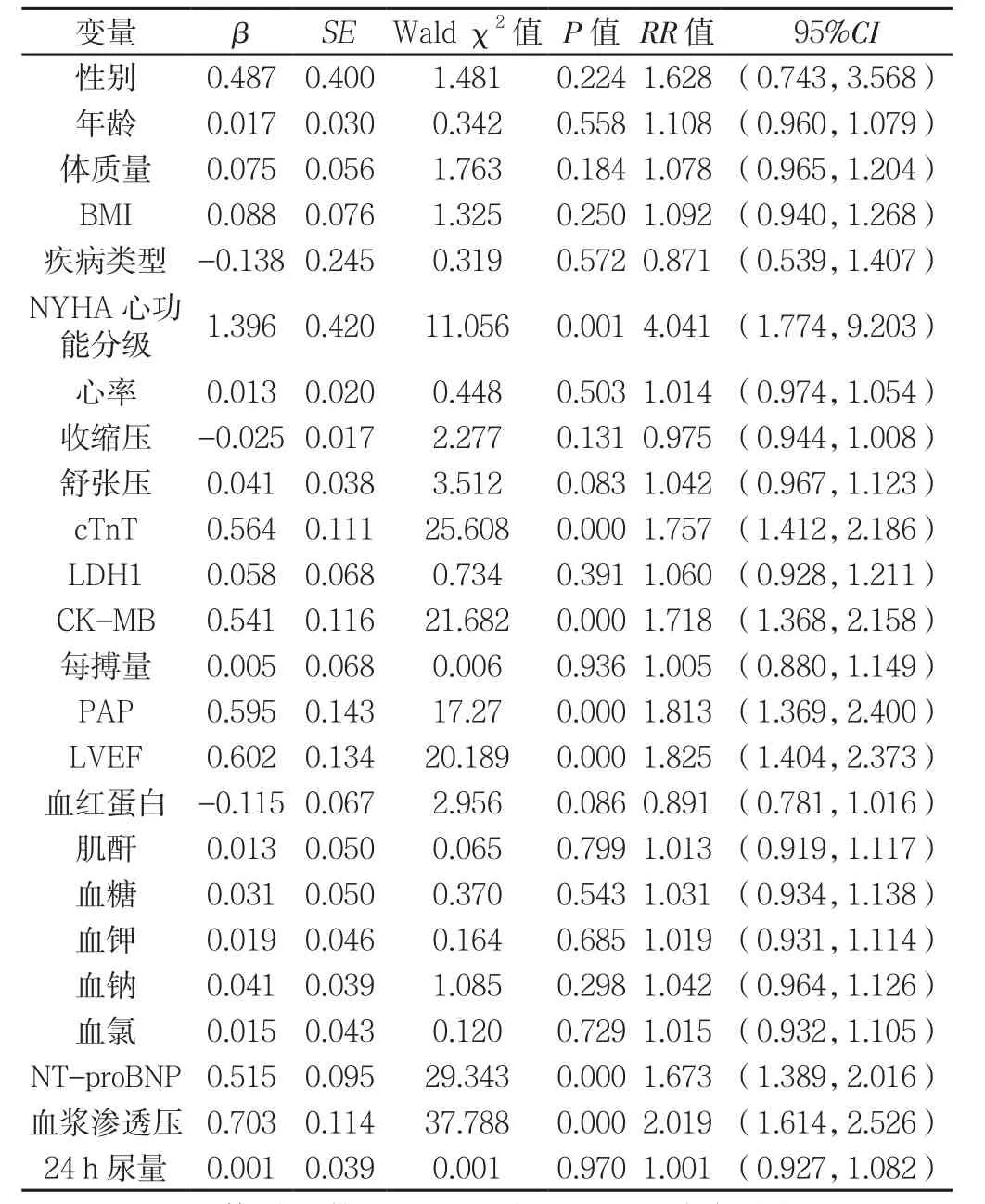
表2 服用托伐普坦治疗的CHF患者预后影响因素单因素Cox比例风险回归模型分析Table 2 Univariate Cox proportional hazards regression analysis of the prognostic factors for patients with CHF treated by tolvaptan
3 讨论
目前,对CHF治疗后短期及长期疗效的探讨已成为临床工作的热点及难点。托伐普坦的应用对非低容量性低钠血症的CHF患者有较好疗效,但其应用后的长期状态尚不明确,对其危险因素及预后指标的探索也并不深入[9]。因此,本研究分析了服用托伐普坦治疗的CHF患者发生不良预后事件的危险因素,进一步探讨了血浆渗透压联合临床指标预测患者预后的应用价值。血浆渗透压升高可以导致机体多个脏器功能障碍,本研究对77例完成随访的患者的数据进行分析,25例预后不良,其中11例患者发生非致死性心肌梗死,10例患者出现新发心肌梗死,4例患者发生出院后心血管死亡。临床用药虽仔细合理,但仍不可避免地出现多种并发症(肺淤血、肾前性少尿等)[10-11]。服用托伐普坦治疗心力衰竭的过程中,常伴发口渴、大便干燥表现,亦出现较为严重的精神神经症状,常表现为淡漠、嗜睡,也可表现为烦躁甚至谵妄[12]。究其原因,可能是血浆渗透压升高引起渗透压感受器兴奋,刺激大脑皮质产生渴觉,大便干燥则主要是血浆渗透压升高后肠壁重吸收水分增加所致;血浆渗透压升高对肾功能有很大影响,并随血浆渗透压进一步升高症状逐渐加重[13],这些研究结果均提示血浆渗透压的变化与服用托伐普坦治疗的患者远期预后相关。
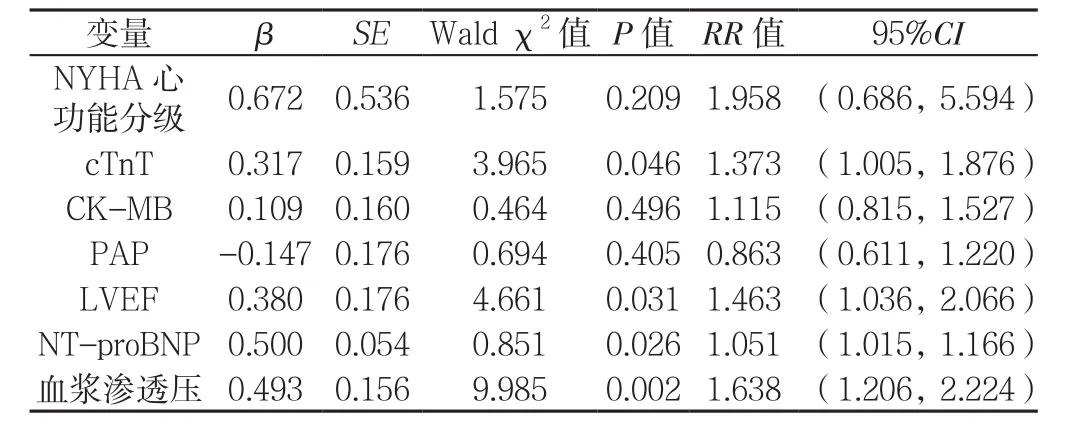
表3 服用托伐普坦治疗的CHF患者预后影响因素多因素Cox比例风险回归模型分析Table 3 Multivariate Cox proportional hazards regression analysis of the prognostic factors for patients with CHF treated by tolvaptan
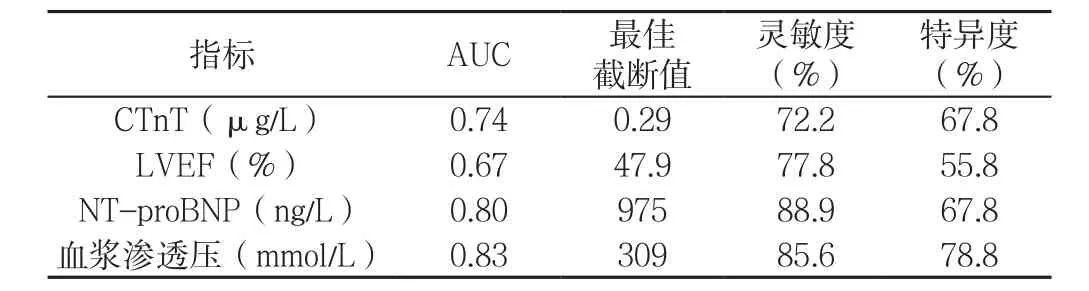
表4 cTnT、LVEF、NT-proBNP、血浆渗透压预测服用托伐普坦治疗的CHF患者预后的价值Table 4 Value of cTnT,LVEF,NT-proBNP and plasma osmotic pressure in predicting the prognosis of patients with CHF treated by tolvaptan
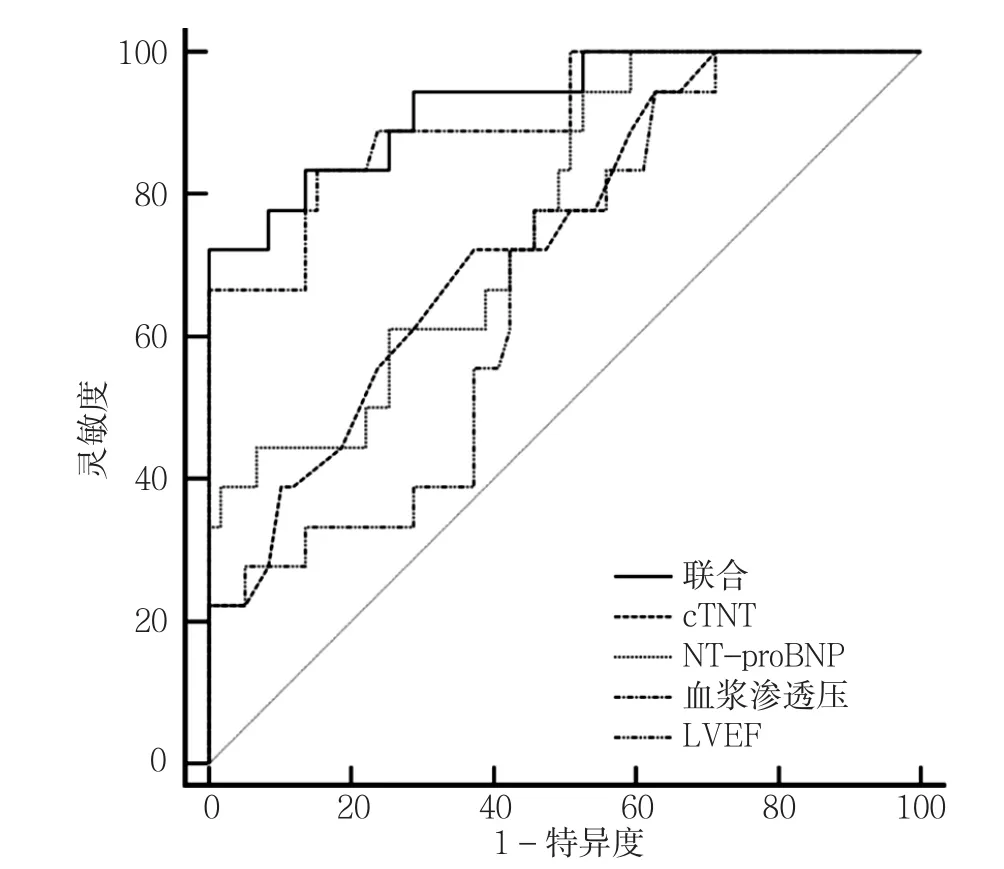
图2 cTnT、LVEF、NT-proBNP、血浆渗透压预测服用托伐普坦治疗的CHF患者预后的ROC曲线Figure 2 ROC curve of cTnT,LVEF,NT-proBNP and plasma osmotic pressure in predicting the prognosis of patients with CHF treated by tolvaptan
LVEF为常用心脏彩超指标,代表血液在体内的循环速度,LVEF越小,循环速度越慢,机体代谢物沉积时间延长,因而LVEF能反映病情严重程度[14]。此外,研究结果亦说明LVEF越小,对患者不良预后的影响程度越大[15],本研究结果与其相符。临床常用心肌酶谱检查指标主要包括cTnT及NT-proBNP,本研究多因素Cox比例风险回归分析提示cTnT和NT-proBNP可以作为评估服用托伐普坦治疗的CHF患者预后的潜在指标,这与傅永平等[16]研究结果一致,其升高原因可能是心肌细胞处于应激状态,当心脏功能失代偿时,会有一部分受损细胞将其释放入血,最终引起cTnT和NT-proBNP水平升高。托伐普坦作用于肾脏远端小管,减少水的重吸收,导致血液浓缩,且对电解质代谢无影响,因此电解质水平有所上升,也导致了血浆渗透压的上升[17],故而CHF患者服用托伐普坦后,其电解质水平均有所上升。
为进一步分析比较cTnT、LVEF、NT-proBNP、血浆渗透压4个因素对服用托伐普坦治疗的CHF患者预后预测的价值,本研究绘制ROC曲线,结果显示NT-proBNP和血浆渗透压的AUC较高,LVEF则较低,对于服用托伐普坦治疗的CHF患者预后的判断,NT-proBNP和血浆渗透压是较为准确的指标,同时NT-proBNP联合血浆渗透压预测服用托伐普坦治疗的CHF患者预后的AUC为0.87,高于NT-proBNP及血浆渗透压的AUC,对预测服用托伐普坦治疗的CHF患者预后不良更具诊断价值,因此可以通过NT-proBNP联合血浆渗透压的方式,针对临床上原发或继发高渗血症的CHF患者提供用药指导,将近一步改善CHF的预后。
综上所述,cTnT、LVEF、NT-proBNP、血浆渗透压为服用托伐普坦治疗的CHF患者预后的独立影响因素,临床上可以将NT-proBNP联合血浆渗透压作为预测指标,指导临床用药,对可能威胁CHF患者预后的因素进行早期干预,提高患者的生活质量。同时,本研究也存在一定的局限性,样本量较少,且纳入指标不全,可能对结果有一定影响。今后需扩大样本量对本研究结果进行进一步验证。此次参与研究的患者个人体质存在差异,且有一部分患者在研究期间服用过多种药物,其对结果的影响无法预测,因此需设计更具前瞻性的研究方法。
作者贡献:刘静、李家富进行文章的构思与设计,数据收集;邹立力进行研究的实施与可行性分析,结果的分析与解释,负责文章的质量控制及审校;刘静进行数据整理,撰写论文;李家富进行统计学处理,论文的修订,对文章整体负责,监督管理。
本文无利益冲突。

