单向倒刺线与传统缝线在腹腔镜胆总管一期缝合术中应用比较的Meta 分析
何攀 ,赖莉,苏松,张孟瑜,贺凯,李波,夏先明
(西南医科大学附属医院 1. 肝胆外科 2. 麻醉科,四川 泸州 646000)
随着腔镜器械的快速发展和腔镜技术的不断提高,腹腔镜下胆总管探查术(laparoscopic common bile duct exploration,LCBDE)较传统开腹手术相比,不仅能缩短手术时间而且还能降低术后感染率,因此在胆道微创外科中得到了广泛应用[1-3]。随之出现的腹腔镜胆总管一期缝合技术,因避免了传统T管引流的诸多弊端[4],而逐渐成为治疗的首选[5]。在腹腔镜胆道探查术中最困难和最耗时的步骤之一为缝合打结,不论是采用间断缝合还是连续缝合,打结都不可避免。缝合成功的关键取决于打结的质量;质量不佳常导致很大一部分并发症[6]。
单向倒刺线(unidirectional barbed suture,UBS)是一种一端带手术针,另一端带微环的可吸收缝合线,微环固定第1针缝线,线身连续倒刺使组织靠拢,不需要打结。UBS的出现,为打结问题提供了解决途径,其作用效果已在不同的手术领域得到验证[7-10]。近年来UBS开始应用于腹腔镜胆总管一期缝合术中[11-12]。但与普通可吸收缝线的比较报道不多,其应用效果和安全性还没得到验证,而且该技术在腹腔镜下胆总管一期缝合术中的应用还远未被普遍接受。因此,本研究采用Meta分析方法,比较UBS和传统缝线(traditional suture,TS)在腹腔镜下胆总管一期缝合术中应用的有效性和安全性,为临床医师合理选择胆总管一期缝合方式提供循证医学依据。
1 资料与方法
1.1 检索策略
在Pub Med、Cochranelibrary、Web of Science、Embase、Ovid、CENTRAL以及CNKI、中华医学会数字化期刊系统、万方数据库、维普数据库系统的检索2018年9月以前比较UBS与T S 的随机、半随机对照试验以及观察性研究的相关文献,并手工检索中、英文已发表的资料和会议论文并追索纳入文献的参考文献。中文检索词包括:腹腔镜、胆道探查、胆总管、胆总管一(I)期缝合、一(I)期缝合、单向倒刺线、倒刺线、免打结线、传统缝合线、传统缝线、缝线。英文检索词包括:Laparoscopic,Biliary,Unidirectional Barbed Suture,Barbed Suture,Barbed,Non-Knotting Suture,Suture。
1.2 研究选择
采用以下纳入标准进行研究选择:⑴ 腹腔镜下胆总管一期缝合术中比较UBS(病例组)和TS(对照组)的随机对照试验(randomized controlled trials,RCT)或观察性研究(病例对照或回顾性研究);⑵ 每个研究中,所有的患者都在腹腔镜下接受了同样的手术过程;⑶ 数据足够可以得到加权均数差值(weighted mean difference,WMD),或相对危险度(relative risk,RR);⑷ 如果研究是基于重叠的患者,则纳入最新的或完整的研究,文献检索均无语种限制。排除标准如下:⑴ 无比较UBS和TS的腹腔镜胆总管一期缝合术的相关研究;⑵ 病例组和对照组采用不同的手术方式;⑶ 无任何数据提取的研究。
1.3 数据提取与质量评估
为避免偏倚,3位作者独立提取该Meta分析纳入研究的数据并比较结果。如有分歧则通过讨论或征求第4 位作者协助解决。采用标准化数据采集方法,仔细提取数据。每项研究收集的数据包括:第一作者、发表年份、手术类别、缝线型号、缝合方式、病例人数和研究设计。分析指标包括胆管缝合时间、手术时间、术中出血量、住院时间、住院费用、胆汁漏发生率。采用Jadad量表评估RCTs研究的质量,包括随机化(0~2分)、致盲(0~2)分和提取(0~1分)。高质量研究被定义为1项研究的质量分数≥3分。观察性研究用纽卡斯尔-渥太华量表(NOS)进行评估[13]。该量表主要由3个因素组成:患者选择,研究组的可比性以及结果评估。每个观察性研究0~9分(以星表示),质量分数≥7星定义为高质量研究。风险偏差分析采用Review Manager 5.1进行分析。
1.4 统计分析
为检测不同研究设计结果的一致性与潜在的偏倚,根据研究设计类型分组(RCT和观察性研究)进行总体分析和不同研究类型的亚组分析。所有分析都使用Review Manager 5.1和STATA 12.0软件。设定P=0.05为显著性水平,分析过程中先进行异质性检验,再行Meta 分析合并统计量,异质性大小采用I2评估,I2<25%表示无明显异质性,I2在2 5%~7 5%之间表示中度异质性,I2>75%以上则表示明显异质性。用RR及95%可信区间(confidence interval,CI)表示计数资料,对度量衡单位相同的连续性变量采用W M D,单位不同者采用标化均数差值(standardized mean difference,S MD)。采用固定效应模型(fixed effect,FE)分析无异质性存在的研究;若各研究结果间存在异质性,首先分析异质性来源,如无明显临床异质性,则采用随机效应模型(random effect,RE)分析。
2 结 果
2.1 纳入研究的描述
检索流程图如图1所示,3个RCT[14-16](247例患者)和7个观察性研究[11,17-22](601例患者)符合纳入标准,最后共包括848例患者纳入分析。纳入研究的主要特点如表1。所有研究基线交代清楚,具有可比性。胆管缝合时间可从8个研究中获 得[11,15-20,22],其中2个RCT和6个观察性研究。手术时间可以从6个研究中获得[14,18-22],其中1个RCT和5个观察性研究。除外1个RCT研究[14],住院时间可以从其他所有研究获得。除外2个观察性研究[18,20],其余所有研究都可获得胆汁漏术后并发症数据见表2。
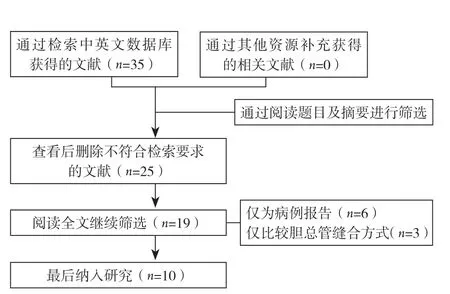
图1 纳入文献筛选流程图Figure 1 Literature screening process
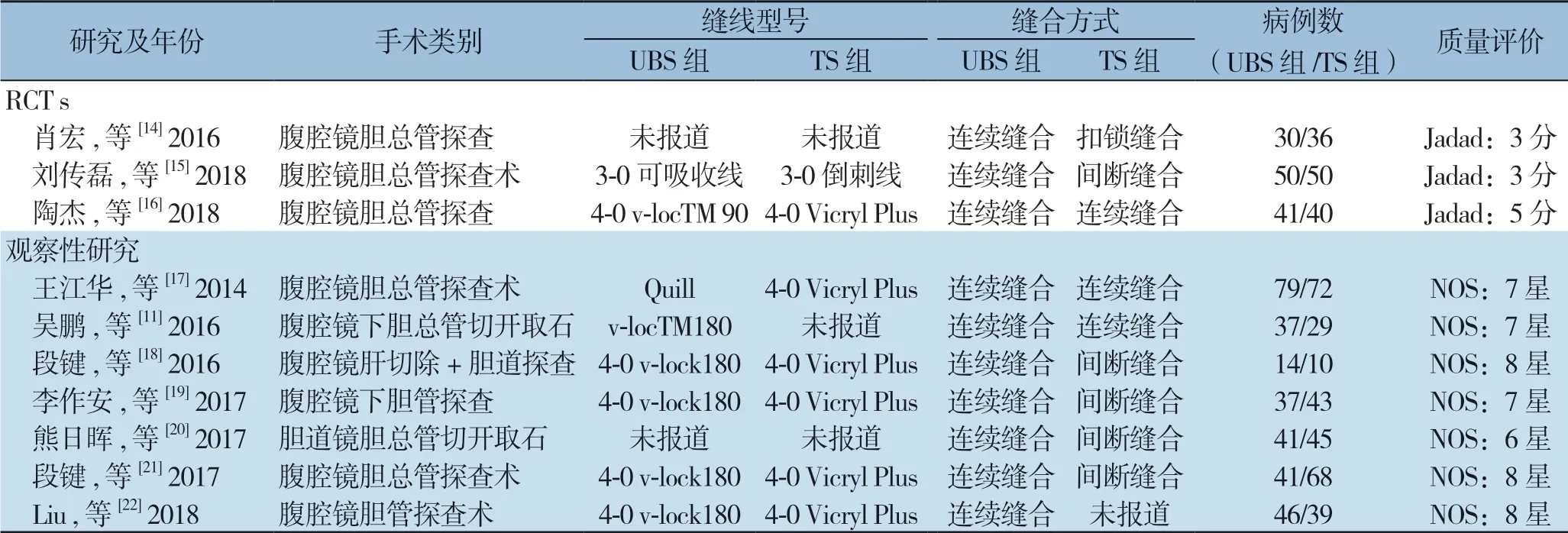
表1 纳入文献一般资料与质量评分Table 1 The general data and quality scores of the included studies
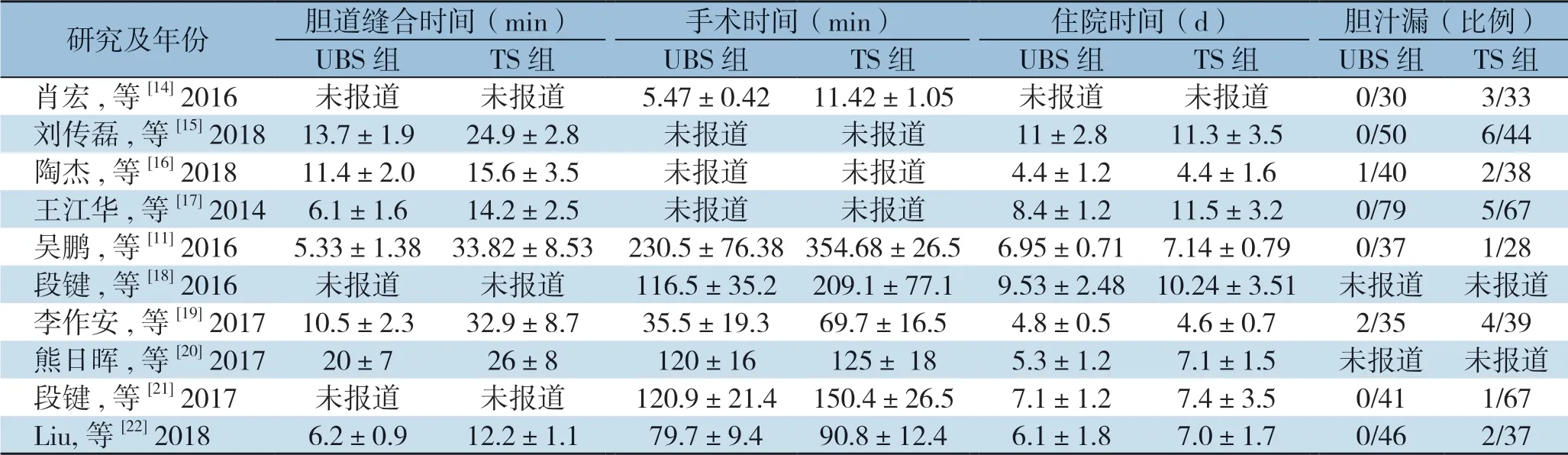
表2 纳入文献中患者相关结局数据资料Table 2 The outcome data of the included studies
2.2 质量评估及偏倚风险
纳入研究的质量评价如表1,3 个R C T 采用Jadad量表进行评价,而7项观察性研究通过NOS进行评估。所有RCT提到了患者的随机化,但是没有提到研究致盲。1个RCT得分3分使用了适当的随机方法,而另外2个RCT得分2分,因没有详细说明随机化方法。RCT的偏倚风险分析反应了这些研究的偏倚(图2)。观察性研究的质量评价表明,所有研究都被列为高质量的研究,偏倚风险低。
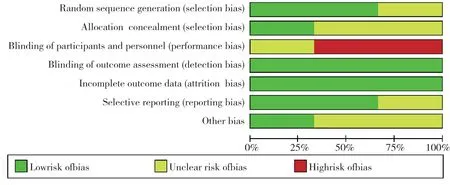
图2 RCT 偏倚风险分析图Figure 2 Analysis of risk of bias for the RCTs
2.3 Meta 分析结果
2.3.1 胆管缝合时间 8 个研究[11,15-20,22]报道了胆管缝合时间,分析结果显示,UBS 组胆管缝合时间明显短于TS 组(RE:WMD=-11.38,95%CI=-14.81~-7.94,P<0.001,I2=98%)。亚组分析显示,在RCT 研究中,与TS 组比较,UBS 组胆管缝合时间明显缩短(RE:WMD =-7.71,95%CI=-14.57~-0.85,P<0.00001,I2=99%); 在 观 察性研究中,与TS 组比较,UBS 组胆管缝合时间明显 缩 短(RE:WMD=-13.13,95%CI=-17.76~ -8.51,P<0.000 01,I2=99%)(图3)。
2.3.2 手术时间 6 个研究[14,18-19,20-22]报道了手术时间,与TS 组比较,UBS 组手术时间明显缩短(RE:WMD=-20.55,95%CI=-30.63~-10.46,P<0.001,I2=93%)。亚组分析显示,在RCT 研究中,与TS 组比较,UBS 组手术时间明显缩短(RE:WMD=-5.95,95%CI=-6.32~-5.58,P<0.001);在观察性研究中,与TS 组比较,UBS 组手术时 间 明 显 缩 短(RE:WMD=-26.92,95%CI=-41.46~-12.38,P<0.001,I2=93%)(图4)。
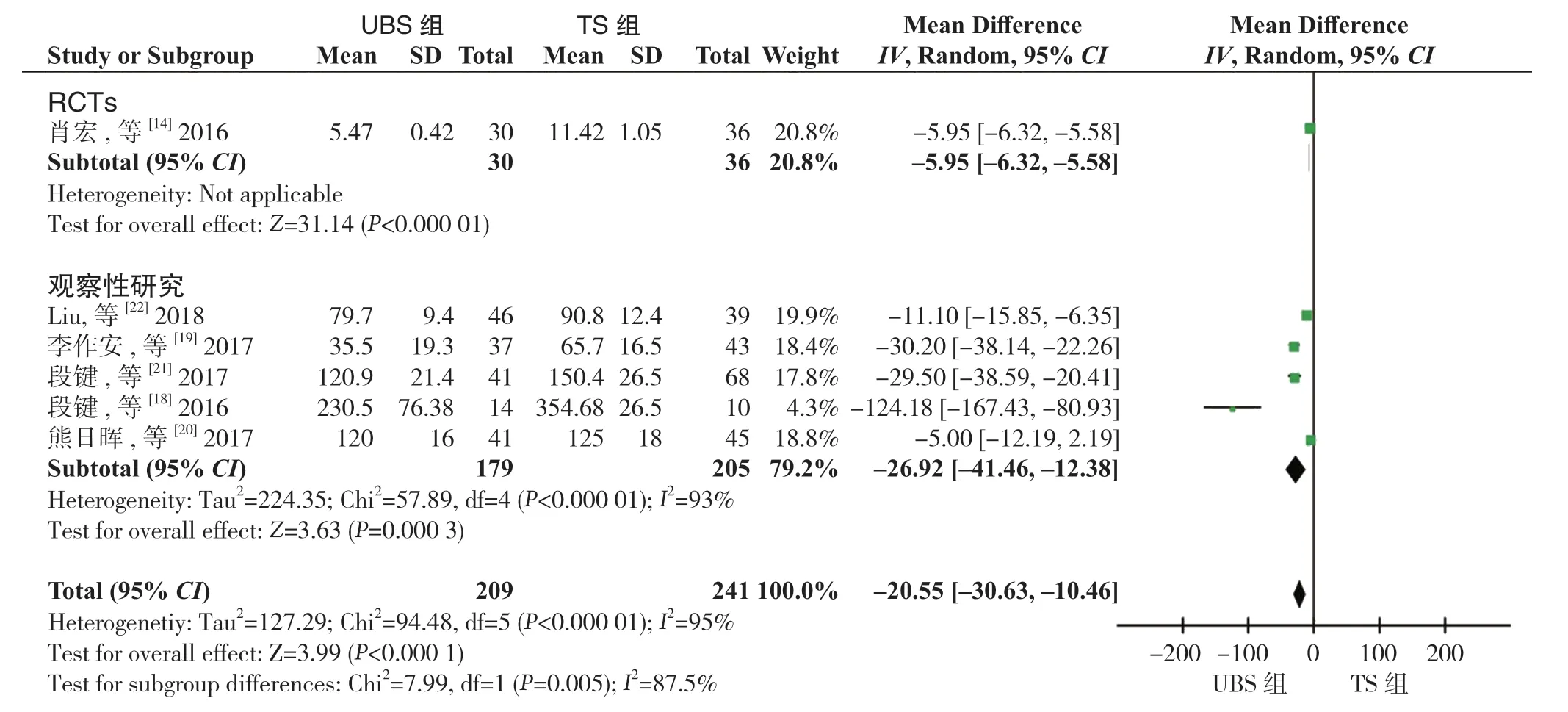
图4 手术时间比较Figure 4 Comparison of operative times
2.3.3 住院时间 9 个研究[11,15-22]报道了住院时间,分析结果显示,UBS 组了住院时间较TS 组缩短(RE:WMD=-0.78,95%CI=-1.47~-0.09,P<0.05,I2=91%)。亚组分析显示,在RCT 研究中,两组住院时间差异无统计学意义(RE:WMD=-0.06,95%CI=-0.61~0.49,P=0.83,I2=0%);在观察性研究中,UBS 组住院时间较TS 组缩短(RE:WMD=-0.97,95%CI=-1.82~-0.12,P <0.0 5,I2=93%)(图5)。
2.3.4 胆汁漏发生率 8 项研究[11,14-17,19,21-22]报道了胆汁漏并发症数据,分析显示,UBS 组胆汁漏并发症发生率明显降低(分别为0.83%、6.4%)(FE:RR=0.23,95%CI=0.10~0.55,P<0.001,I2=0%)。亚组分析显示,在RCT 研究中,UBS 组术后胆汁漏发生率降低(UBS 组与TS组胆分别为0.83%、8.7%)(FE:RR=0.17,95%CI=0.04~0.76,P<0.05,I2=0%);在观察性研究中,UBS 组胆汁漏发生率明显低于TS 组(分别 为0.8%、5.2%)(FE:RR=0.28,95%CI=0.10~0.80,P<0.05,I2=0%)(图6)。
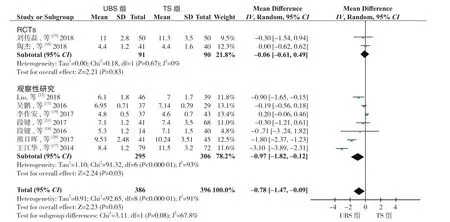
图5 住院时间比较Figure 5 Comparison of length of postoperative hospital stay

图6 胆汁漏发生率比较Figure 6 Comparison of incidence of postoperative bile leakage
2.4 发表偏倚和敏感度分析
基于术后胆汁漏并发症,通过B e g g 检验和Egger检验评价发表偏倚,该漏斗图外观对称,表明该分析无明显发表偏倚(Begg:P=0.805;Egger:P=0.086)(图7)。通过序列去除法进行敏感度分析,来评价总体结果的稳定性。敏感度分析表明,该方法不会改变最初总体分析的结果(图8)。
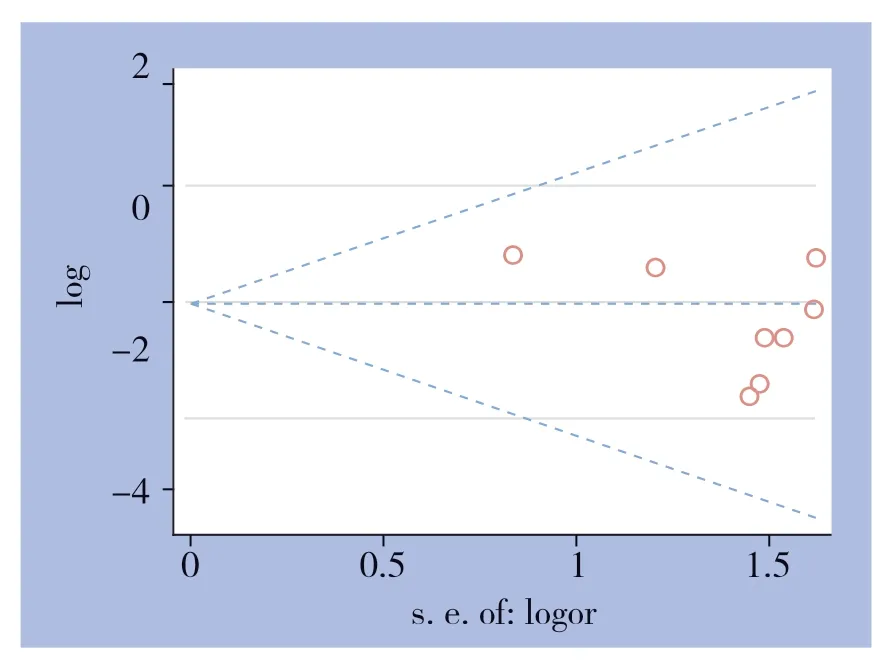
图7 术后胆汁漏漏斗图Figure 7 Funnel plot of postoperative bile leakage
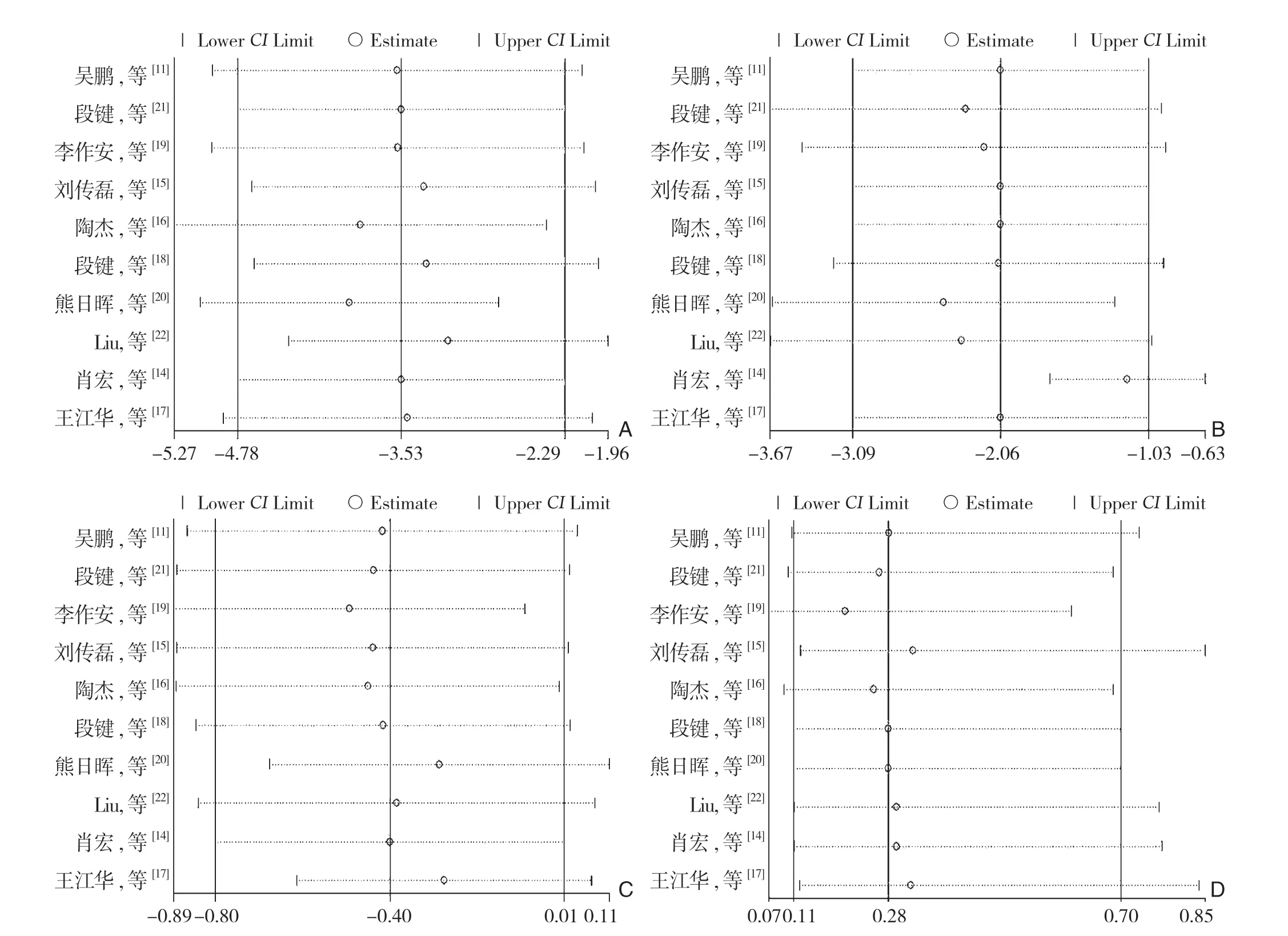
图8 敏感度分析 A:胆管缝合时间;B:手术时间;C:住院时间;D:胆汁漏发生率Figure 8 Sensitivity analysis A: Time for bile duct suturing; B: Operative time; C: Length odf hospital stay; D: Incidence of bile leakage
3 讨 论
随着微创技术的发展以及快速康复外科理念的提出,在胆道手术中,更早的围术期营养支持、更少的引流管放置、更快的患者康复效果成为了外科医生追求的目标。腹腔镜下胆管探查术具有创伤小、恢复快、美容效果好等优点,该术式的安全性、可行性逐渐被证实[23],并逐渐成为外科医生的首选[24]。在腹腔镜胆总管探查术中关键步骤是取石和缝合胆总管,而胆总管缝合是最困难和最耗时的。腹腔镜下胆总管探查术中胆总管缝合有两种方式,即胆总管切开取石T管引流术或一期缝合术。一期缝合管理简单,总体临床效果好,近年逐渐被广泛研究和报道[25-28],但有报道[5]显示该术式易发生胆汁漏,其胆汁漏发生率高达16.7%。该并发症的发生主要与缝合技术上的缺陷及腔内缝合打结技术相关。因此胆道外科医生一直致力于寻求一种从有创到无创,由不可吸收到可吸收,从有结到无结,从间断到连续,耗时短、低并发症发生率的缝合方法。倒刺线因其简化了缝合、打结等复杂操作过程,逐渐被用于胃肠外科、泌尿外科及妇产科等手术中,如林广荣等[29]采用UBS实施腹膜前疝修补术,Sammon等[30]采用UBS在机器人辅助下吻合前列腺,Alessandri等[31]在腹腔镜子宫肌瘤切除术中使用UBS缝合子宫,均表明UBS安全有效,能够缩短缝合时间及手术时间,值得在临床上广泛应用。但在胆道外科胆总管一期缝合的应用中,目前研究多局限于动物实验[32]和病例报告[12,33-34],以及一些小样本随机对照研究[14-16],而且一些研究在安全性及术后效果方面缺乏有力的证据,如陶杰等[16],李作安等[19]对于UBS术后胆汁漏并发症发生率及术后康复并未取得有力证据。
本研究的目的是采用系统评价的方法,综合各中心临床研究,分析评估UBS在腹腔镜胆道探查胆总管一期缝合术中应用的效果与安全性。此外本研究不仅对总体结果进行了分析,而且根据随机对照研究及观察性研究的设计类型进行了亚组分析。虽然随机对照研究和观察性研究之间存在差异,但两种研究的结合,可以提高单一随机对照研究分析结果的可靠性,生成到目前为止最全面的证据[35]。
本研究结果显示,与TS比较,UBS在腹腔镜胆道探查胆总管一期缝合术中有较好的应用效果及安全性, 主要表现在以下几个方面:⑴ 缩短胆管缝合时间,分析原因为采用传统缝线间断全层缝合胆总管过程中需要反复的缝合打结,容易出现线结松动、回缩和断裂等,从而增加了缝合胆总管时间,即使采用连续缝合,虽不需要反复缝合打结,但因其缝合线壁光滑,在缝合下1针时,之前缝合的针数可能会松弛,导致缝合过程中反复需收紧缝线,而增加缝合时间;而UBS因线体上的倒钩使得缝合收紧后缝线不会回缩,从而缩短了胆总管缝合时间。⑵ 缩短手术时间,由于连续缝合胆管,且不需要进行腹腔镜下打结,故明显缩短手术时间[16]。⑶ 减少住院时间,因倒刺线连续缝合无需打结,操作中干扰明显减轻,时间明显缩短,减少了手术带来的创伤及胆汁漏发生率,使患者在术后得到快速康复,因此手术后住院时间更短[20]。⑷ 降低术后胆汁漏发生率,因UBS线体上的倒钩使得缝合收紧后缝线不会回缩,同时缝合了黏膜下小血管,也有止血作用,从而减少了胆汁漏发生的可能性[16]。
当然,本研究还存在一定局限。第一,一个重要的局限就是整体分析包括RCT和观察性研究,这可能削弱总体分析结果的可靠性,因为在系统评价中随机对照与非随机对照可能产生不同的结果[36]。然而,在本Meta分析中,RCT分析和观察研究分析均获得与整体分析相同的结果,这增强了本研究结果的可靠性。第二,在胆管缝合时间、手术时间及住院时间分析中发现了纳入研究的异质性,因此,本研究使用了随机效应模型,这可能削弱结果的证据。对这种异质性的一种解释是在本研究中患者的基础疾病及缝合方式的差异所致。此外,不同的研究设计类型(RCT和观察研究)也会增加这些研究之间的异质性。第三,虽然本研究中没有发现发表偏倚,但有限数量的研究与小样本量也会影响分析能力。第四,在胆总管一期缝合术中对于UBS术后并发症的研究,目前多局限于胆汁漏,得不到其他并发症发生情况数据。因此,未来需要开展更多大样本、高质量的RCT来进来一步验证和更新本研究的分析结果及UBS的应用效果与安全性。
虽然本Meta分析提示UBS安全可行,有利于胆道外科医师手术操作及患者术后康复,并为其供了证据支持。但据相关文献报道及笔者经验总结,需严格掌握胆总管一期缝合适应证:⑴ 初次手术孤立的胆总管结石,数量最好不超过3枚,且无其他伴随疾病;⑵ 胆总管直径>0.8 cm;⑶ 有或无合并胆囊结石,且无明显胆囊萎缩;⑷ 术前 MRCP排除胆管多发结石(>5枚)和胆管狭窄;⑸ 术中胆道镜镜检明确结石已取尽并且胆管下端通畅;⑹ 肝内胆管无多发结石,肝外胆管无泥沙样结石及严重的梗阻性黄疸;⑺ 患者全身及营养状况良好。同时在使用UBS实施胆总管一期缝合时需注意几个问题:⑴ 在使用倒刺线缝合第1针穿环时是没有倒刺的,所以在缝合胆总管切口第1针时在切口上方正常胆管处开始缝合,以减少第1针收线不紧导致胆汁漏的可能;⑵ 缝合至胆管T管上缘时,绕过T管于胆管T管下缘的对侧壁继续缝合收紧;⑶ 缝合完毕后回缝1针,以作为加强,紧贴组织出针处剪断缝线,不留残段。因为如残留倒刺缝线的尾线过长,可能引起的炎症反应或粘连甚至刺入临近脏器的可能[32]。

