连续性肾脏替代治疗联合经内镜鼻胆管引流治疗急性重症胆源性胰腺炎的临床研究
贺继东,张军鹏,董丽娟,党学锋,王莉
在中国,胆源性胰腺炎占所有急性胰腺炎的60%~70%[1]。目前,对重症急性胆源性胰腺炎(acute severe biliary pancreatitis,ASBP)的治疗仍极具挑战性[2]。虽然SABP的治疗方法已经有了很大的进步,但死亡率仍然高达50%[3]。近年来,内镜下鼻胆管引流的应用,甚至胰管括约肌切开已越来越多的应用于ASBP患者,但部分患者可能会因ENBD加重急性肾功能不全进而限制了其应用[4]。连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)能清除SABP患者体内TNF-α、IL-6和IL-8等炎症介质,抑制SABP中的心肌抑制因子,从而阻断SIRS的连锁反应,纠正脓毒症和炎症反应[5]。还有研究表明CRRT通过去除间质水肿改善了实质细胞的微循环和氧摄取,从而提高组织的氧利用率,调节水、电解质和酸碱平衡,并稳定内部环境[6]。在临床上CRRT广泛应用于急性肾功能衰竭、脓毒症、MODS等危重疾病的治疗,疗效满意[7]。因此,CRRT联合经内镜鼻胆管引流(endoscopic nasobiliary drainage,ENBD),可以在保护肾功能、减轻脓毒血症、降低MODS发生的基础上消除胆道梗阻,缓解胰管减压。迄今为止,很少有研究评价CRRT联合ENBD治疗ASBP的疗效。本文对宝鸡市人民医院采用CRRT+ENBD治疗ASBP的结果进行分析,旨在为临床的进一步应用提供资料。
1 资料和方法
1.1 一般资料
回顾性分析2015年1月至2018年1月期间宝鸡市人民医院收治的76例ASBP患者的临床资料,其中接受常规CRRT治疗者32例,接受CRRT联合ENBD治疗者44例。ASBP是根据中华医学会ASBP诊断指南(2007版)进行的诊断。诊断标准可简单概括为以下几点:①急性上腹部疼痛不适,伴恶心、呕吐、黄疸,右上腹部压痛及反跳痛;②血液淀粉酶和(或)尿淀粉酶水平升高;③血清总胆红素(total bilirubin,TBIL)及丙氨酸氨基转移酶(alanine aminotransferase,ALT)水平明显升高;④通过B超或CT检查发现胰腺肿大、胰腺边界不均匀、胰腺炎症浸润、胆囊肿胀、胆囊积液、结石、胆囊壁增厚、胆总管结石、蛔虫和胆管扩张;⑤伴有持续的器官功能衰竭 (持续48 h以上、不能自行恢复的呼吸系统、心血管或肾脏功能衰竭,可累及一个或多个脏器)。纳入标准:①大于18岁并具有完整病例资料者;②根据2007版ASBP诊断指南诊断为ASBP者;③进行CRRT或CRRT联合ENBD的患者。排除标准:①小于18岁患者;②既往有胃肠道手术史造成ENBD失败患者;③住院后行外科胆囊切除及胆道探查患者;④精神障碍患者。该研究通过宝鸡市人民医院伦理委员会批准,两组患者均签署知情同意书。两组患者治疗前一般临床资料及实验室检查资料具有可比性(P>0.05),见表1、表2。

表1 两组一般临床资料
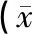
表2 两组实验室资料比较±s)
注:白细胞(white blood cells,WBC),血小板(platelet,PLT),降钙素原(procalcitonin,PCT),C反应蛋白(C-reactive protein,CRP),总胆红素(total bilirubin,TBIL),丙氨酸氨基转移酶(alanine aminotransferase,ALT),白蛋白(albumin,ALB),乳酸(lactic acid,Lac)。
1.2 治疗方法
两组患者均禁饮食,给予吸氧、持续性胃肠减压、营养支持及适当的止痛治疗。严密监测和纠正水、电解质平衡和酸碱失衡紊乱,抑制胃酸和胰酶的分泌。早期应用强效抗生素,防治初期的感染,并积极防治并发症。休克患者采用抗休克治疗、心衰患者给予纠正心衰治疗、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)患者给予机械通气治疗。CRRT组患者在入院诊断当天接受治疗,CRRT+ENBD组在CRRT基础上在入院后24 h内完成ENBD,当患者病情较重,难以挪动时,给予床头急诊ENBD治疗。
1.2.1 CRRT治疗
连续性静脉-静脉血液滤过(Continuous veno-venous hemofiltration,CVVH)采用Baxter Accura型CRRT机(Baxter,美国)进行。利用Seldinger技术,经股静脉或右颈内静脉应用单针双腔中心静脉留置导管建立临时血管通路。应用膜表面1.8~2.1 m2的透析器(HFL200,Baxter),持续24 h血液滤过,血流速度200~300 mL/min。以3 000 mL生理盐水作为置换液,根据患者的具体情况调整电解质组成,纠正酸碱失衡。超滤量根据每日液体置换量和生理需要量确定。连续应用标准肝素抗凝,常规胰岛素控制血糖,根据部分凝血活酶时间(activated partial thromboplastin time,APTT)和血糖水平调整用量。有出血倾向的患者,停止应用肝素。当APACHEⅡ评分系统的单生理指标<6分、心率<90次/min、呼吸频率<20次/min时,终止CRRT治疗。
1.2.2 ENBD治疗
生命体征平稳的患者在C型臂X线机下行ENBD,危重患者不适于搬动时,可在床头行ENBD治疗。患者俯卧位或侧卧位,应用活检孔道直径在2.8mm以上的治疗性十二指肠镜(奥林巴斯,日本)经口通过食道,胃,进入十二指肠降部大乳头处,应用拉式切开刀(奥林巴斯,日本)在0.035 in黄斑马导丝(BOSTON,美国)配合下插管至胆总管,根据病情决定是否造影,同时行联合乳头括约肌切开术(endoscopic sphincterotomy,EST),留置导丝后退出拉式切开刀,沿导丝将鼻胆管送至需引流部位,抽吸胆汁通畅后边插入鼻胆管,边退十二指肠镜将鼻胆管从口中引出,将一根导管插入鼻中并从口中取出,借助这一导管的引导将鼻胆管引出鼻孔,固定稳妥。待病情稳定后,明确有胆总管结石患者二期行ERCP+EST取石术或直接行胆囊切除术+胆总管切开取石术。所有手术均由同一手术者(具有多年ERCP操作经验的医师)完成。
1.3 观察指标
对两种治疗方式的腹痛缓解时间、胃肠减压时间、重症监护室(ICU)治疗时间、呼吸机治疗时间、并发症发生率和死亡率进行观察记录,同时对两种治疗前后的实验室参数变化(WBC、PLT、PCT、CRP、TBIL、ALT、ALB、Lac)及APACHE Ⅱ评分进行观察记录。腹痛采用视觉模拟评分(visual analogue scale,VAS)评估。腹痛缓解减轻定义为VAS至少减少3分。胃肠减压管减压时间定义为患者胃肠减压量小于200 mL/日,胃肠功能基本恢复拔除时的总留置时间。机械通气的时间定义为从开始到终止的时间,终止指标为:心率低于120次/min,自主呼吸率为8~30次/min,潮气量>4 mL/kg,血气分析显示氧合指数>150 mmHg。ICU住院时间定义为患者在ICU的住院时间,但不包括在ICU死亡患者。评分系统: APACHE Ⅱ用于评估急性生理和慢性健康评分。并发症的记录主要包括ARDS、急性肾功能衰竭(acute renal failure,ARF)、MODS、腹腔感染、胆漏、腹腔出血、食管、胃、肠损伤、鼻胆管移位和打折等。治疗后的实验室参数是指记录治疗一周后的实验室数据。
1.4 统计方法
应用SPSS 21.0软件对研究数据进行统计处理。计数资料以%表示,采用2检验。计量资料用以±s表示,符合正态分布的数据采用t检验。P<0.05为差异有统计学意义。
2 结果
在腹痛缓解时间、胃肠减压时间、ICU住院时间和呼吸机治疗时间方面,CRRT+ENBD组的时间明显少于CRRT组(P<0.05),见表3;CRRT+ENBD组死亡率为6.8%,低于对照组的12.5%,但差异无统计学意义(连续校正2=0.197,P=0.657)。治疗一周后,CRRT+ENBD组与CRRT组相比,WBC、PCT、CRP、TBIL、Lac明显降低,PLT,ALB显著升高(P<0.05),见表3。治疗前两组APACHEⅡ无显著性差异,治疗一周后CRRT+ENBD组APACHE Ⅱ值明显低于CRRT组(P<0.05),ARDS和ARF并发症发生率明显低于CRRT组(P<0.05),见表4、表5。
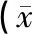
表3 两组临床指标的比较±s,d)
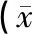
表4 两组治疗1周后的实验室参数变化±s)

表5 两组并发症发生率及APACHE Ⅱ评分比较
注:*采用连续校正卡方检验
3 讨论
CRRT常用于治疗急性肾功能衰竭、脓毒症、MODS和其他危重疾病,临床上已取得满意疗效[8]。本研究中,我们发现一周CRRT联合ENBD治疗可显著改善ASBP患者的实验室指标(WBC、PLT、PCT、CRP、TBIL、ALT、ALB、Lac)和临床症状(APACHEⅡ评分),表明早期使用CRRT联合ENBD治疗ASBP患者安全有效。
胆源性胰腺炎主要是由胆石症、胆管炎或胆囊炎引起的十二指肠乳头梗阻,导致胰液排除受阻和随后的胰蛋白酶在胰管内异常激活引发“自我消化”,进而导致急性胰腺炎[9]。因此,在ASBP的治疗中,重要的是要保证胰胆管通畅,缓解胆道梗阻和减轻胆道及胰管压力[10]。随着微创手术的发展,内镜逆行性胰胆管造影术(endoscopic retrograde cholangio pancreatography,ERCP)、EST或ENBD在去除ASBP的梗阻中发挥了重要作用[11],但部分患者由于病情严重无法耐受此种治疗,因此对于此类患者可以在ICU床边行急诊ENBD治疗,这种方法更为安全、有效,并能在短时间内快速解除胆道梗阻。因此,CRRT联合ENBD的方法对这些患者尤为重要。有研究表明,壶腹内胆总管梗阻引起的胰管压力升高的持续时间与胰腺病变的严重程度密切相关[12]。进一步研究表明壶腹梗阻的持续时间同样与胆源性胰腺炎的严重程度有关[13]。胰腺在24~48 h最常见的病变是出血和脂肪坏死,48 h后则可出现广泛出血和坏死[14]。因此,治疗ASBP最关键的步骤是尽快解除胆管和胰管内的梗阻(24 h以内),确保胰腺液和胆汁畅通的引流。
ENBD是一种微创治疗方法,通过引流胆汁并降低胰胆管的压力来治疗胰腺炎。Lee等[15]研究表明,早期ASBP推荐EST,但EST在技术上具有挑战性和高风险性,在患者病情允许的情况下,行EST治疗可保证胆胰管分离,必要时可同时放置胰管内支架,进一步减轻胰管内压力及梗阻[16],但对于病情危重的患者,单纯ENBD也不失为一种合理的选择。该操作微创,操作简便,床边可实施,成本低,疗效可靠。因此,我们认为ENBD早期治疗ASBP所针对的是关键致病因素,是一种安全有效的方法,而床头ENBD则特别适用于接受机械通气,不适于移动的危重患者[17]。有学者认为,PTCD或PTGBD在治疗ASBP中更加简便,安全,有效[18],但由于CRRT患者应用肝素治疗,有引起针道出血的风险[19],同时对于PTGBD虽然操作更为简单,但对于合并胆囊颈部结石嵌顿的患者并不能起到胆道减压的作用,该治疗方法是无效的。
本研究发现,与CRRT组相比,CRRT+ENBD组的患者在腹痛缓解时间、胃肠减压时间、ICU住院时间和呼吸机治疗时间方面表现出更好的临床结果,实验室参数WBC、PLT、PCT、CRP、TBIL、ALT、ALB、Lac得到更大改善,而且APACHE Ⅱ评分以及ARDS和ARF并发症发生率更低。另外CRRT+ENBD组治疗后MODS发生率及死亡率更低,虽然与CRRT组比较不存在统计学差异。上述结果表明,ENBD在减轻梗阻和保护胰腺和其他器官的功能方面发挥了重要作用,并且通过CRRT+ENBD治疗也显示出更好的治疗效果。
任何侵入性手术都有一定的风险和并发症。根据经验,笔者认为丰富的ERCP技术及经验是ENBD成功的关键,尤其对于急诊床头ENBD患者。当拉式切开刀在导丝配合下进行胆道插管时,若进入胰管,则应毫不犹豫的放置胰管支架,这样更有利于患者的恢复,不必强求实施EST进行胆道取石或以期达到胆胰管分离的目的,这些复杂的操作可以等待患者病情稳定后再进行。床头实施ENBD时,无C型臂X线机配合及造影时,只需将ENBD放置进入胆道8~12 cm,抽吸胆汁通畅即可,因为有研究表明胆道引流仅需引流25%~50%的胆管就可以达到缓解黄疸,减轻胆道压力的目的[20]。
由于本研究是回顾性的,存在一定的局限性,如可能存在患者选择的偏倚、一些患者重要临床信息的不完整及样本量不大等。因此,将来需要更多的病例进行前瞻性、多中心的研究,以验证目前的结果。

