胎膜早破孕妇外周血中感染相关指标的表达及与新生儿出生Apgar评分的关系
赵晓棠
(驻马店市中心医院产二科,河南 驻马店463000)
胎膜早破可导致早产,脐带脱落,母婴感染[1,2]。生殖道病原微生物上行感染、羊膜腔压力增高、胎膜受力不均、营养因素、宫颈内口松弛、细胞因子等是常见的病因[3,4]。生殖道病原微生物上行感染导致胎膜炎,胎膜局部张力下降,导致破裂。突发的破膜还会导致产后出血。对于胎膜早破,尤其是未足月的胎膜早破孕妇,临床上常规应用抗生素预防感染,并且在用药前常规取宫颈分泌物做病原体培养。 患者细胞因子 IL-6、IL-8、TNF-α水平升高,可激活溶酶体酶,破坏羊膜,导致胎膜早破,这个研究结果提示胎膜早破孕妇可能存在炎症反应[5-7]。 本研究分析孕妇细胞因子、sCD14、及CRP、PCT、VCAM-1等感染相关指标表达水平与胎膜早破、新生儿出生Apgar的关系,以期为临床诊断、治疗提供参考。现将结果报告如下。
1 资料与方法
1.1 一般资料 选择2017年1-12月在我院住院的胎膜早破孕妇78例为研究对象。纳入标准:符合胎膜早破的诊断标准,孕周≥37周,头位,单胎。排除标准:合并其他妊娠合并症,不同意参加本次研究,双胎,非头位,孕周<37周。另选择同期健康孕妇60例为对照组。纳入标准:正常妊娠,单胎,头位,未合并妊娠期并发症,既往体健,足月分娩。排除不符合纳入研究者,不同意参加本次研究者。两组一般资料比较差异无统计学意义(P>0.05)。见表1。本研究经过医院医学伦理委员会同意。
1.2 检测指标 采集空腹外周静脉血 5ml,3000r/min离心5min,收集上清,-70℃保存,待测。检测指标 :SCD14、IFN -γ、IL -10、IL -6、IL -8、CRP、PCT、VCAM-1 检测。 sCD14、IFN-γ、IL-10、IL-6、IL-8、VCAM-1采用ELISA方法检测,试剂盒由Ebioscience公司提供。PCT采用免疫色谱法检测,试剂盒由默沙克生物公司提供。CRP检测采用散射比浊法检测,试剂盒由北京奥威亚生物公司提供。所有操作严格按照说明书进行。
1.3 研究方法 比较胎膜早破组与正常对照组孕妇外周血细胞因子水平,比较不同破膜时间孕妇外周血细胞因子水平,比较胎膜早破新生儿出生Apgar≥8分与≤7分者孕妇外周血细胞因子水平。1.4 统计学方法 采用SPSS 15.0统计学软件对数据进行分析,计数资料采用卡方检验,计量资料采用均数±标准差表示,采用t检验或者方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 胎膜早破组与对照组孕妇外周血细胞因子水平比较 胎膜早破组外周血 SCD14、PCT、CRP、IFN-γ、IL-6、IL-8、IL-10 以及 VCAM 水平显著高于对照组,差异有统计学意义(P<0.05)。见表2。
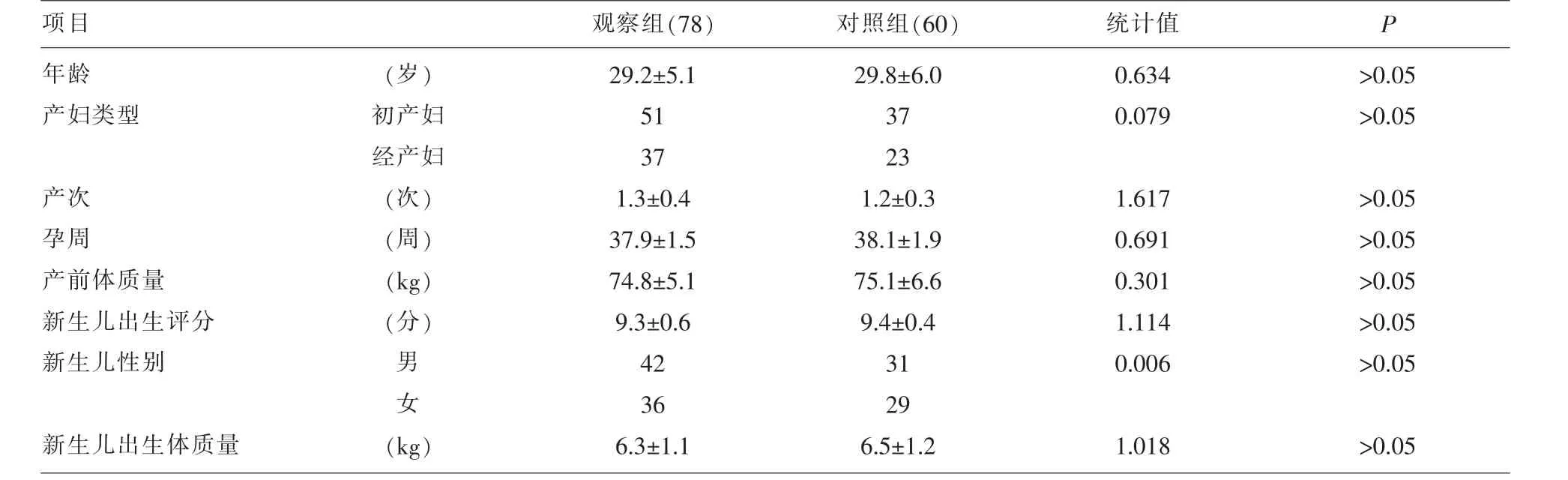
表1 两组一般资料比较
2.2 比较胎膜早破孕妇不同破膜时间外周血细胞因子水平 胎膜早破>24h组外周血SCD14、PCT、CRP、IFN-γ、IL-6、IL-8、IL-10 以及 VCAM 水平最高,其次为16-24h组,<16h组最低,差异有统计学意义(P<0.05)。 见表 3。
2.3 不同新生儿Apgar评分胎膜早破孕妇外周血细胞因子比较 新生儿出生时Apgar评分≥8分组胎膜早破孕妇外周血 SCD14、PCT、CRP、IFN-γ、IL-6、IL-8、IL-10以及VCAM水平均显著低于出生时Apgar评分≤7分者,差异有统计学意义(P<0.05)。见表 4。
3 讨论
胎膜早破的发病机制还不十分明确,目前认为是多种因素相互作用的结果。感染是胎膜早破的主要病因之一。生殖道病原微生物的上行感染,子宫内膜炎,绒毛膜羊膜炎是胎膜早破的发病机制。资料显示,胎膜早破孕妇常常伴有细菌性阴道炎、宫颈炎,生殖道感染大大增加了胎膜早破、早产、流产的风险。微生物感染,细菌内毒素激活白细胞介素、肿瘤坏死因子等,刺激胎膜、蜕膜,产生磷脂酶C、磷脂酶A2,导致前列腺素的合成与释放,诱发子宫收缩,导致胎膜早破。微生物、炎性细胞产生成胶质酶、弹性蛋白酶、基质金属蛋白酶、黏蛋白酶、唾液酸酶等多种蛋白水解酶,破坏酶平衡,分解胶原蛋白,降低局部胎膜弹性以及强度,导致胎膜早破。Toll样受体能够识别细菌产物,并产生反应,上调炎症细胞因子,导致胎膜早破。胎膜早破的其他机制还有羊水、胎血肿催乳素、钙的释放改变胎膜通透性,促使PGE2释放,导致子宫收缩。蛋白酶抑制因子能够保护胎膜不受中性粒细胞弹性酶影响,其缺乏也可导致胎膜早破。羊膜腔压力增高、胎膜受力不均、宫颈功能不全等也是导致胎膜早破的机制。既往的研究证实,炎症反应在胎膜早破中发挥了重要的作用[8]。

表2 胎膜早破组与对照组孕妇外周血细胞因子水平比较
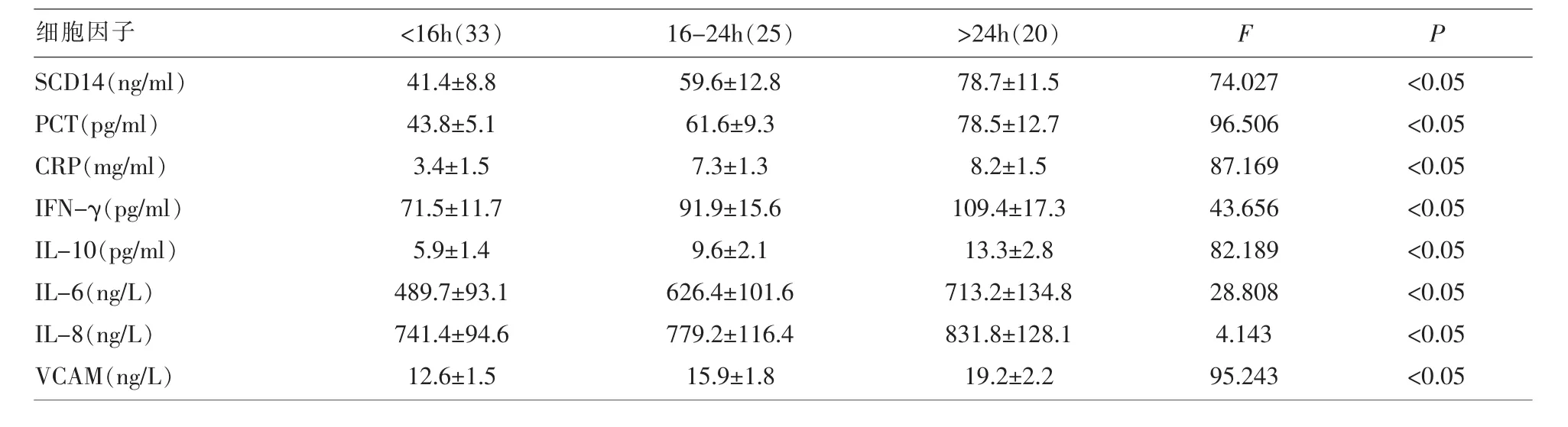
表3 胎膜早破孕妇不同破膜时间外周血细胞因子水平比较

表4 不同新生儿Apgar评分胎膜早破孕妇外周血细胞因子比较
降钙素原(Procalcitonin,PCT)是无激素活性降钙素前肽物质,正常情况下,甲状腺滤泡旁细胞粗面内质网内翻译成降钙素原前体。生理情况下,甲状腺C细胞是PCT主要细胞来源,正常情况下血浆PCT水平非常低,严重感染时水平显著升高,并且大部分来自于甲状腺以外的组织[9]。严重感染时PCT生成非常快,最初升高后,PCT值下降取决于其在血浆中的衰减以及PCT新生成的平衡[11]。PCT作为全身感染标志物优于白细胞计数、体温、CRP、细胞因子等常规的感染检测指标,其半衰期较长。PCT受多种细胞因子的调节,包括INF-γ。CRP是急性时相蛋白,是临床常用的反映炎症反应的指标[10,11]。 在本次研究中,炎性相关因子 CRP、PCT、IL-6、IL-8以及IL-10均呈显著升高的趋势,并且破膜时间越长水平越高,水平越高,患儿出生时窒息的风险越大。这个结果提示胎膜早破孕妇炎性因子升高,可能存在隐性感染,并且随着破膜时间的延长,更容易导致感染上行、加重,炎性因子水平持续上升。炎性因子水平越高,合并感染的风险越高,新生儿窒息的发生也越高。
sCD14是可溶性CD14。CD14是存在于单核巨噬细胞表面的白细胞分化抗原,是体内介导脂多糖生物效应的重要受体。随着细胞分化,表达强度逐渐增加。sCD14可溶解在血清中,无糖基磷脂酰脂醇结构,来源于膜结合CD14,占总CD14的99%。膜结合CD14可诱发单核细胞、巨噬细胞产生大量的前炎症因子,例如IL-6、IL-8、IL-1以及TNF-α。sCD14在调控非髓样细胞发挥重要作用,与LPS结合,作用于CD14+细胞[12]。研究显示脓毒症患者血浆中sCD14水平显著升高,并且与疾病的严重程度以及预后密切相关,sCD14还可以反映多脏器功能衰竭的严重程度,有助于早期诊断创伤患者是否合并有感染[13]。sCD14激活内皮细胞等产生炎症介质[14]。VCAM-1是免疫球蛋白超家族成员之一,是一种重要的细胞黏附分子,在内皮细胞、平滑肌细胞骨髓基质细胞、巨噬细胞、成纤维细胞、树突状细胞表面表达,生物学作用广泛。在炎症过程中或者组织损伤过程中,白细胞沿着损伤部位血管壁滚动是最早的反应,随后黏附在内皮细胞,并移出血管。内毒素、白细胞介素-1、肿瘤坏死因子-α等刺激白细胞内皮细胞表面的黏附、聚集、滚动,在VCAM-1等介导渗出。黏附分子是炎症反应过程中细胞内各种信号传导系统中的一条通路[15]。炎症反应时,在多种细胞因子的作用下,VCAM-1的表达显著升高,并且与感染的发生、发展以及转归过程中均具有重要的作用。在本次研究中,胎膜早破孕妇外周血sCD14水平显著升高,并且随着破膜时间的延长,其水平呈上升趋势,其升高水平与新生儿出生时Apgar评分相关。也证实胎膜早破孕妇机体可能存在感染,并且其水平与胎膜早破时间长短有关,与新生儿出生时Apgar评分有关。
综上所述,胎膜早破孕妇外周血中细胞因子、VCAM-1、sCD-14、PCT、CRP 等感染相关指标显著升高,并且这些指标随着破膜时间的延长而升高,升高水平与新生儿出生Apgar评分有关,因此临床上联合检测对胎膜早破诊断、确定终止妊娠时机、预测新生儿窒息等均具有重要的临床意义。

