中药验方对糖尿病视网膜病变患者的临床疗效及抗炎机制初探*
易 建 张诗东 万幼云 刘恒胜 张 晶 肖 璟 桂 伟 曾 珣
糖尿病视网膜病变(DR)是糖尿病(DM)最常见微血管病变,在DM患者中的发病率为23%[1], DM病程大于15年人群发病率高达75-95%[2]。DR也是最常见的致盲眼病,在DR患者中视力损害率达到40.9%,致盲率达1.2%[3],严重影响人类视力和身心健康。
中医药治疗DR已有较多临床疗效颇佳的中药方剂,本文选用第二批全国老中医药专家学术经验继承指导老师万文莫医师,在近30年临床实践中总结并优化的,从阴虚内热,血热妄行论治DR处方,观察验证该方剂改善DR患者临床症状和视力效果,探讨其作用机制,为中医中药治疗DR提供更多临床和实验依据。
1 对象和方法
1.1 病例纳入与排除
2018-06—2018-12本院收治DR患者60例,采用中华医学会内分泌分会(2017年)DR诊断标准[4]确诊;中医辨证诊断为消渴症/DM之“阴虚内热,血热妄行”型DR[5],主症:(1)视物模糊,(2)目睛干涩,(3)口干多饮,(4)烦躁易怒;次症:(1)手足麻木,(2)夜寐不安,(3)五心烦热,(4)食欲不振。舌质红,苔薄白或薄黄,脉细弦或细数,均具备主症(1) (2)之一和(3) (4)之一项,以及次症2项。排除急性内科疾病和DM酮症酸中毒及乳酸酸中毒患者。
1.2 分组治疗
1.2.1分组:按照随机数字表法将60例DR患者均分为对照组和观察组,对照组男16 例,女14 例;年龄54-69(58.23±9.27)岁,DR病程3-17(11.34±5.72) 年;观察组男、女各15例;年龄50-71(59.10±10.66)岁,DR病程5-16(10.78±5.16) 年。两组患者年龄、性别、病程分布差异均无统计学意义(P>0.05) 。所有患者均签署知情同意书。
1.2.2治疗方法: 两组患者均给予DM常规治疗(控制血糖、血压、血脂等)。观察组在常规治疗基础上加用中药验方(由黄芩、枸杞子、山药、葛根、五味子、天花粉、旱莲草、生地黄、丹皮、石斛、赤芍、茜草、蒲黄、川芎组成,药材由本院中药房提供,煎剂亦有本院中药房制备。 分早晚两次空腹温服,服用6天停1天)。两组患者均连续治疗24周后进行疗效评价和相关指标检测以及不良反应观察。以上分组治疗得到本院伦理委员会批准。
1.3 疗效评价标准[5]
痊愈:治疗后患者主要临床症状完全消失,且证候积分较治疗前减少95%以上;显效:主要临床症状绝大部分消失,证候积分减少70-95%;有效:主要临床症状明显改善,证候积分减少30-70%;无效:主要临床症状无改善甚至加重,证候积分减少30%以下。总有效率=(痊愈+显效+有效)病例数/总病例数×100%。
1.4 观察指标
1.4.1证候积分:根据《中药新药临床研究指导原则》[5]中的证候积分方法进行评分,总分0-27分,分值越高表示临床症状越严重。
1.4.2视力:采用标准对数视力检查表,每例患者治疗前后均检测3次,取均值进行统计分析。
1.4.3眼底检查:治疗前后由专业眼科医师采用临床常用仪器和方法进行眼底荧光造影,测量患者视网膜血管渗漏面积、视网膜微血管瘤个数。
1.4.4炎症因子白细胞介素-2(IL-2)、肿瘤坏死因子-β(TNF-β)、血管内皮生长因子(VEGF)水平测定:治疗前后分别取患者空腹肘静脉血,采用IL-2检测试剂盒、TNF-β检测试剂盒、VEGF检测试剂盒和ELISA法对患者血清IL-2、TNF-β、VEGF水平进行检测,具体步骤严格按照试剂盒说明书。
1.5 统计学处理

2 结 果
2.1 两组临床疗效比较
两组治疗前症候积分无明显差异(21.05±3.21 vs 20.17±3.35,t=1.04,P>0.05);对照组治疗后较治疗前明显降低(10.67±1.26 vs 21.05±3.21,t=16.49,P<0.01),观察组治疗后较治疗前亦明显降降低(8.34±1.11 vs 20.17±3.35,t=18.36,P<0.01),且观察组治疗后较对照组更低(8.34±1.11 vs 10.67±1.26,t=7.70,P<0.01),因而观察组痊愈、显效和总有效率均显著高于对照组(P<0.01)。两组均未发现药物不良反应。见表1。
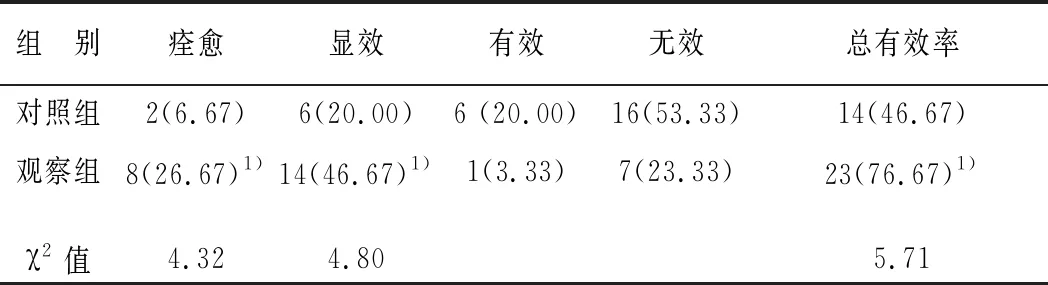
表1 两组各30例DR患者临床疗效比较(n,%)
注:与对照组比较,1)P<0.01
2.2 两组治疗前后视力和眼底病变比较
治疗前两组患者视力、血管渗漏面积、微血管瘤个数差异均无统计学意义(t值分别为0.37、0.74、0.19,均P>0.05)。对照组治疗后较治疗前视力增加、血管渗漏面积和微血管瘤个数减少(t值分别为3.86、3.85、3.70,均P<0.01);观察组治疗后较治疗前视力亦增加、血管渗漏面积和微血管瘤个数亦减少(t值分别为7.74、9.97、7.42,均P<0.01),且治疗组治疗后较对照组治疗后,视力恢复更好、血管渗漏面积和微血管瘤个数更少(t值分别为3.20、3.39、3.51,均P<0.05),见表 2。

表2 两组治疗前后视力、眼底病变比较均=30)
注:与同组治疗前比较,1)P<0.01;与对照组治疗后比较,2)P<0.05
2.3 两组治疗前后血清IL-2、TNF-β、VEGF水平比较
治疗前两组患者血清IL-2、TNF-β、VEGF水平无差异(t值分别为1.08、0.16、0.03,均P>0.05)。对照组治疗后较治疗前相比,IL-2、TNF-β、VEGF水平下降(t值分别为2.10、3.85、2.03,P均<0.05),观察组治疗后较治疗前IL-2、TNF-β、VEGF水平亦下降(t值分别为3.99、4.40、4.50,均P<0.01),且观察组治疗后较对照组治疗后IL-2、TNF-β、VEGF水平下降更显著(t值分别为2.33、2.02、2.52,均P<0.05)。见表3。

表3 两组治疗前后血清炎性因子比较均=30)
注:与同组治疗前比较,1)P<0.05,2)P<0.01;与对照组治疗后比较,3)P<0.05
3 讨 论
DR的发病机制并未完全阐明,高血糖是DR始动因素已成共识。糖分解可激活蛋白激酶C(PKC)、多元醇、非酶糖基化 (AGE)、聚腺苷酸二磷酸核糖聚合酶 (PARP) 和氨基己糖等多种通路,产生活性氧簇,启动氧化应激、细胞凋亡、炎症、血管新生等一系列瀑布层叠效应,导致糖尿病视网膜损伤,尤以炎症在DR发生发展中的作用受到密切关注[6]。研究表明DR早期血管发生损伤与白细胞聚集、白细胞-内皮细胞黏附增强有关; AGEs、PKC、多元醇、氧化应激等激活促炎介质,释放促炎因子,可使炎性蛋白基因高表达。促炎因子有细胞因子、趋化因子、急性期蛋白等,其中与DR相关的细胞因子包IL、VEGF、碱性成纤维细胞生长因子(bFGF)、胰岛素生长因子(IGF)、TNF、内皮素(ET)等;这些细胞因子在促炎性趋化因子如IL-2、IL-8、单核细胞趋化蛋白-1(MCP-1)和基质细胞衍生因子-1(SDF-1)等的作用下发生炎症反应,造成视网膜损害[6,7]。靶向炎症细胞因子成为中西药治疗DR的重点。
本研究选择中药治疗DR,其抗糖网验方以枸杞、生地滋阴补肾,黄苓、葛根清火解毒止血为君;辅以山药、 补脾敛肺益肾,天花粉、旱莲草滋阴清虚热,丹皮、石斛清肝解瘀止血。加之茜草、蒲黄清热利湿,赤芍、川芎活血化瘀。具有扶正养阴,清热化瘀之功效,对阴虚内热,血热妄行型DR针对性较强。国内治疗DR 中药研究提示,从姜黄属植物根茎提取物姜黄素[8]、降糖明目汤(组方:生地黄、黄芪、枸杞子、山茱萸、黄芩、车前子、丹参、葛根、川芎、刺蒺藜、决明子)[9]、复荣通脉胶囊(组方:水蛭、地龙、全蝎、黄芪、当归、玄参、葛根、穿山龙、首乌藤、川牛膝、甘草)[10]、当归补血汤(组方:当归、黄芪、三七)[11]等均能够通过降低或抑制炎症因子的表达,从而减少炎症的发生,实现视网膜保护。本文结果表明,常规治疗加口服中药的观察组DR患者的临床总有效率高于对照组,视网膜病变的改善优于对照组,炎症因子IL-2、TNF-β、VEGF水平显著低于对照组。且未出现明显心、肝、肾功能损害等副作用,进一步印证了中药治疗DR的可行性和有效性。
VEGF刺激血管内皮细胞发生分化、增生,提高血管渗透性,增加细胞间黏附分子-1(ICAM-1)表达。TNF由激活的单核细胞、巨噬细胞产生,可增加血管通透性,使血-视网膜屏障损伤;增厚视网膜基底膜,生成新生血管,或引发细胞凋亡,促进炎症发生发展。本文所用验方能够减少内皮细胞增生,降低毛细血管渗透面积和炎症因子表达水平,减少微血管病变形成,修复损伤视网膜。通过抑制新生血管生成,达到保护视网膜治疗DR的作用,与有关报道〔12-16〕结果基本一致。但对其具体作用机制需深入探讨。
综上所述,本文所用抗DR验方治疗DR安全有效,可能与其调节炎症因子水平,发挥抗炎作用有关。进一步表明中药治疗 DR有很大的研究和应用前景,需继续探明作用机制,为临床广泛应用提供科学依据和理论体系。

