肝脏黏液性囊性肿瘤与囊肿型肝内胆管乳头状肿瘤CT及MRI表现
吴 琛,冯 蕾,丁雨虹,张 超,陈铟铟
(1.皖南医学院弋矶山医院影像中心,安徽 芜湖 241001;2.上海复旦大学附属中山医院放射科,上海 200032)
肝脏黏液性囊性肿瘤(mucinous cystic neoplasms, MCN)和胆管内乳头状肿瘤(intraductal papillary neoplasms of the bile duct, IPNB)均起源于胆管上皮[1]并具有恶变潜能,且IPNB较MCN更易恶变,预后更差[1-3]。约1/3 IPNB在胆管内分泌黏液,导致胆管囊状扩张而呈现囊肿样外观[4],与MCN的影像学表现相似,术前鉴别较为困难。本研究回顾性分析MCN与囊肿型IPNB的临床及影像学资料,旨在提高鉴别诊断能力。
1 资料与方法
1.1 一般资料 回顾性分析2014年8月—2019年1月于上海复旦大学附属中山医院经手术病理确诊的25例MCN(MCN组)和16例囊肿型IPNB(IPNB组)患者的临床病理及影像学资料。MCN组男4例,女21例,年龄16~75岁,平均(50.2±14.6)岁;8例有临床症状,其中腹痛6例、发热2例、黄疸2例;8例糖类抗原19-9(carbohydrate antigen 19-9, CA19-9,>37 U/ml为升高)升高。IPNB组男4例,女12例,年龄52~73岁,平均(63.0±6.9)岁;7例有临床症状,其中腹痛5例、发热2例、黄疸1例;7例CA19-9升高。
1.2 仪器与方法 MCN组22例接受MR检查,CT检查2例,CT联合MR检查1例;IPNB组12例接受MR检查,3例CT检查,1例CT联合MR检查。
1.2.1 MR检查 采用Siemens Avanto 1.5T或UIHMR770 3.0T MR扫描仪,行上腹部平扫及增强扫描。平扫包括快速屏气自旋回波脂肪抑制T2W:TR 2 000~2 800 ms,TE 74~94 ms,NEX 2,层厚5 mm,层间距1 mm;DWI采用单次激发平面回波序列:TR 2 600~7 000 ms,TE 55~68 ms,NEX 6,b值为0、500 s/mm2,层厚5 mm,层间距1 mm。经肘静脉注射对比剂Gd-DTPA,剂量0.2 mmol/kg体质量,流率2 ml/s,采用三维容积内插扰相GRE序列行T1W三期动态增强扫描,TR 2.55~3.55 ms,TE 1.20~1.40 ms,NEX 2,层厚5 mm,层间距0。扫描范围自膈顶至左肾下极。
1.2.2 CT检查 采用Siemens Sensation 16层螺旋CT,行全腹部平扫及三期增强扫描。参数:管电压120 kV,管电流150 mAs,螺距1.0,层厚5 mm,层间距5 mm;经肘静脉高压注射碘海醇,剂量1.5 ml/kg体质量,流率3 ml/s,扫描范围自膈顶至髂嵴上缘。
1.3 图像分析 由2名具有10年以上放射科工作经验的医师共同阅片,意见不同时经协商达成一致。评价内容:①病灶直径,类圆形取最大径,不规则形取病变最大横截面(长+宽+高)/3;②病灶位置,肝左叶、右叶、交界性;③病灶形状,单囊形、多囊形(病灶内多发分隔);④病灶内部有无附壁结节、囊内出血(囊液平扫CT值>40 HU或T1WI囊内出现高信号);⑤病灶周围胆管情况,有无扩张,扩张胆管是否与病灶相通;⑥ADC值,采用手动测量,将ROI放置于病灶最大中心层面,勾画病灶边界,尽量避开出血、伪影、周围胆管、血管等,测量3次取平均值。
1.4 统计学分析 采用SPSS 22.0统计分析软件。符合正态分布的计量资料以±s表示。采用独立样本t检验比较MCN组与IPNB组、IPNB组中非侵袭性与侵袭性病变[5]患者间年龄及病灶直径、ADC值,以χ2检验或Fisher确切概率法比较患者性别、临床症状、CA19-9升高比例及病灶位置、形状、有无附壁结节、胆管扩张及胆管交通。P<0.05为差异有统计学意义。
2 结果
MCN组与IPNB组患者性别(χ2=3.669,P=0.160)、临床症状(χ2=0.202,P=0.904)、CA19-9升高比例(χ2=3.640,P=0.162)差异均无统计学意义,患者年龄差异有统计学意义(t=6.136,P=0.005)。
术后病理示MCN组恶性3例(囊腺癌2例、浸润性癌1例),良性22例。IPNB组根据病理结果分为非侵袭性6例及侵袭性10例。非侵袭性包括IPNB伴中度不典型增生1例、伴中-重度不典型增生2例,高级别上皮内瘤变1例,原位癌2例;侵袭性包括IPNB伴部分癌变5例(肿瘤均浸润至胆管壁肌层),胆管囊腺癌4例,胆管细胞癌1例。
IPNB组病灶周围均可见扩张胆管,10例肿瘤与扩张胆管相通,其中3例囊肿下游胆管扩张、2例囊肿上游胆管扩张(图1);MCN组8例周围胆管扩张,均见于病灶直径较大的病例(图2),未见与胆管相通;2组周围胆管交通及胆管扩张差异均有统计学意义(χ2=17.415、18.587,P均<0.001),见表1。IPNB组13例见附壁软组织结节,部分结节较大、呈软组织肿块状,使肿瘤呈囊实性外观(图3);MCN组仅4例见附壁结节,多较小,其中2例为恶性(图4);2组附壁结节发生率差异有统计学意义(χ2=17.114,P<0.001),见表1。MCN组与IPNB组病灶直径、位置、形状、囊内出血及ADC值差异均无统计学意义(P均>0.05),见表1。IPNB组中非侵袭性和侵袭性病变间病灶直径差异有统计学意义(t=2.383,P=0.032),病灶位置、形状、附壁结节、胆管扩张、胆管交通、囊内出血及ADC值差异均无统计学意义(P均>0.05),见表2。
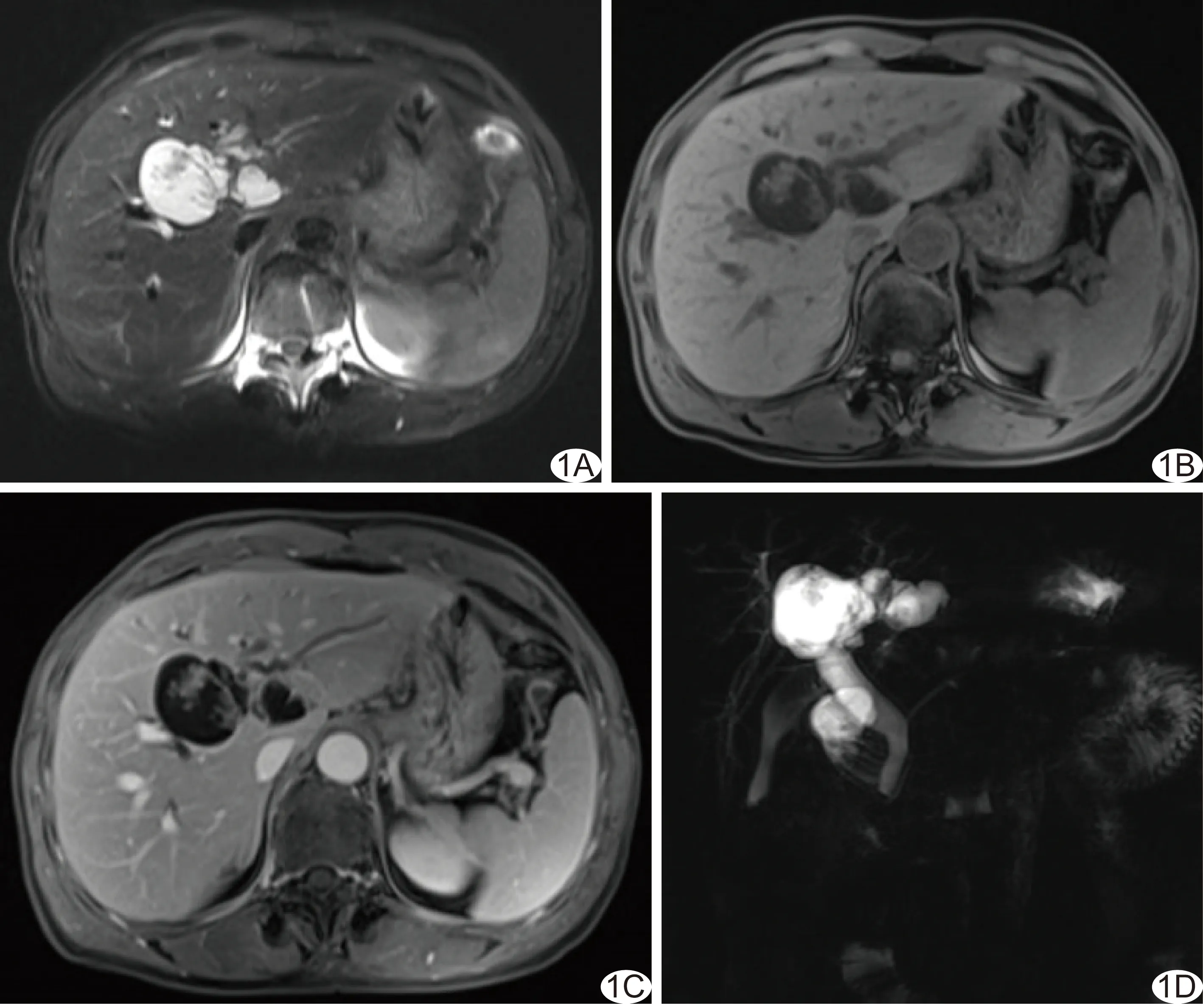
图1 患者女,57岁,IPNB伴部分癌变 A、B.轴位T1WI(A)、T2WI(B)示肝左叶囊性占位伴多发附壁软组织结节,呈菜花状; C.增强MRI示壁结节明显强化,远端胆管扩张; D.MRCP示病灶与扩张的胆管相通,上下游胆管均扩张,胆总管扩张
3 讨论
MCN和IPNB均为2010版WHO消化道肿瘤中新命名的肿瘤。MCN又称胆管囊腺瘤或囊腺癌[6],由黏液性上皮及卵巢样间质构成,表现为肝脏囊性肿瘤,常不与胆管相通。IPNB的特点是肝内胆管扩张,管腔内含有乳头或绒毛状结构的胆道肿瘤,约1/3 IPNB在管腔内分泌黏液[7],其表现具有多样性[8]。由于囊肿型IPNB分泌较多黏液,黏稠液体堵塞胆管,使下游胆管引流不畅,肿瘤所在胆管压力升高,使胆管不成比例地扩张,呈现囊性或动脉瘤样外观,影像学表现类似MCN。

表1 MCN组和IPNB组影像学资料比较
注:—:采用Fisher确切概率法

图2 患者女,37岁,肝右叶MCN A、B.轴位T1WI(A)、T2WI(B)示肝右叶较大囊性占位,内部信号不均匀伴分隔,无壁结节; C.增强MRI示病灶边缘及分隔轻度强化,周围扩张的小胆管显示清晰
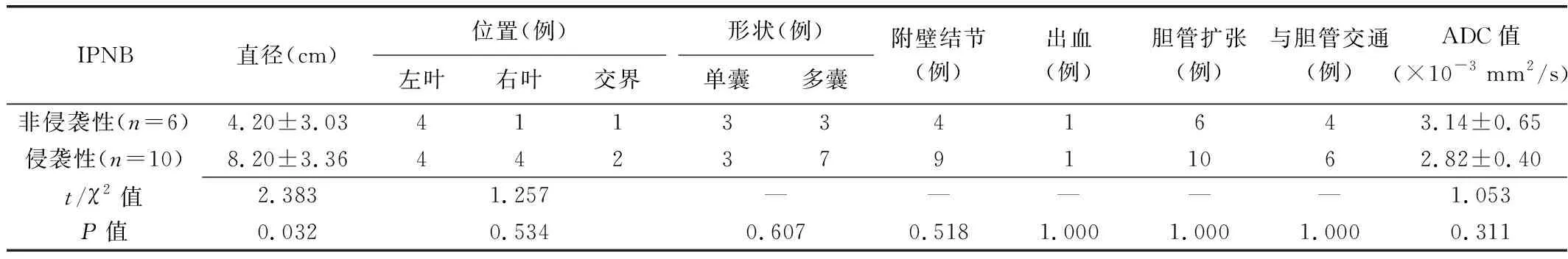
IPNB直径(cm)位置(例)左叶右叶交界形状(例)单囊多囊附壁结节(例)出血(例)胆管扩张(例)与胆管交通(例)ADC值(×10-3 mm2/s)非侵袭性(n=6)4.20±3.034113341643.14±0.65侵袭性(n=10)8.20±3.3644237911062.82±0.40t/χ2值2.3831.257—————1.053P值0.0320.5340.6070.5181.0001.0001.0000.311
注:—:采用Fisher确切概率法
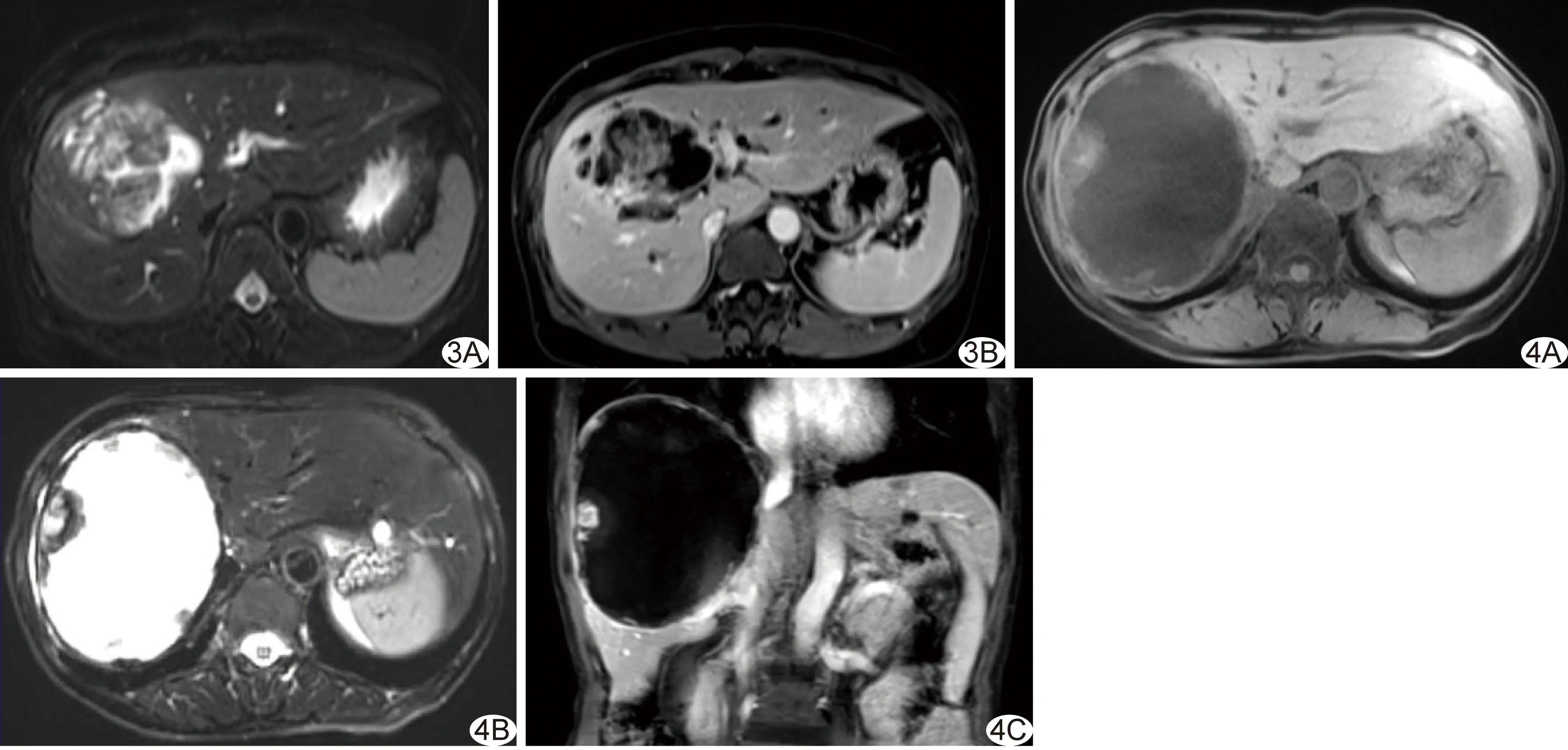
图3患者女,58岁,IPNB伴局部癌变 A.轴位T2WI示肝左右叶交界区较大病灶,呈囊实性,内部多发附壁软组织肿块; B.增强MRI示实性部分明显强化,病灶周围见胆管明显扩张图4患者女,65岁,MCN伴癌变 A、B.轴位T1WI(A)、T2WI(B)示肝右叶巨大囊性占位伴多发附壁软组织结节; C.增强MRI示壁结节明显强化,病灶周围未见胆管明显扩张
目前鉴别囊肿型IPNB与MCN的标准同于胰腺导管内乳头状黏液性肿瘤(intraductal papillary mucinous neoplasms, IPMN)与胰腺MCN的鉴别标准,即卵巢样间质和女性性索成分支持胆管黏液性囊性肿瘤,而管腔与胆管相通且缺乏卵巢型间质支持IPNB。本研究将囊肿型IPNB分为非侵袭性及侵袭性。临床上IPNB分为低级别、高级别及侵袭性肿瘤,前两者属于癌前病变,包括IPNB伴中度或重度不典型增生及原位癌,为非侵袭性IPNB;后者为IPNB伴相关浸润性癌,属于侵袭性IPNB[5]。
本研究中MCN组和IPNB组病灶恶性率分别为12.00%(3/25)、75.00%(12/16),提示IPNB恶性程度高于MCN,且IPNB组发病年龄高于MCN组,符合文献[2-3,9]报道。既往研究[7,9]认为MCN好发于女性,而IPNB以男性居多。本组资料显示MCN及囊肿型IPNB患者中均以女性居多,与Lim等[4,10]结果相同。IPNB和MCN临床表现类似,患者多无明显症状,部分可因肿块较大出现腹部不适、胀痛等,或因肿块压迫胆管导致黄疸、炎症反应而引起发热[11]。MCN和IPNB患者均可出现CA19-9升高,可能与两者均能分泌过多黏液使胆汁淤积或诱发胆管炎有关[10],故CA19-9升高对鉴别诊断意义不大,但本组侵袭性IPNB患者CA19-9升高似乎更为常见,可能为样本差异所致。
本研究中MCN和IPNB均可出现囊内出血及多房分隔,对鉴别诊断MCN与IPNB无明显价值。Zen等[3]根据肿瘤形态学特点将多分隔黏液性肿瘤分为多房型和多囊型,定义多房型为肿瘤内多发分隔或囊中囊,多囊型为葡萄串样结构,认为多囊提示IPNB,多房提示MCN,笔者认为此种分型主观性明显,且二者形状较相似,部分病例难以界定。
本组4例MCN有附壁结节,且2例为恶性,目前认为出现附壁结节提示MCN恶性可能[12],但亦有学者[13]认为影像学对于鉴别良恶性作用不显著;IPNB组13例出现附壁乳头状或突入腔内的软组织肿块,以侵袭性IPNB更为常见,部分结节较大而呈囊实性改变,与文献[14]报道相符。IPNB组中16例周围胆管均扩张,与既往研究[8-9,14]类似;但MCN组中亦有8例周围胆管扩张,肿瘤均较大,直径9.20~15.30 cm,且有3例位于肝门部,可能与较大肿瘤压迫周围小胆管、且肝门区胆管结构丰富有关。
囊性病灶是否与胆管相通是鉴别IPNB与MCN的重要影像学特征。本研究IPNB组中10例可见与胆管相通,而MCN组中无与胆管相通者;但IPNB组6例未见与周围胆管相通,仅表现为周围胆管扩张,难以与部分MCN压迫所致胆管扩张鉴别。理论上IPNB生长于胆管腔内,应可见病灶与上下游胆管相通。分析部分IPNB未与胆管相通的主要原因:①部分IPNB可能起源于胆管周围腺体,通过自身导管与邻近大胆管相连,类似于胰腺分支型IPMN,胆管周围腺体出现乳头和黏液时,压力过高堵塞其出口的导管,使肿瘤与大胆管的连接通道被堵塞[4];②囊肿较大呈憩室状并压迫上下游胆管,导致胆管开口过窄,影像学手段难以显示。
理论上恶性肿瘤的ADC值低于良性肿瘤。本组侵袭性IPNB的ADC值略低,但MCN组与IPNB组ADC值差异无统计学意义,可能与大部分病灶内部黏液成分较多而实性部分过少有关。此外,本研究仅选取病灶最大层面测量ADC值,而2组中大部分病灶直径较大,且均一性较差,测量ADC值只能粗略反映其内部特征。
综上所述,MCN和囊肿型IPNB影像学表现相似,病灶周围是否有胆管扩张、扩张胆管是否与病灶相通、是否出现病灶内部壁结节对鉴别诊断有重要意义。结合患者年龄等临床资料可能有助于诊断不典型病例。

