宫颈上皮内瘤变3级患者行宫颈锥切术后病理升级为宫颈浸润癌的危险因素分析
袁赟,康琳棣,侯英
首都医科大学附属北京妇产医院1妇产科,2妇瘤门诊,北京 100006
宫颈浸润癌是临床上常见的妇科恶性肿瘤,近年来,其发病率呈逐年上升趋势,发病年龄亦趋于年轻化,严重危害女性的健康与生命[1]。宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与宫颈浸润癌密切相关的一组宫颈浸润癌前病变,其反映了宫颈浸润癌发生、发展的连续过程,按照病变程度可分为CIN1级、CIN2级和CIN3级,其中,CIN1级为低级别病变,自然消退率高,而CIN2级和CIN3级为高级别病变,进展为宫颈浸润癌的概率较高[2-3]。有研究显示,CIN1级和CIN2级发展为宫颈浸润癌的风险分别是健康者的4倍和14.5倍,而CIN3级发展为宫颈浸润癌的风险是健康者的46.5倍,远高于CIN1级和CIN2级[4]。随着宫颈浸润癌筛查工作的开展和普及,越来越多的CIN患者被发现,因此,CIN3级的治疗已受到越来越多的关注。宫颈锥切术是目前CIN3级患者首选的治疗手段,该方法在切除病灶的同时,能够尽可能地保留患者的生育功能[4]。但也有研究发现,部分CIN3级患者在行宫颈锥切术后存在术后切缘病理结果为阳性或术后病理分级升高的情况[5-6]。本研究分析了92例行宫颈锥切术的CIN3级患者的临床资料,旨在探讨CIN3级患者行宫颈锥切术后病理级别升高的危险因素,现报道如下。
1 资料与方法
1.1 一般资料
收集2015年10月至2017年10月首都医科大学附属北京妇产医院收治的92例CIN3级患者的临床资料。纳入标准:①所有患者均经宫颈涂片细胞学检查和阴道镜下活检确诊为CIN3级;②符合第8版《妇产科学》[7]中CIN3级的诊断标准;③入院后均接受了宫颈锥切术;④临床资料完整。排除标准:①术后随访时间不足1年;②非首次行宫颈锥切术;③腺细胞异常;④宫颈锥切术病理结果显示已经为宫颈浸润癌;⑤妊娠或哺乳期妇女。92例CIN3级患者的年龄为25~69岁,平均年龄为(43.31±13.24)岁;合并子宫肌瘤13例,合并子宫腺肌症6例,合并附件病变22例。
1.2 随访及资料收集
术后随访时间为1~2年,每3~6个月随访1次。随访内容:妇科常规检查、阴道残端刮片细胞学检查结果。资料收集:记录所有患者的姓名、年龄、孕产史、绝经情况、既往病史、手术情况、术后切缘状态等临床特征。
1.3 统计学方法
采用SPSS 20.0软件对数据进行统计分析。计数资料以例数和率(%)表示,组间比较采用χ2检验;CIN3级患者行宫颈锥切术后发生病理升级的影响因素采用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 CIN3级患者行宫颈锥切术后的病理升级情况
截至随访结束,共12例行宫颈锥切术的CIN3级患者术后发生了病理升级,且均升级为宫颈浸润癌,发生率为13.04%(12/92)。其中,有7例患者病理升级为Ⅰa1期宫颈浸润癌,4例患者病理升级为Ⅰa2期宫颈浸润癌,1例患者病理升级为Ⅰb1期宫颈浸润癌。
2.2 CIN3级患者行宫颈锥切术后病理升级影响因素的单因素分析
单因素分析结果显示,绝经、病变累及点位数≥3、病变累及腺体、术后切缘病理结果为阳性的CIN3级患者行宫颈锥切术后病理升级的发生率均高于未绝经、病变累及点位数<3、病变未累及腺体、术后切缘病理结果为阴性的CIN3级患者,差异均有统计学意义(P<0.05)。不同孕产次、接触性阴道出血情况、高危人乳头状瘤病毒(human papilloma virus,HPV)感染情况的CIN3级患者行宫颈锥切术后病理升级的发生率比较,差异均无统计学意义(P>0.05)。(表1)
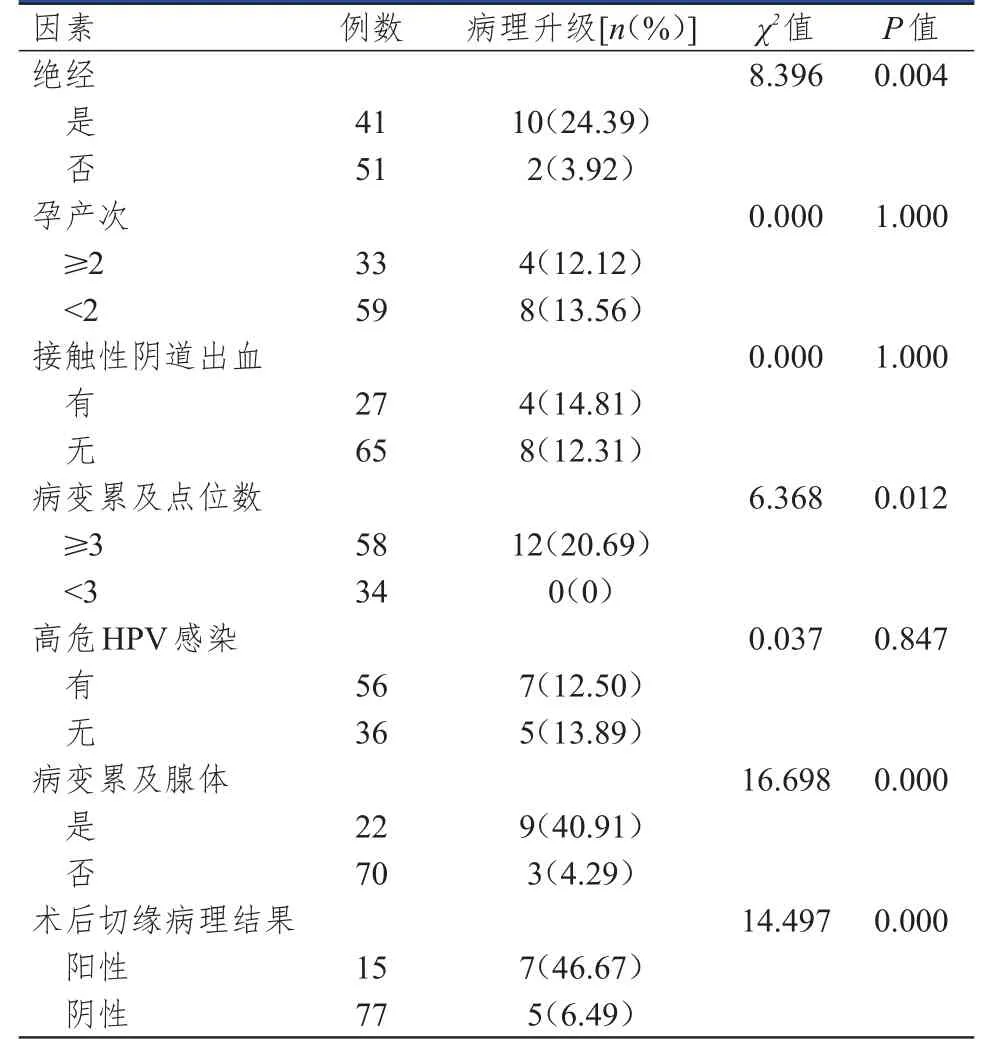
表1 CIN3级患者行宫颈锥切术后病理升级影响因素的单因素分析(n=92)
2.3 CIN3级患者行宫颈锥切术后病理升级影响因素的多因素分析
将单因素分析中差异有统计学意义的因素(绝经情况、病变累及点位数、病变累及腺体情况、术后切缘病理结果)作为自变量纳入多因素分析中,结果显示,绝经、病变累及点位数≥3、病变累及腺体、术后切缘病理结果为阳性均是CIN3级患者行宫颈锥切术后发生病理升级的独立危险因素(P<0.01)。(表 2)
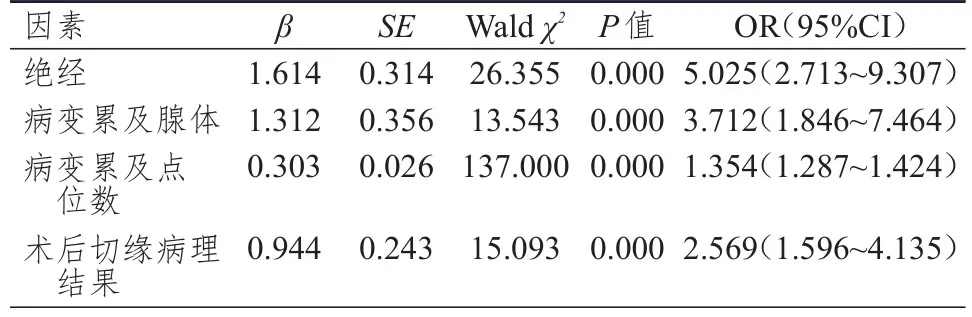
表2 CIN3级患者行宫颈锥切术后发生病理升级影响因素的多因素分析(n=92)
2.4 临床处理
7例病理升级为Ⅰa1期的宫颈浸润癌患者中,2例患者有生育要求,且术后切缘病理结果为阴性,术后进行严密随访。5例患者无生育要求,接受了筋膜外子宫全切术。1例Ⅰb1期宫颈浸润癌患者采取了补充手术行完全宫旁组织及阴道上部切除+盆腔淋巴结清扫术。4例Ⅰa2期宫颈浸润癌患者在确诊后均采取了根治性子宫切除+盆腔淋巴切除术。
3 讨论
近年来,随着生活方式的改变以及女性生活压力的增加,宫颈浸润癌的发病率逐渐升高,并日渐趋于年轻化,严重影响女性的身心健康[8]。CIN被定义为宫颈浸润癌的癌前病变。有研究显示,早期识别和干预CIN对阻断其继续演变为宫颈浸润癌具有重要作用[9]。宫颈锥切术具有诊断和治疗CIN的双重作用,且具有手术创伤小、并发症少、术后恢复快、可保留生育功能等优势,已经成为CIN的首选治疗方法[9]。正常宫颈上皮——CIN——浸润癌的过程是从量变到质变、渐变到突变的连续演进的瘤变过程。虽然大部分CIN患者行宫颈锥切术后可以治愈,但仍有少部分CIN患者,尤其是CIN3级患者会发展为浸润癌,在一定程度上增加了患者术后的心理负担[10]。
本研究纳入的92例行宫颈锥切术的CIN3级患者在随访期间发生病理升级的概率为13.04%(12/92)。了解CIN3级患者行宫颈锥切术后发生病理升级的危险因素,并重视术后随访,对于CIN3级的临床诊治以及降低CIN3级患者行宫颈锥切术后病理升级的发生率具有重要意义。CIN3级和宫颈浸润癌的共同高危因素较多,因此,评估术后病理升级的因素也较为复杂。本研究纳入了绝经情况、孕产次、接触性阴道出血情况、病变累及点位数、高危HPV感染情况、病变累及腺体情况、术后切缘病理结果7个常见因素,多因素分析结果显示,绝经、病变累及点位数≥3、病变累及腺体、术后切缘病理结果为阳性是CIN3级患者行宫颈锥切术后发生病理升级的独立危险因素(P<0.01)。绝经患者易发生宫颈病变组织深层浸润,致血管及淋巴组织受损,即使术后标本切缘为阴性也并不能保证无肿瘤组织残留。同样,有研究证实,绝经CIN患者的术后复发率高于非绝经CIN患者,因此,绝经CIN患者发展成为宫颈浸润癌的概率也会大大增加[11]。病变累及腺体以及病变累及点位数≥3的CIN3级患者的病情相对较为复杂,锥切标本边缘阳性的可能性较大,残留病变的概率增加,因此,术后发生病理升级的概率也较高[12-13]。分析术后切缘病理结果阳性(少部分手术原因导致的病灶残留除外)的原因可能与患者病灶范围的关系最大,部分学者认为,术后切缘状态是评价患者预后的主要指标[14-15]。因此,在进行手术前,医师应充分考虑术后CIN3级发生病理升级的各种危险因素,对于病理升级可能性大的CIN3级患者,根据情况给予扩大切除范围的处理,降低术后切缘阳性的概率,减少术后病理升级的可能性。
虽然宫颈锥切术治疗CIN3级的效果显著,但术后病理升级仍不能完全避免,因此,在术后要进行严密随访,一旦确诊为宫颈浸润癌,须及时进行治疗[16]。本研究结果显示,12例宫颈锥切术后发生病理升级的CIN3级患者中,有2例病理升级为1a1期的宫颈浸润癌患者有生育要求,且术后切缘病理结果为阴性,术后接受严密随访,目前1例妊娠;5例无生育要求的1a1期患者接受了筋膜外子宫全切术,且治疗效果较好。由于生育年龄的大龄化,部分确诊为宫颈浸润癌的大龄患者仍有生育需求,对于大龄CIN3级的宫颈浸润癌患者可采用宫颈锥切术治疗,虽然有一定的风险,但仍为一种可供选择的方法,但术后务必严密随访,做到早发现、早治疗[17]。对于无生育要求的宫颈浸润癌患者,子宫切除根治术是目前主张的主要治疗方法之一,但对于该方法尚存在一定的争议,有待进行进一步探究证实[18-19]。
综上所述,CIN3级患者在行宫颈锥切术后可能会发生病理升级,绝经、病变累及点位数≥3、病变累及腺体、术后切缘病理结果为阳性是CIN3级患者行宫颈锥切术后发生病理升级的独立危险因素,临床上应充分考虑CIN3级患者行宫颈锥切术后可能导致病理升级的各种影响因素,有针对性地采取治疗方案,以减少术后病理升级的发生率。

