直肠MALT淋巴瘤手术1例并文献复习
(皖南医学院弋矶山医院胃肠外科,安徽 芜湖 241000)
据报道[1],MALT淋巴瘤可以发生在多种部位,其中以胃MALT淋巴瘤最常见,而直肠MALT淋巴瘤极为罕见,发生率<1%,且大多数以化学治疗为主,本文探讨1例手术治疗的直肠MALT淋巴瘤病人,并复习相关文献,探讨手术在直肠MALT淋巴瘤治疗上的作用。
1 病例简介
患者,男,64岁。因“大便干结难解1月余”至我院消化内科门诊就诊,行肠镜示:结肠息肉,直肠病变(回盲瓣形态呈唇样,距肛门60 cm肝曲处可见一0.5 cm×0.4 cm大小亚蒂息肉样隆起,进镜至距肛门10 cm处可见一较大溃疡病变,伴有增生性改变)。肠镜病理示:可见大量淋巴细胞及淋巴滤泡形成,边缘带细胞大量增殖并向生发中心浸润,考虑MALT淋巴瘤。骨穿示:大致正常骨髓像。后诊断“直肠占位”,于血液内科住院治疗,入院后完善相关检查,未见明显化疗禁忌证,按照指南推荐方案予以CHOP方案(即环磷酰胺、表柔比星、长春地辛、泼尼松)化疗3个周期。3周期化疗结束后予以肠镜复查,肠镜检查结果示:病灶较之前相比未见明显退缩。后经多学科会诊(MDT)讨论,建议转入胃肠外科行手术治疗,完善术前检查,未见明显手术禁忌证,后行腹腔镜下直肠淋巴瘤根治性切除术。术后病理证实为黏膜相关淋巴样组织结外边缘区淋巴瘤(MALT淋巴瘤),肿瘤组织侵及肠壁黏膜下层;免疫组化标记结果:肿瘤细胞CD20(+)、CD79a(+)、bcl-2(+)、bcl-6(-)、CD10(-)、cyclinD1(-)、Ki-67(+,10%); AE1/AE3与EMA未显示淋巴上皮病变存在;κ与λ显示轻链限制;CD23显示部分滤泡树突网扩张且破坏。肠镜及病理图片(见图1、图2)。
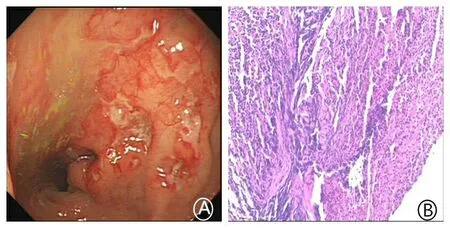
图1 患者入院前门诊肠镜及病理结果
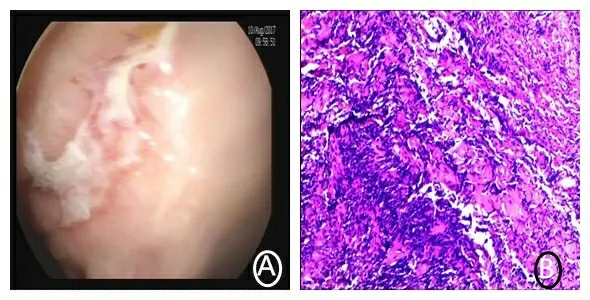
图2 患者化疗后肠镜及病理结果
2 病例讨论
MALT淋巴瘤最早由Isaacson P和Wright DH发现[2]。MALT淋巴瘤可在多部位发生,最常见的是胃,其次为小肠、结肠、直肠[3],而原发性直肠淋巴瘤极为罕见。据国内外报道[4-7],胃MALT淋巴瘤与幽门螺旋杆菌感染、自身免疫性疾病等的相关性已被证实;小肠胃外MALT淋巴瘤与空肠弯曲杆菌感染等有关[8];而有关直肠MALT淋巴瘤的发病机制报道甚
少。MALT淋巴瘤的确切诊断有赖于内镜及手术病理学诊断,如CD19(+)、CD20(+)、CD5(-)、CD23(-)、cyclinD1(-)、Ki-67(+,10%)。MAIL淋巴瘤常伴有一系列基因损伤,主要为染色体异位,常见的是t(11,18)(q21:q21)[9-10]。据国内外相关报道绝大多数胃肠道MALT淋巴瘤患者选择化学治疗,胃MALT淋巴瘤的治疗手段除了选择抗HP治疗外,常规CHOP方案常被选择用来进行系统性化疗[11],此外,利妥昔单抗被应用于B细胞淋巴瘤化疗的报道近年来呈增多趋势[12]。大肠MALT的治疗方案尚无统一标准,文献也鲜有手术治疗的报道,本例患者经过3个周期的CHOP方案的化疗后,行肠镜检查,病灶未发生明显改变,后行根治性手术治疗,手术后随访至2019年2月份,患者定期复查肠镜、腹部平扫+增强CT,患者至今一般情况良好,这也表明针对直肠MALT淋巴淋巴瘤患者的腔镜手术治疗方案是可行的,且较传统手术有更多优势[13]。
本例患者的诊疗过程提示,由于直肠MALT淋巴瘤发生率低,直肠MALT淋巴瘤的治疗尚缺乏统一标准。该患者的诊断、手术的成功及预后提示,患者行肠镜检查时应留取病理并行免疫组化,手术对于MALT淋巴瘤的病人是一种可供选择的治疗方案,术后根据病理分期情况选择术后综合治疗,同时对于术后病人应该行长期随访,定期行肠镜及腹部CT检查,有条件的医院可行全身PET-CT检查。

