56例十二指肠瘀滞症临床分析
(湖南师范大学第一附属医院,湖南省人民医院胃肠外科,湖南 长沙 431000)
十二指肠瘀滞症(duodenal stasis syndrome)是指由于各种原因导致的十二指肠远端或十二指肠与空肠交界处狭窄、梗阻,以致小肠梗阻近端扩张、食物淤积而产生的临床综合征[1]。主要表现为上腹部饱胀感和上腹疼痛,以进食后恶心、呕吐为主。其中以肠系膜上动脉综合征最常见,约占50%[2];此病可见于任何年龄,但最多见于瘦高型中青年女性[3]。以前因临床医生对十二指肠瘀滞症缺乏诊治经验以及影像技术的落后临床上极易出现误诊和漏诊,虽然近些年随着影像造影技术的发展,此病的诊治过程日益清晰,但此病为罕见病,未引起广大临床医生重视,至今尚未有明确指南对其诊治进行规范。本研究对湖南省人民医院普外科自2008—2018年确诊为十二指肠瘀滞症的56例患者的诊治过程进行分析,现分析如下:
1 资料与方法
1.1 一般资料 2008年1月—2018年12月共收治了56例十二指肠瘀滞症患者(均经过消化道钡餐确诊),男性21例(37.50%),女性35例(62.50%),年龄9~60岁,平均年龄(30.50±2.80)岁,病程最短15 d,最长10年余,平均2.73±0.80年。其中47例(83.93%)以餐后上腹部胀痛伴恶心、呕吐症状为主,反复恶心、呕吐(呕吐物含宿食及胆汁)30例(53.57%),反复反酸、嗳气22例(39.28%),出现呕血、黑便5例(8.93%);56例患者均行胃镜探查,均未发现幽门及十二指肠球部病变梗阻。56例十二指肠瘀滞症患者中,其中37例(66.07%)患者由肠系膜上动脉压迫所致,11例患者行上消化道造影提示十二指肠近端扩张,并出现逆蠕动波及“笔杆征”“钟摆样运动”等典型特征,16例行腹部彩色超声、6例行腹部血管成像、4例行结肠动脉血管造影检查均提示腹主动脉与肠系膜上动脉夹角减小。12例(21.43%)由十二指肠或空肠肿瘤引起,术后病理诊断小肠腺癌2例、小肠淋巴瘤4例、小肠间质瘤6例。1例(1.79%)由于环状胰腺压迫所致。4例(7.14%)腹腔各类炎症引起十二指肠粘连、扭转等所致。1例(1.79%)由全身炎症引起的十二指肠周围淋巴结肿大压迫十二指肠或空肠所致。1例(1.79%)由脊柱前凸畸形压迫十二指肠形成小肠不全梗阻。1例(1.79%)由不明原因引起。
1.2 方法 12例肿瘤患者、1例环状胰腺患者、1例脊柱畸形患者直接行外科手术治疗,其余患者均先行保守治疗,保守治疗方法包括禁食、胃肠减压、改变体位、肠内营养、中药、促胃肠动力药、红霉素、穴位针灸等,经保守治疗失败者或效果不佳者均行外科手术治疗。外科手术包括胃肠肿瘤切除术、Treitz韧带松解术、结肠下十二指肠空肠吻合术、脊柱内固定术、胃空肠吻合术、部分胰腺切除术等。
2 结果
肠系膜上动脉压迫所致的37例十二指肠瘀滞症患者,其中经综合治疗后29例痊愈出院,无复发;6例出院后1~3个月反复出现恶心呕吐多次入院;1例术后仍出现恶心呕吐,家属放弃治疗,转当地医院4个月后,因营养不良和多器官衰竭死亡;1例术后出现吻合口瘘并肺部感染、脓毒血症,术后20 d死亡。12例肿瘤所致十二指肠瘀滞,术后均顺利康复出院,其中7例无瘤生存至今,1例出现肿瘤复发,至今仍在服用抗肿瘤药物,4例分别于术后6个月、2年、3年、5年肿瘤复发并广泛转移而死亡。4例炎症引起粘连、扭转所致,1例环状胰腺所致,1例淋巴结肿大所致,1例不明原因所致,这7例患者经保守或(和)手术治疗出院后,均未再出现恶心呕吐等症状。
2.1 典型十二指肠瘀滞症诊疗经过及临床分析 患者男性,22岁,因“胸骨后疼痛、呕吐1月余”于2015年9月25日入院,疼痛以持续性隐痛为主,伴有进食后呕吐,进食约0.5~1 h后出现,呕吐物为胃内容物,伴有胆汁。入院诊断:①胸骨后疼痛、呕吐查因:十二指肠淤滞症?②脂肪肝;③内脏反位;④左足多趾畸形术后。入院后完善血常规、肝肾功能、电解质、腹部立位片、全消化道造影、腹部CT等相关检查,检查结果回报如下:白蛋白26.3 g/L,前白蛋白87 mg/L,血钠131 mmol/L,余抽血结果未见明显异常。腹部立位片(2015年9月25日):肠梗阻?腹部血管彩超:腹主动脉与肠系膜上动脉起始段夹角约20°。全消化道造影和腹部增强CT见图1~图2。治疗经过:考虑患者存在高位梗阻,予以禁食、补液、护胃等对症支持治疗,完善全消化道造影、腹部CT、腹部血管彩超(夹角<22°)等相关检查后,考虑诊断十二指肠瘀滞症,予以行肠内营养(白普力缓慢匀速滴入)、补液等对症支持治疗,同时嘱患者餐后行右侧卧位、胸膝位治疗。后患者体重增加,进食后恶心、呕吐等症状明显好转,予以复查白蛋白38 g/L,前白蛋白435 mg/L,血钠142 mmol/L ,余抽血结果未见明显异常。复查腹部CT:示十二指肠扩张较前明显好转,进食后无明显不适,予以办理出院。见图3。出院诊断:①十二指肠下段梗阻:十二指肠淤滞;②腹腔内脏反位,多脾综合征,短胰;③脂肪肝;④左足多趾畸形术后;⑤肠系膜上动脉闭塞;⑥肝外型门静脉高压。
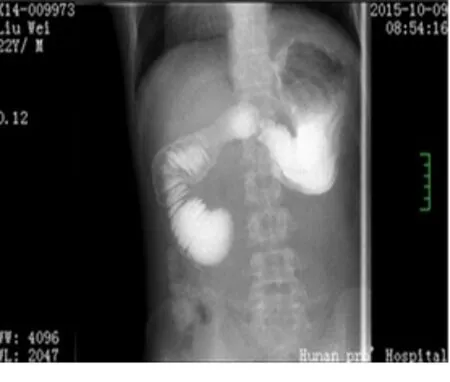
图1 全消化道造影(2015-10-09)
注:十二指肠水平段造影剂通过明显受阻,水平段远端可见明显笔杆样压迹,近端肠管扩张明显;诊断:①十二指肠瘀滞症(重度);②腹部脏器反位
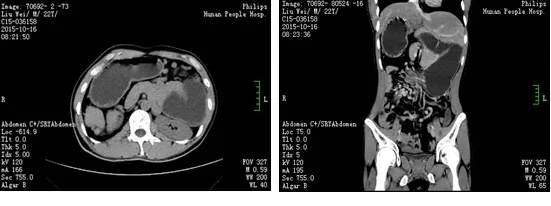
图2 腹部增强CT(2015-10-16)
注:腹部增强CT:多脾综合征内脏反位、短胰提示中肠旋位不良或肠系膜扭转并十二指肠瘀滞,肠系膜上动脉闭塞,侧支形成 肝外型门静脉高压,脂肪肝,建议进一步检查
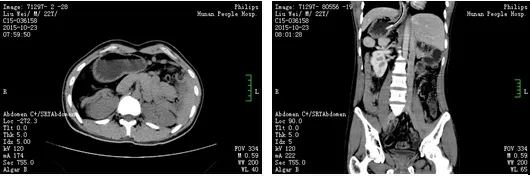
图3 复查腹部CT(2015-10-23)
注:同前片(2015-10-16)比较,见肠系膜仍呈漩涡状改变,十二指肠扩张较前减轻,余大致同前片
3 讨论
十二指肠瘀滞症为罕见病,特别在县级医院,由于临床医师对此病不了解,大部分十二指肠瘀滞症患者腹部CT不能明确病因,加之影像设备、B超机、造影技术的落后以及技师的水平有限,导致此病在临床上极易误诊和漏诊。
3.1 病因及发病机制 十二指肠瘀滞症病因复杂,如:先天畸形引起解剖结构的异常、肿瘤、手术后粘连、炎症等,有些患者至今尚未找到其发病原因。本文通过分析56例患者,将此病病因归纳为以下几类:①肠系膜上动脉综合征:此为最常见病因[4],约50%以上的患者由此原因引起,因此,此病也被称为肠系膜上动脉综合征。在正常人解剖结构中肠系膜上动脉经十二指肠水平部前面进入小肠系膜根部[5],对十二指肠水平部仅有轻度压迫,有利于食物与消化液充分混匀,有研究表明:影像学下测得腹主动脉与肠系膜上动脉之间夹角一般>45°,但此夹角<30°时,十二指肠水平部常被肠系膜上动脉压向后方,从而引起十二指肠肠腔狭窄或梗阻。②肿瘤:包括胰腺肿瘤、小肠肿瘤、右肾肿瘤、结肠肿瘤、肠系膜肿瘤、腹膜后肿瘤等;由于肿瘤不断长大,直接导致十二指肠狭窄或受压,而出现恶心呕吐等症状。③先天畸形:如先天性腹腔粘连、环状胰腺、小肠先天神经节细胞缺乏或数量不足、脊柱前凸畸形等,间接导致十二指肠蠕动减慢或机械性梗阻,从而出现十二指肠近端扩张。④腹腔手术后:如胆囊、胃肠道术后出现粘连或肠扭转,导致十二指肠梗阻,或术后由于胃肠道植物神经功能紊乱等,导致胃肠蠕动减慢或逆蠕动,临床称之为麻痹性肠梗阻[6]。⑤十二指肠浸润性疾病与炎症性疾病:如硬皮病浸润了胃肠平滑肌,使肠壁失去蠕动力,克罗恩病、十二指肠憩室炎、胆囊炎引起炎性粘连牵拉而致十二指肠部分梗阻[7]。⑥淋巴结肿大:近些年有报道发现腹腔淋巴结结核,尤其是十二指肠周围淋巴结结核,由于淋巴结肿大而压迫十二指肠,加之明显的炎性粘连而造成小肠梗阻和淤积,此原因虽少见,但临床医生也应引起重视,以免漏诊[8]。⑦其他:比如病人体型消瘦肠系膜上动脉与十二指肠之间的脂肪垫较少,容易引起压迫十二指肠;腹腔脏器下垂病人,下垂的脏器直接压迫肠系膜上动脉,引起十二指肠间接受压,引起患者恶心呕吐等症状[9]。
3.2 临床表现及影像学表现 十二指肠瘀滞症的临床症状为高位小肠梗阻临床表现,上腹胀痛,以阵发性绞痛为主,发作时可见胃肠型,伴明显恶心、呕吐,呕吐物常含胃液、胆汁、食物,常发生在餐后和晚上。同时改变患者体位时 (如俯卧位、右侧卧位或膝肘位) 可使梗阻症状缓解。体查时多数患者呈蛙状腹、右上腹压痛,发作时上腹部可见胃肠型、扩张的十二指肠、蠕动波和振水音[10]。上消化道钡餐、腹部立位片、腹部血管彩色超声、腹部CT及CTA、肠系膜下动脉造影等均是明确十二指肠瘀滞症诊断的重要手段,上消化道造影是十二指肠瘀滞症首选也是最重要的影像学诊断方法[11]。腹部血管彩超既可观察腹主动脉和肠系膜上动脉的解剖位置关系及走行,测出它们之间夹角的度数 (正常为30°~50°),也能测出梗阻部位十二指肠肠腔的内径和近端扩张肠管内径。若测夹角<30°,那么受压处十二指肠内径<1.0 cm,受压近端肠腔内径>3.0 cm,当嘱患者胸膝位、俯卧位、或右侧卧位后,上述测结果均明确改善,可提示十二指肠瘀滞症。腹部增强CT及CTA可观察十二指肠和肠系膜上动脉、腹主动脉三者之间的解剖关系,并测出它们之间的夹角、距离和十二指肠梗阻情况;同时也对评估腹腔内和腹膜后脂肪有一定帮助。何其舟等[12]测量 140 例肠系膜上 动脉正常者夹角为(56.6±24.1)°;陈月兵等[13]对 16 例十二指肠淤滞症患者研究认为,引起十二指肠淤滞的夹角为(19.00±5.42)°,两动脉之间的距离为(5.06±2.69)mm;另有文献报道[14],当腹主动脉和肠系膜上动脉之间夹角<22°,主动脉肠和系膜上动脉之间距离<8~10 mm[15]时,可出现十二指肠淤滞。X 线钡餐造影检查是首选的诊断方法,也是临床最有价值的诊断手段,其主要征象为[16]:①造影剂不能顺利通过十二指肠水平部,近端呈刀削样斜形中断(“笔杆征”) 。②十二指肠近端梗阻及胃扩张,造影剂在十二指肠肠区内频繁发生蠕动与逆蠕动交替(“钟摆征”)。③胃、十二指肠排空迟缓并有钡剂残留。④当患者改变体位,取俯卧位、胸膝位、右侧卧位时,造影剂能顺利通过十二指肠水平部、胃肠逆蠕动消失。
3.3 治疗原则
3.3.1 非手术治疗 在明确十二指肠瘀滞症诊断后,排除腹腔肿瘤、粘连、畸形等原因引起的机械性小肠梗阻外,一般首选非手术治疗。包括:①急性发作期:予以吸氧、禁食、胃肠减压、解痉、肠外营养等对症支持治疗,疼痛严重时可适当镇痛镇静治疗。②缓解期:以进食易消化食物或肠内营养为主,同时餐后避免站立和平躺,应下床活动、右侧卧位、俯卧位或膝肘位30 min,以预防急性发作。或放置鼻肠管越过狭窄梗阻部位进行肠内营养[17],改善患者营养状况。有时中医中药可缓解或治愈本病,必要时可联合应用。
3.3.2 手术治疗[18]⑴肠系膜上动脉压迫综合征:①十二指肠空肠Roux-en-y 吻合术:为肠系膜上静脉综合征最常用最有效的手术方式。 此术式操作简单、术后并发症少,术后症状缓解率高,吻合方式符合生理,必要时可根据患者病因情况加行Trietz韧带松解。②十二指肠血管前移位术:此术式从根本上解除十二指肠的压迫,未改变生理通道。此术式适用于发病时间短,尚未出现逆蠕动的患者。此术既要保证吻合口无张力,又要保证吻合口血运良好。若空肠口径与梗阻近端肠管扩张直径相差较大,不宜直接吻合,易出现吻合口瘘,故不能选择此手术方式。③十二指肠环形引流术:本手术的目的为引出胃肠内容物,解除梗阻并抑制胃肠逆蠕动,本术式适用于发病时间长、症状较严重的患者,也用于其他手术方式治疗效果不佳者。⑵肿瘤所致十二指肠瘀滞症:直接行肿瘤根治切除术和淋巴结清扫术,同时行十二指肠与空肠一期消化道重建,此手术方式简单易行,根治效果好,同时更符合人的生理,具有手术次数少,术后恢复快,术后生活质量高、术后并发症少等优点。⑶由于先天性腹腔粘连、环状胰腺、小肠先天神经节细胞缺乏或数量不足、脊柱前凸畸形等原因引起的十二指肠综合征,治疗上直接行相应的手术来解除小肠的梗阻,消化道重建方式的选择是手术的关键,应尽量选择符合生理过程的重建方式,既能减少患者的术后并发症及营养状况,又能提高患者术后生活质量。
综上所述,十二指肠瘀滞症病因较复杂,诊断主要依靠临床表现以及上消化道造影来确诊,治疗上除肿瘤等原因引起的机械性梗阻直接选择手术治疗外,其他原因引起的十二指肠瘀滞症首先考虑行保守治疗,大部分非机械性梗阻病人经保守治疗后痊愈,少部分病人需再行外科手术治疗。十二指肠瘀滞症治愈出院后存在复发,需长期住院治疗。临床医师应在十二指肠治疗过程中不断学习,积累经验。

