高危型HPV E6/E7 mRNA检测对宫颈病变分层管理的临床意义
帅汝臻,韩淑霞,李丹丹,吴 学,苏红霞,潘 婷,刘 丹,4
几十年来,在对癌症的病毒病因学探索中,高危型人乳头瘤病毒(HR-HPV)与宫颈癌的致病相关性以及相应的疫苗研究仍是最伟大的研究成果[1]。我国宫颈癌是15~44岁的女性中第二大癌症死亡原因。目前我国的初筛策略仍推荐宫颈脱落细胞学检测联合高危型人乳头瘤病毒检测的方式。但宫颈脱落细胞学检测敏感性低以及参差不齐的病理阅片技术,使检测精确度波动在31%~78%,出现了较高的假阴性率和大量意义不明的非典型鳞状细胞(ASC-US)现象[2-5]。由此通过比较HPV DNA和HPV E6/E7 mRNA两种检测方法在不同级别宫颈病变中的风险评估效能及HPV E6/E7 mRNA的表达水平[6-7],评估HPV E6/E7 mRNA检测方法对不同级别宫颈病变分层管理的临床价值。
1 资料与方法
1.1 一般资料:2016年1月-12月就诊于宁夏医科大学宫颈病变中心,细胞学检测结果≥ASC-US受检者148例,年龄23~73岁,平均(42.64±10.30)岁。纳入标准:①明确知情同意,自愿加入本研究,具有随访条件者;②具有完整HPV DNA、HPV E6/E7 mRNA、阴道镜下宫颈病理活检或锥切病理检查结果者;③无免疫缺陷及肿瘤治疗者;④未孕者。排除标准:①72 h 内有阴道灌洗及用药者;②接受抗HPV药物治疗者;③子宫切除患者;④无随访条件及资料不全者。研究内容征得所有入选患者的知情同意及伦理委员会批准。
1.2 实验方法
1.2.1 标本采集:受检者取截石位,窥器暴露宫颈轻拭去宫颈外口分泌物,专用毛刷于宫颈外口鳞柱状交界部顺时针旋转5~10圈收集脱落细胞,分别将刷头置于内含HPV DNA和HPV E6/E7 mRNA保存液的试管中。
1.2.2 宫颈液基细胞学检测结果:按照2001年国际癌症协会推荐的TBS分类标准[8]统一分类。Thin Prep 2000(美国Thin Prep Cytyc公司),液基细胞学(TCT)保存液(美国Cytyc公司)。
1.2.3 HPV DNA杂交捕获法(HC2)检测:HPV DNA 检测仪 DML 2000(美国Digene 公司),HC2 HPV DNA检测试剂盒(美国Digene公司)。
1.2.4 宫颈稳态检测试剂盒检测HPV E6/E7 mRNA:HPV E6/E7 mRNA冷光仪(科蒂亚生物技术有限公司),HPV E6/E7 mRNA检测试剂盒(科蒂亚生物技术有限公司)。
1.2.5 病理组织学活检:对细胞学检查结果≥ASC-US的患者行阴道镜检查,提示异常后于可疑病变部位及宫颈3、6、9、12点行病理学活检;宫颈锥切标本活检。
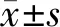
2 结果
2.1 以宫颈组织病理学诊断为结果的≥ASC-US患者的年龄比较:不同组织病理类型中年龄比较差异具有统计学意义(F=7.193,P<0.05),进一步两两比较显示宫颈浸润癌组年龄高于其他各组(P<0.05),见表1。

表1 不同组织病理类型组间年龄比较
2.2 不同组织学类型的宫颈病变HPV DNA与HPV E6/E7 mRNA阳性检出率比较:CIN Ⅰ和CIN Ⅱ中HPV DNA的阳性检出率高于HPV E6/E7 mRNA(P<0.05),其他组织学类型差异无统计学意义(P>0.05);对各组中HPV DNA阳性例数分别比较,差异有统计学意义(P<0.05)。各组中HPV E6/E7 mRNA阳性例数的比较差异也有统计学意义(χ2=21.613,P<0.05)。趋势性检验结果显示HPV DNA与HPV E6/E7 mRNA检测随着组织学类型的升级阳性检出率升高(P<0.05),见表2。

表2 不同组织病理学类型与HPV DNA及HPV E6/E7 mRNA检出率比较[n(%)]
2.3 细胞学检测结果中各组HPV DNA与HPV E6/E7 mRNA阳性检出率的一致性比较:在不明意义的非典型鳞状细胞(ASC-US)、能排除高级别鳞状上皮内病变不典型鳞状细胞(ASC-H)、低度鳞状上皮内瘤变(LSIL)组别中,HPV DNA与HPV E6/E7 mRNA阳性检出率具有较好的一致性,各组Kappa值相比,两种阳性检出率在ASC-H中一致性最好,见表3。
2.4 宫颈组织病理学检测中各组HPV DNA与HPV E6/E7 mRNA阳性检出率的一致性:在炎症伴挖空细胞、CIN Ⅰ、CIN Ⅱ及宫颈浸润癌组别中HPV DNA与HPV E6/E7 mRNA阳性检出率具有较好的一致性,见表4。
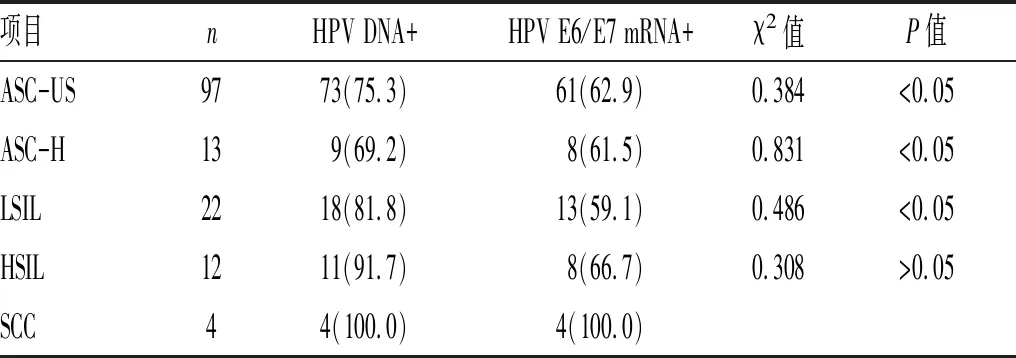
表3 TCT检测不同细胞病理类型HPV DNA、HPV E6/E7 mRNA阳性检出率一致性检验[n(%)]
2.5 CIN Ⅱ及以上组织病理类型中HPV DNA与HPV E6/E7 mRNA的筛检效能:在CIN Ⅱ及以上组织学类型中HPV DNA与HPV E6/E7 mRNA检测的灵敏度均为86.7%,HPV E6/E7 mRNA检测特异度高于HPV DNA检测特异度,二者比较差异无统计学意义(P>0.05);HPV DNA与HPV E6/E7 mRNA检测的阳性预测值及阴性预测值分别为67.8%、63.6%、75.0%、72.7%,差异无统计学意义(P>0.05),见表5。
表4 不同组织学类型HPV DNA、HPV E6/E7 mRNA一致性检验[n(%)]

表5 CIN Ⅱ及以上组织学类型中HPV DNA与HPV E6/E7 mRNA的筛检效能[n(%)]
2.6 高级别宫颈病变(≥CIN Ⅱ)中HPV DNA与HPV E6/E7 mRNA检测的准确性:HPV DNA与HPV E6/E7 mRNA检测ROC曲线下面积分别为0.795、0.742,差异有统计学意义(P<0.05),HPV E6/E7 mRNA检测准确性优于HPV DNA检测,见图1(目录后)。
2.7 不同组织病理类型中HPV E6/E7 mRNA表达量(copy值)比较:不同组织学类型中HPV E6/E7 mRNA的表达量差异有统计学意义(χ2=53.877,P<0.05),进一步两两比较显示浸润癌的表达量最高,其次为CIN Ⅲ,而慢性宫颈炎的表达量最低,其他三种组织学类型的表达量差异无统计学意义(P>0.05),见表6。

表6 不同组织学类型中HPV E6/E7 mRNA表达量(copy值)比较[n(%)]
3 讨论
3.1 HPV检测是宫颈病变筛查管理体系的重要部分:超过75%的性活跃女性在其有生之年会感染人乳头瘤病毒,但多为一过性的或在相对较短的时间(6~12个月)内被自体免疫系统清除[9-11]。宫颈癌从癌前病变逐步进展为浸润癌是高危型HPV持续感染的病理过程,这一过程要8~15年[12]。其间多因素的共同作用会使患者出现巨大的预后差别,因此,对于高级别宫颈病变的转归以高危型HPV为基础的筛查及动态监测体系意义重大。由于HPV感染在全球呈现明显的地理因素差异,因此目前尚无一个全球统一的筛查体系,不同国家需要根据人口基础和卫生资源制定适宜性筛查及管理体系,我国部分地区仍然仅靠宫颈刮片等单一细胞学技术进行宫颈病变的筛查和管理。对于一个人口众多、病理阅片水平良莠不齐的发展中国家而言,采用TCT联合HPV检测可能更适合作为初筛策略[13],同时为需要密切随访的不明意义非典型鳞状细胞(ASC-US)受检者及细胞学结果正常的宫颈病变高危人群进行分层管理提供了更好的依据。2018年一汇总了中国104项研究的28 923例ASC-US患者的HPV检测中,总阳性率为52.09%,尽管不同等级医院HPV检测的阳性率变异范围存在差异,仍然可认为HPV检测是ASC-US患者分流的有效方法[14]。
3.2 HPV E6/E7 mRNA检测更有利于评估HPV感染对宫颈上皮细胞的影响:虽然HPV DNA检测的敏感性较好,但对所有感染者行阴道镜检查会引起不必要的恐慌和卫生资源浪费,我们在对HPV的研究中试图寻找到更精确的可以反映病毒量及活性、评估病变发生发展的指标。近年研究发现,高危型HPV在宿主中的病毒活性、致癌机制与E6、E7病毒癌基因表达失控大量转录E6/E7 mRNA 有密切相关性,E6通过募集E6AP诱导抑癌蛋白P53泛素化连接和降解P53来降低P53的水平,E7蛋白具有连接抑癌蛋白pRb的能力,其中pRb/E2F复合体的失活可导致包括Ki-67在内的负责细胞增殖的核蛋白的E2F目标基因过表达[15]。除此以外,还可以帮助HPV病毒以多种方式攻击主要的细胞通路,为自己创造“后备计划”,以确保细胞通路不受调控。其结果是持续感染,宿主细胞的繁殖和病毒的复制感染邻近细胞,促进肿瘤的发生。HPV E6/E7 mRNA的持续表达成为宫颈癌形成的必经步骤[16]。目前欧洲国家如挪威和芬兰,普遍推荐宫颈检查和HPV E6/E7 mRNA测试的后续检查,认为HPV E6/E7基因检测比HPV DNA检测对癌症的诊断有更大的特异性[17]。我们认为这个指标可能把处于致病程序中的HPV与一过性感染处于静止状态的HPV区别开来。在我们的研究中,ASC-US以上的患者HPV阳性检出率高于HPV E6/E7 mRNA阳性检出率,这也说明HPV感染中仅有部分具有病毒癌基因活性的患者可能最终走上宫颈病变的演化过程。我们的研究也表明随着病理级别的不断升级,HPV E6/E7 mRNA表达量呈现增长的趋势,这可反映宫颈病变的严重程度[18]。
3.3 HPV E6/E7 mRNA检测对ASC-US以上宫颈病变者进行分层评估管理及转归预测:在细胞阅片体系尚不完善的现实中产生的大量ASC-US给患者和临床工作者带来困扰,用更加精确的评估和风险预测指标对其进行分层管理是我国目前宫颈癌筛查体系的重要目标[19]。本研究结果证实在宫颈病变筛查中HPV E6/E7 mRNA检测具有与HPV DNA检测方法相似的优势。而在不同级别宫颈病变及浸润癌中HPV E6/E7 mRNA有更加精确的筛检效能和准确性,尤其在CIN Ⅱ及以上组织学类型中。这一数据将更加支持细胞学联合HPV E6/E7 mRNA检测应用于宫颈病变筛选和分层管理,是更为合理有效的筛查和随访方案[20]。本实验中统计数值显示HPV E6/E7 mRNA检测的特异度和灵敏度均在高值范围,但比较发现HPV E6/E7 mRNA和HPV DNA检测特异度、阳性预测值、阴性预测值间差异并无统计学意义,这可能是由于本研究样本数量有限以及入选者均为可疑宫颈病变患者本身所致的偏倚,还有待大样本临床资料进一步证实。
尽管2017年中华预防医学会结合中国现状制定了《子宫颈癌综合防控指南》,但目前仍存在宫颈病变筛查不规范、诊疗不足或过度及缺乏随访等问题。本研究旨在为更加精确规范的适合我国国情的筛查体系提供数据参考。

