失血性休克患者行限制性液体复苏对机体血常规、凝血功能、肾功能及预后的影响
孟德维,杨雅楠,荣广成,马伟松,高兵兵,王 伟,褚雄兵
失血性休克为急诊科常见危急重症,近年来发病率逐年升高,为及时挽救患者生命,改善全身器官、组织血氧供应情况,在为患者进行相关手术治疗前,有必要及时采取液体复苏治疗,以纠正患者低血容量状况,提高其有效循环血量,从而维持有效的心输出量、器官血流灌注和组织氧合,利于后续治疗的有效开展[1-2]。既往在失血性休克液体复苏方面,我国以常规大量液体复苏为主,以促进患者有效循环血量恢复,但近年相关研究显示,常规液体复苏可能会给患者带来一定的伤害,严重者甚至会导致循环、呼吸功能障碍,引发多脏器功能障碍综合征,带来较高的病死率[3-4]。因此,临床亟需寻找更加安全、有效的液体复苏方式。基于此,限制性液体复苏的概念得以提出,该技术以小容量液体为失血性休克患者补液,既能保证患者全身重要脏器功能的正常运转,同时又能降低并发症的发生率[5]。为进一步探究限制性液体复苏在失血性休克患者救治中的应用价值,本研究选取2018年6月—2019年2月我院急诊科收治的83例失血性休克患者为研究对象,分别应用限制性液体复苏和常规液体复苏进行治疗,观察比较两种液体复苏方式对患者血常规、凝血功能、肾功能指标及预后的影响。
1 对象与方法
1.1对象及分组 83例失血性休克患者中男54例,女29例;年龄24~58(44.2±3.4)岁;受伤至入院时间1~5(2.6±0.4)h;休克指数(脉率/收缩压,1.0~1.5表示休克、>2.0表示重度休克)1.43~3.21(2.59±0.31);致病类型:消化道大出血51例,胸腹部脏器伤32例;损伤严重度评分(injury severity score, ISS)17~29(24.1±3.8)分。所有患者根据液体复苏方式的不同分为研究组40例和对照组43例。本研究经医院伦理委员会审核通过。
1.2纳入及排除标准
1.2.1纳入标准:①符合失血性休克诊断标准[6];②年龄24~58岁,性别不限;③伴失血性体温下降、皮肤苍白、意识不清、血压下降、脉搏减弱等症状;④休克指数>1.0;⑤ISS评分>16分;⑥发病至入院治疗时间<6 h;⑦患者家属签署知情同意书;⑧临床资料完整。
1.2.2排除标准:①颅脑损伤所致失血性休克者;②伴心脑血管系统、肝、肾等疾病者;③伴传染性疾病、免疫功能障碍者;④伴精神疾病者;⑤抢救前已死亡者;⑥有重要器官功能障碍病史或大手术史者;⑦伴血液及肿瘤性疾病者;⑧临床资料欠缺者。
1.3治疗方法 两组入院后均接受常规失血性休克救治,迅速评估病情,有效清除呼吸道内分泌物,吸氧及辅助通气,密切监测患者生命体征,于锁骨下静脉或颈内深静脉置管建立两条以上外周静脉通路,疼痛剧烈者适当给予镇痛处理[7]。后据病情严重程度制定个体化抢救措施。对体表活动性出血进行加压包扎止血;对消化道大出血者在复苏的同时,给予血管加压素、抑酸、生长抑素及内镜下止血治疗;对胸腹腔脏器损伤者,如需外科干预,则在复苏同时给予开胸或开腹探查止血处理。在此基础上,研究组行限制性液体复苏治疗,对照组行常规液体复苏治疗。复苏液组成:林格液(辅仁药业集团有限公司生产,国药准字H20023404)+低分子右旋糖酐(上海长征富民金山制药有限公司生产,国药准字H31022787),以2∶1的比例配比。
1.3.1限制性液体复苏:由静脉通路快速输注复苏液,10~15 min内输注完毕,使患者动脉收缩压迅速达70 mmHg以上,随后减慢输液速度并维持在10 ml/min水平,使患者收缩压控制在80~90 mmHg范围内,平均动脉压控制在50~60 mmHg范围内,中心静脉压控制在6~7 cmH2O范围内,尿量控制在25~30 ml/h范围内。
1.3.2常规液体复苏:以大量、快速为指导原则,由静脉通道快速输注复苏液,输注速度>15 ml/min,使血压上升并使收缩压控制在>100 mmHg范围内,平均动脉压控制在>70 mmHg范围内,中心静脉压控制在8~12 cmH2O范围内,尿量控制在>30 ml/h范围内。
1.4观察指标及评价方法
1.4.1血常规指标:两组于液体复苏前、液体复苏12 h后采集空腹静脉血5 ml,使用AU680型全自动细胞检测仪(美国Beckman Coulter公司生产)检测血小板(PLT)、血红蛋白(Hb)、红细胞压积(Hct)。
1.4.2凝血功能指标:两组于液体复苏前、液体复苏12 h后采集空腹静脉血5 ml,使用SC2542型离心机(上海掌动医疗科技有限公司生产)在3000 r/min条件下离心10 min,取上清液,使用CA-1500型全自动凝血分析仪(日本Sysmex公司生产)检测凝血酶原时间(PT)、凝血酶时间(TT)、活化部分凝血活酶时间(APTT)。
1.4.3肾功能指标:两组于液体复苏前、液体复苏12 h后采集空腹静脉血5 ml,使用SC2542型离心机(上海掌动医疗科技有限公司生产)在3000 r/min条件下离心10 min,取上清液,使用AU680型全自动生化分析仪(美国Beckman Coulter公司生产)检测血尿素(BUN)、血肌酐(SCr)水平,相关试剂盒购自美国Beckman Coulter公司,严格按照操作说明进行操作。
1.4.4复苏液使用量:比较两组复苏液使用量。
1.4.5并发症:比较两组存活患者液体复苏后24 h并发症发生情况,并发症包括肾功能障碍、多器官功能障碍综合征、急性呼吸窘迫综合征、弥漫性血管内凝血等。

2 结果
2.1两组基线资料比较 两组性别、年龄及致病类型等资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。
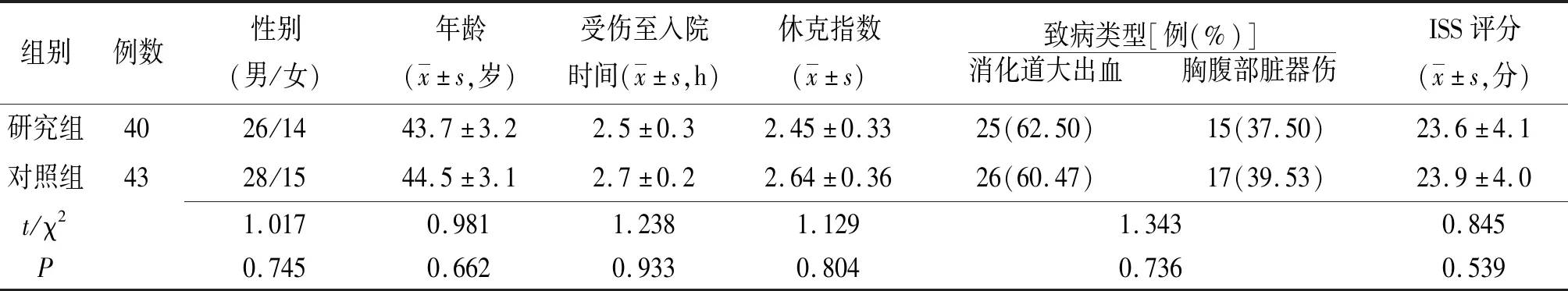
表1 不同液体复苏方式治疗的失血性休克两组基线资料比较
注:研究组为采用限制性液体复苏治疗的失血性休克患者组,对照组为采用常规液体复苏治疗的失血性休克患者组;ISS为损伤严重度评分
2.2两组血常规指标比较 两组治疗前PLT、Hb及Hct水平比较差异无统计学意义(P>0.05)。液体复苏12 h后,两组PLT、Hb及Hct均较治疗前显著升高,且研究组PLT、Hb及Hct升高程度更为显著,差异均有统计学意义(P<0.05或P<0.01),见表2。

表2 不同液体复苏方式治疗的失血性休克两组治疗前后血常规指标比较±s)
注:研究组为采用限制性液体复苏治疗的失血性休克患者组,对照组为采用常规液体复苏治疗的失血性休克患者组;PLT为血小板,Hb为血红蛋白,Hct为红细胞压积;与同组治疗前比较,aP<0.05,bP<0.01
2.3两组凝血功能指标比较 治疗前,两组PT、TT及APTT比较差异均无统计学意义(P>0.05)。液体复苏12 h后,两组PT、TT及APTT水平明显升高,且研究组PT、TT及APTT水平明显低于对照组,差异均有统计学意义(P<0.05),见表3。

表3 不同液体复苏方式治疗的失血性休克两组治疗前后凝血功能指标比较±s,s)
注:研究组为采用限制性液体复苏治疗的失血性休克患者组,对照组为采用常规液体复苏治疗的失血性休克患者组;PT为凝血酶原时间,TT为凝血酶时间,APTT为活化部分凝血活酶时间;与同组治疗前比较,aP<0.05
2.4两组肾功能指标比较 两组治疗前BUN、SCr水平比较差异无统计学意义(P>0.05)。液体复苏12 h后,两组BUN、SCr水平均较治疗前显著降低,且研究组BUN、SCr改善程度更为显著,差异均有统计学意义(P<0.05或P<0.01),见表4。

表4 不同液体复苏方式治疗的失血性休克两组治疗前后肾功能指标比较±s)
注:研究组为采用限制性液体复苏治疗的失血性休克患者组,对照组为采用常规液体复苏治疗的失血性休克患者组;BUN为尿素,SCr为血肌酐;与同组治疗前比较,aP<0.05,bP<0.01
2.5两组复苏液使用量比较 研究组复苏液使用量为(1456.8±118.3)ml少于对照组的(2923.4±235.4)ml,差异有统计学意义(t=2.387,P=0.024)。
2.6两组并发症比较 研究组存活患者液体复苏后24 h并发症发生率为12.82%明显低于对照组的33.33%,差异有统计学意义(χ2=4.494,P=0.034),见表5。
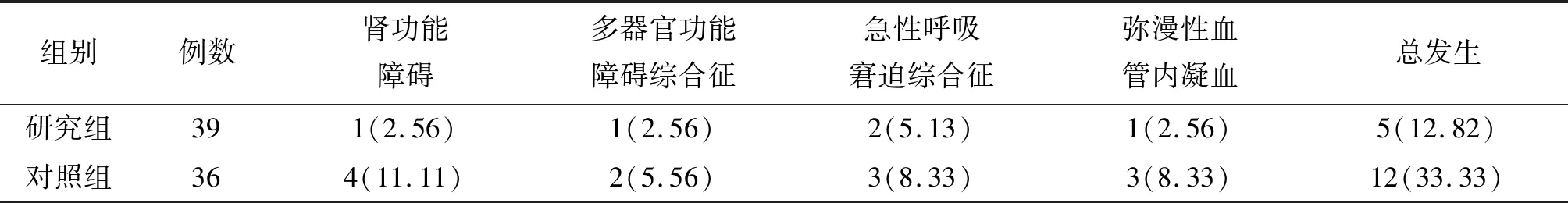
表5 不同液体复苏方式治疗的失血性休克两组存活患者液体复苏后24 h并发症发生情况[例(%)]
注:研究组为采用限制性液体复苏治疗的失血性休克患者组,对照组为采用常规液体复苏治疗的失血性休克患者组
3 讨论
失血性休克作为急诊科常见急危重症,伴随着较高的发病率、病死率,且该病致病因素多种多样,如外伤、食管静脉破裂及溃疡性岀血等,临床起病急、病情危重,救治难度较大,严重威胁着患者的生命健康[8-9]。因此,失血性休克救治方法的研究有着极其重要的临床意义。失血性休克患者手术治疗前,因急性缺血、缺氧等原因极易造成循环血量下降,引起全身器官、组织灌注不足,此时需及时开展液体复苏治疗,以改善全身器官、组织的血氧供应[10]。
既往对于失血性休克患者,我们常采用常规液体复苏治疗,有报道显示常规液体复苏有助于失血性休克患者循环血量的恢复,保证重要脏器、组织的供血、供氧,防止病情加重,改善患者预后[11]。但近年研究显示,常规液体复苏在为患者补充大量液体的同时,会引发血压升高,造成稀释性凝血障碍,反而不利于患者止血[12];此外,大量液体的补充还可能加重患者病情,严重者会导致循环、呼吸功能障碍,甚至引发多脏器功能障碍综合征,升高病死率[13]。因此临床亟需寻找更加安全、有效的液体复苏方式。基于此,限制性液体复苏应运而生,主要适用于出血尚未得到有效控制、生命体征不稳定的失血性休克患者,即以小容量液体补液,既能维持患者全身重要脏器的基本功能,又能减少对机体代偿机制的干扰,在维持组织器官有效灌注的同时,尽可能减少并发症的发生,以降低病死率,改善患者预后[14-15]。为进一步探究限制性液体复苏在失血性休克患者救治中的应用价值,本研究对比观察限制性液体复苏、常规液体复苏对患者血常规、凝血功能、肾功能指标及预后的影响。
有研究显示,限制性液体复苏补液量虽然明显减少,但是仍能保证机体重要脏器的供血、供氧,为机体各项生理代谢的正常进行及内环境的稳定提供支持[16]。限制性液体复苏强调早期少量补液,有利于失血性休克患者有效循环血量和微循环灌注的恢复,且通过对液体输注量及速度进行控制,使机体血压维持动态平衡,可保证患者心、肺、肝、肾等重要器官及组织灌注维持在较低水平[17]。本结果显示:研究组复苏液使用量少于对照组;液体复苏12 h后,两组PLT、Hb及Hct均较治疗前显著升高,且研究组PLT、Hb及Hct升高程度更为显著;液体复苏12 h后,两组PT、TT及APTT水平明显升高,且研究组PT、TT及APTT水平明显低于对照组;液体复苏12 h后,两组BUN、SCr水平均较治疗前显著降低,且研究组BUN、SCr改善程度更为显著。提示较常规液体复苏,限制性液体复苏复苏液使用量少,能更好地改善失血性休克患者有效循环血量,保护肾脏功能,维持凝血功能稳定。
因失血性休克患者病因相对明确,起病急骤,病情易恶化,导致患者病死率及并发症发生率较高。有研究显示,限制性液体复苏能够在一定程度上减少失血性休克患者治疗期间并发症的发生,降低患者病死率[18]。本研究结果显示:研究组存活患者液体复苏后24 h并发症发生率为12.82%明显低于对照组的33.33%,与上述研究结果相符。
总之,限制性液体复苏可减少失血性休克患者复苏液使用量,改善有效循环血量,保护肾脏功能,维持凝血功能稳定,降低并发症发生率。

