Narcotrend监测下麻醉深度对老年患者胃肠道肿瘤手术后认知功能障碍的影响
唐东彪, 田 冶
(1安徽医科大学附属安庆医院, 安徽 安庆 246000; 2解放军总医院第六医学中心, 北京 100048)
术后认知功能障碍(post-operative cognitive dysfunction, POCD)是老年患者术后常见的中枢神经系统并发症。POCD可发生于术后数天甚至数月,表现为记忆力、专注力、人格和信息处理能力的障碍,严重影响患者(尤其是老年患者)的生活质量[1]。尽管其机制不详,但研究者普遍认为患者的年龄、糖尿病、卒中病史、手术类型、麻醉方式和术中缺氧均是POCD的危险因素[2]。近期研究发现,监测术中麻醉深度,避免麻醉过深可能使POCD高危患者获益[3-4]。本研究通过使用镇静深度监测系统Narcotrend(NT)监测老年患者行胃肠道肿瘤手术中的麻醉深度,同时监测局部脑氧饱和度(regional cerebral oxygen saturation,rSO2)的变化,并检测血浆中分子标志物的表达变化,以明确术中麻醉深度与脑氧供需平衡的内在联系,为POCD的防治提供新的临床依据。
材 料 和 方 法
1 研究对象
择取2018年6月~2019年6月在安徽医科大学附属安庆医院行胃肠道肿瘤择期手术的患者90例。纳入标准如下:(1)年龄>60周岁;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级I或II级;(3)患者可以配合完成简易智力状况检测法(mini-mental state examination, MMSE)的量表评估,且术前1 d评分>24分。排除标准包括:(1)脑卒中后遗症、脑创伤和脑部手术史;(2)视听功能严重障碍;(3)精神心理疾病或长期服用苯二氮卓类药物;(4)酗酒或药物依赖;(5)拟术后转入重症监护病房;(6)患者或家属拒绝。所有患者均充分告知研究内容并获得知情同意,本研究已获得安徽医科大学附属安庆医院医学伦理委员会审查通过。
2 研究方法
2.1麻醉与监测 入室前避免使用镇静和镇痛药物。入室后常规监测心电图(electrocardiogram,ECG)、无创血压(non-invasive blood pressure,NIBP)和脉博血氧饱和度(pulse oxygen saturation,SpO2)。在NT(Narcotrend-Compact, 广州鑫驹科贸发展有限公司)初始界面输入患者信息,连接电极片,同时清洁前额皮肤后连接电极片,采用FORE-SIGHT近红外光谱仪(CAS Medical System)监测rSO2。在Narcotrend指数(Narcotrend index, NTI)出现稳定数值5 min后,记录下NTI和rSO2的基础值。麻醉诱导采用依托咪酯(0.3~0.4 mg/kg)、顺式阿曲库铵(0.2~0.3 mg/kg)和舒芬太尼(0.3~0.4 μg/kg),诱导完成后气管插管。术中监测鼻咽温度和呼气末二氧化碳分压(end-expiratory carbon dioxide partial pressure,PETCO2)。采用静吸复合麻醉(七氟醚浓度1%,丙泊酚4~8 mg·kg-1·h-1,瑞芬太尼0.15~0.25 μg·kg-1·min-1),术中Narcotrend监测目标值维持于20~46之间。
2.2观察指标 (1)一般资料:收集资料包括患者性别、年龄、体重指数(body mass index,BMI)、既往史(如高血压、糖尿病)、手术时间、失血/输血量、拔管时间、术后24 h 视觉模拟评分量表(visual analogue scale,VAS)和术中知晓的发生率。(2)NTI和rSO2:记录患者麻醉前(T0)、切皮前(T1)、术后1 h(T2)、术后2 h(T3)、手术结束时(T4)和拔管时(T5)等各时点的平均动脉压(mean arterial pressure,MAP)、SpO2、NTI和rSO2。分别记录每名患者20
3 统计学处理
统计分析采用SPSS 22.0软件。符合正态分布的计量资料采用均数±标准差(mean±SD)表示,组间比较采用独立样本的t检验,偏态分布资料采用Man-Whitney检验。计数资料采用百分比表示,组间比较采用2检验或Fisher确切概率法。采用Pearson相关系数对NTI<35与ΔrSO2>13%的时间进行相关性分析,以P<0.05为差异有统计学意义。
结 果
1 一般资料
本次研究初步共纳入患者90名,其中3例患者于术后转入重症监护室治疗,2例患者术后拒绝参加量表评估,剩余85名患者纳入最终的数据统计。术后24 h共有25名患者被诊断为POCD。POCD组与非POCD组患者一般资料比较,POCD组患者年龄明显高于非POCD组(P=0.013),其余指标未见统计学差异,见表1。
2 两组患者各时点NTI、rSO2和MAP的比较
与非POCD组相比,POCD组患者术后在T2和T3时NTI和rSO2明显降低(P<0.05),其余各时点未见明显变化。两组患者各时点的MAP均未见明显变化,见表2。
表1 POCD与非POCD患者一般资料的比较
Table 1.Comparisons of general informations between POCD and non-POCD groups (Mean±SD)
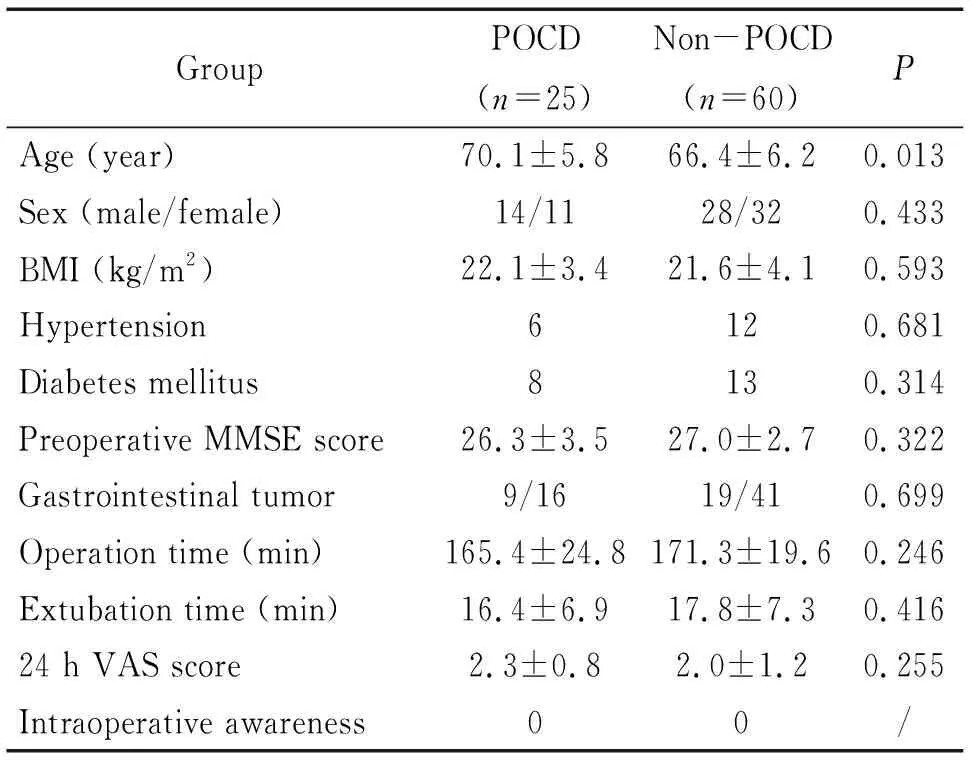
GroupPOCD (n=25)Non-POCD (n=60)PAge (year)70.1±5.866.4±6.20.013Sex (male/female)14/1128/320.433BMI (kg/m2)22.1±3.421.6±4.10.593Hypertension6120.681Diabetes mellitus8130.314Preoperative MMSE score26.3±3.527.0±2.70.322Gastrointestinal tumor9/1619/410.699Operation time (min)165.4±24.8171.3±19.60.246Extubation time (min)16.4±6.917.8±7.30.41624 h VAS score2.3±0.82.0±1.20.255Intraoperative awareness00/
3 POCD与术中深麻醉及脑缺血的关系
与非POCD组相比,POCD组患者术中NTI<35的持续时间明显延长(P<0.01),提示深麻醉可能与POCD的发生相关;POCD组ΔrSO2>13%和rSO2<55%的时间明显延长(P<0.05),提示脑局部缺血可能是导致POCD的潜在机制。Pearson相关性分析发现术中NTI<35的时间与ΔrSO2>13%的时间具有显著相关性(r=0.62,95%CI=0.35~0.89,P=0.004),见表3。
4 血浆中S100β和IL-6的表达变化与POCD的相关性
与术前基础水平相比,患者术后即刻与术后24 h血清中S100β与IL-6水平明显升高(P<0.05);与非POCD组相比,POCD组患者术后1 d血清中S100β水平明显升高(P<0.05);两组患者IL-6水平差异无统计学意义,见表4。

表2 POCD患者与非POCD患者各时点NTI、rSO2和MAP的比较
*P<0.05vsPOCD group
表3 POCD与非POCD患者深麻醉时间和脑缺血时间的比较
Table 3.Comparisons of durations of depth anesthesia and cerebral ischemia between POCD and non-POCD groups (min. Mean±SD)
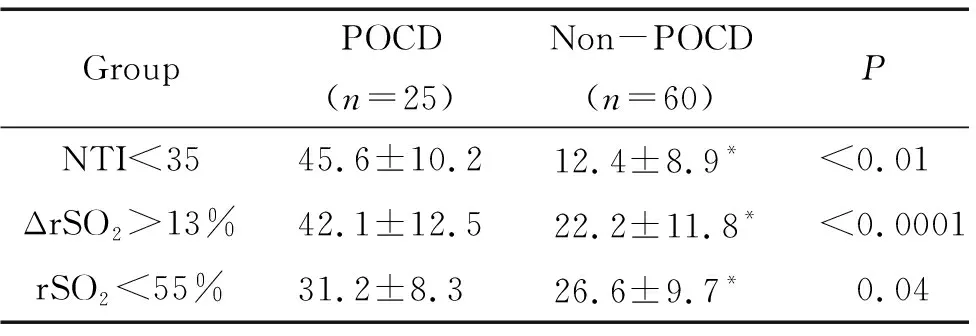
GroupPOCD(n=25)Non-POCD(n=60)PNTI<3545.6±10.212.4±8.9*<0.01ΔrSO2>13%42.1±12.522.2±11.8*<0.0001rSO2<55%31.2±8.326.6±9.7*0.04
*P<0.05vsPOCD group.
讨 论
POCD的易感因素包括老龄、教育程度、既往脑血管病史、合并神经退行性疾病、长时间麻醉和术后感染等[5-6]。本研究发现POCD患者的年龄明显高于非POCD组,高龄相关的神经系统退化加上手术麻醉等应激因素的打击,可能是神经细胞功能改变的潜在机制。
良好的术中管理可能提供有效的脑保护,监测麻醉深度和脑血流灌注可能使高危患者获益。Chan等[4]首次报道,脑电双频谱指数(bispectral index,BIS)监测下麻醉深度与术后POCD的发生相关,BIS值在48~57的浅麻醉组较深麻醉组相比,术后POCD的发生率明显降低。但随后的研究结果并不一致,对多项临床研究进行Meta分析发现[7-9],POCD与麻醉深度之间并无显著的相关性,其结果之间的差异可能是由于研究之间的异质性,如纳入标准、手术麻醉方式和结果指标评估方式等导致。本研究择取了行胃肠道肿瘤手术的老年患者,并严格执行纳入排除标准,以求患者一般资料的可比性。Narcotrend是麻醉深度监测的常规方法,具有实时性、快速反应和抗干扰能力强等诸多优点[10]。本研究发现,术中较深的麻醉(NTI<35)时间与POCD的发生密切相关,提示麻醉深度监测仍然是预防老年患者POCD的关注点。

表4 POCD与非POCD患者血浆中S100β和IL-6水平的变化
*P<0.05vsPOCD group;△P<0.05vspre-operation group.
麻醉深度可以一定程度上反映脑灌注的状态,深麻醉可能导致脑灌注不足从而影响神经细胞的代谢和功能。rSO2是反应脑组织局部血流状态和氧供需平衡的良好指标[11]。既往研究发现rSO2降低超过基础值的13%为脑缺血阈值,具有良好的灵敏度和特异度[12]。NTI降低的原因既可能是脑灌注不足,也可能是麻醉过深。当NTI与rSO2数值同时降低时提示可能存在脑缺氧,宜首先提升脑灌注压;如NTI降低而rSO2未见显著变化,则提示可能需减少镇静药物的使用。本研究发现,术中深麻醉时间与ΔrSO2>13%的时间具有一定的相关性,提示老年患者麻醉深度与脑灌注之间具有紧密的关联。尽管Narcorend维持于20~46被认为是“理想”的手术麻醉深度,但我们发现NTI<35时部分患者可能已经存在脑组织的灌注相对不足,因此老年患者的麻醉深度调控应当更加精准。
血浆S100β是神经系统损伤的常用指标,近来研究发现POCD患者S100β的表达水平显著升高,提示神经细胞的损伤是认知功能下降的潜在机制[13]。本研究发现POCD患者组在术后24 h时血浆S100β浓度高于非POCD组,但两组之间IL-6浓度并无显著差异。因此,POCD患者的神经细胞损伤可能是由于脑内局部的炎症而非全身系统性炎症反应所致。
综上所述,老年患者围术期麻醉深度监测值得重视,深麻醉时间和脑组织灌注下降与POCD的发生密切相关。在NTI联合rSO2多模式监护下,采用目标导向性管理,可能减少围术期神经系统的并发症,从而改善患者的预后。

