微视频联合情景模拟训练对脑卒中伴吞咽障碍病人居家安全进食的影响
尹志科
(首都医科大学附属北京天坛医院,北京100070)
吞咽障碍是脑卒中常见的并发症,发生率为51%~78%[1],不仅会明显增加误吸及吸入性肺炎的风险[2],也是营养不良的独立危险因素[3],是增加脑卒中复发率,导致脑卒中后不良结局的重要原因[4-5]。目前,脑卒中吞咽障碍尚无特效药物和治愈方法,甚至部分病人需通过留置鼻胃管进行肠内营养。给病人提供恰当的食物种类、性状、进食姿势和管路护理是保证病人饮食安全的关键[6]。吞咽障碍病人的照护需求不会随着出院而结束,大部分病人在返家后仍需要家人的照顾和帮助[7]。若病人及家属相关的护理知识及照护技能缺乏,病人的居家进食安全将无法得到保证,进而会影响到出院后的康复治疗效果。本研究在病人住院期间,联合应用标准化微视频和情景模拟训练对病人及家属进行健康教育,并分析其对病人居家安全进食的影响。现报告如下。
1 对象与方法
1.1 研究对象 选取2018年6月—2019年7月在北京天坛医院卒中单元住院治疗的急性脑卒中伴吞咽障碍的病人及主要照顾者156对为研究对象,按入院顺序进行编码,采用双色球法分为对照组和观察组。病人纳入标准:①符合2001年全国第五次脑血管病学术会议制定的脑卒中诊断标准,经头颅CT或MRI证实[8];②依据洼田饮水试验评定存在吞咽功能障碍;③病情稳定,胃肠功能正常,能够接受肠内营养;④具有至少1名在住院期间及出院后均直接承担主要照顾工作的家属;⑤出院后与家属同住;⑥知情同意,自愿参与研究。家属纳入标准:①意识清楚,认知功能正常,视听功能良好,能够理解和配合医务人员的指令;②知情同意,自愿参与研究。病人排除标准:①入院时已存在肺部感染,有精神疾病,合并严重胃肠、心、肝、肾功能障碍、肿瘤等严重疾病;②存在因其他疾病引起的吞咽障碍,如咽喉感染、甲状腺疾患等;③无固定家属承担照顾工作。本研究共纳入对照组和观察组病人各78例。两组病人在年龄、性别比例、吞咽评定分级、鼻饲及经口进食病人比例方面比较差异均无统计学意义(P>0.05);两组病人家属的年龄、性别比例、文化程度、与病人关系比较差异均无统计学意义(P>0.05)。见表1。
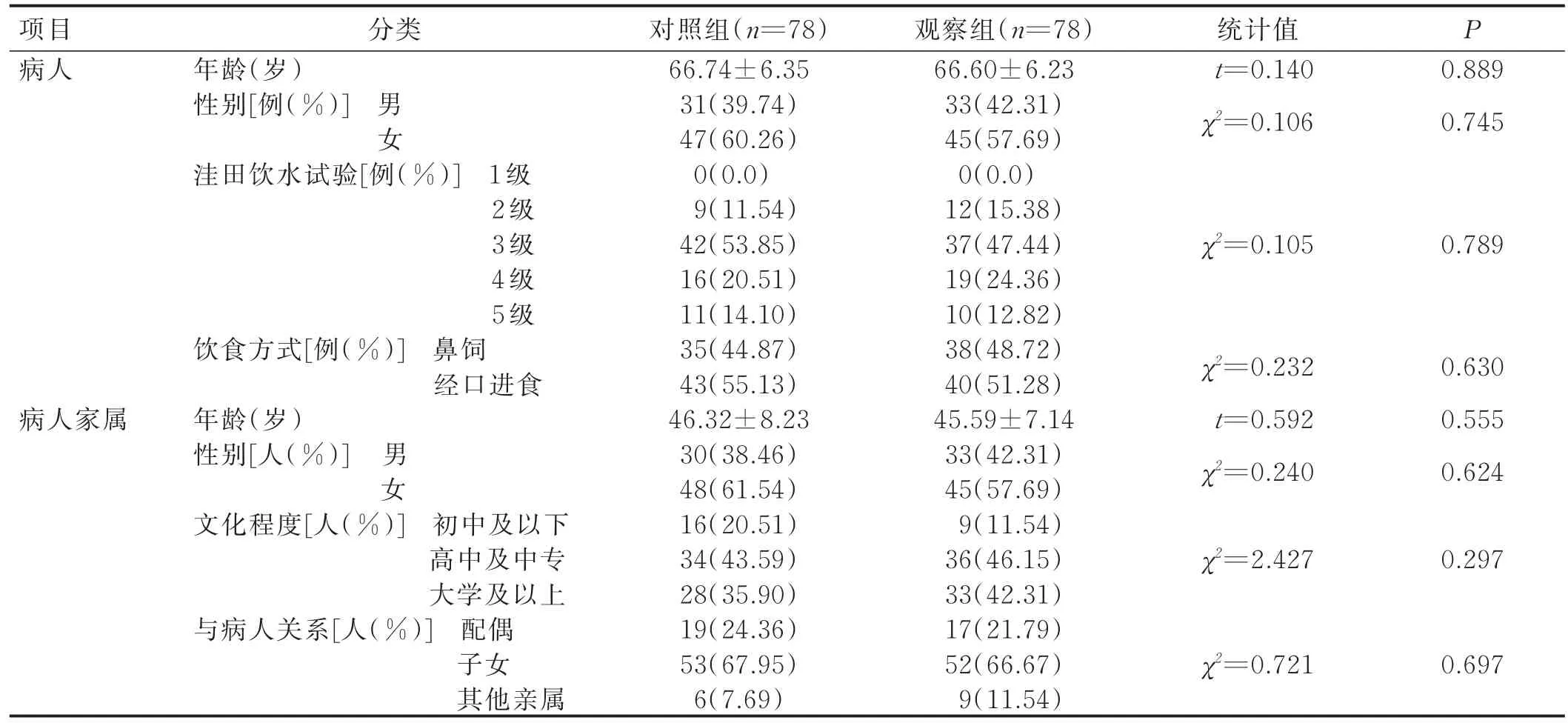
表1 两组研究对象一般情况比较
1.2 方法
1.2.1 干预措施 对照组采用常规的健康教育及护理,包括疾病知识、并发症预防、饮食指导、康复训练、安全教育等以及出院后电话随访。观察组病人及家属采用微视频联合情景模拟训练的健康教育,具体如下。
1.2.1.1 微视频的录制 研究小组通过文献回顾确定脑卒中伴吞咽障碍健康教育的具体内容,并完成标准化微视频拍摄及制作,主要包括对脑卒中吞咽障碍的发生概况、危害,居家护理重要性的概述,对肠内营养、经口安全进食和吞咽功能康复训练方法三部分内容的知识指导与技能演示。
1.2.1.2 微视频的发放 病人入院完成吞咽功能评估后,由责任护士将视频传送至病人及家属手机。要求家属收到视频后观看≥3次,以其认为能够基本听懂视频教学内容为宜,并记下不懂或有疑问的部分,于护士床边演示及指导后提问。
1.2.1.3 指导与演示 根据病人吞咽情况,护士至床边进行有针对性演示及指导。为了便于记忆,知识指导部分将鼻饲护理归纳为“七度四步法”。“七度”包括鼻饲液温度、浓度、角度、速度、舒适度、通畅度和清洁度;“四步”主要是总结鼻饲流程,包括确定位置、抬高床头、回抽胃液和缓慢输注。将经口安全进食归纳为“五定法”,包括定体位、定稀稠度、定一口量、定速度和定方法。吞咽功能训练包括“咦”“唔”“啊”“绕”“弹”“鼓”6个基本动作。技能演示部分除了对吞咽训练6个动作的演示外,还包括鼻饲液制作、进食/鼻饲体位安置、鼻饲液抽取及灌注方法、温开水冲管手法、管道堵塞的识别、尝试通管的方法、食物不同稀稠度选择、调制方法、一口进食量、喂食及吞咽技巧、误吸/窒息的应急处理方法及日常口腔清洁方法等。
1.2.1.4 情景模拟训练 吞咽评估完成后于次日10:00~11:00,提供体验用具,由责任护士一对一实施情景训练,家属亲自体验,护士手把手纠正错误。之后家属可选择预约时间,每周1次,直至完全掌握。病人参与情况则视病人病情而定。训练内容包括:①温度的测量;②鼻饲量的测量;③药物研磨、加水溶解;④胃管位置确定;⑤鼻饲液抽取方法、冲管方法、匀速推注、堵管排查;⑥枕头垫高至目测近似30°卧位;⑦不同稀稠度食物调制;⑧经口喂食及吞咽方法;⑨误吸/窒息的应急处理;⑩口腔清洁;⑪吞咽康复训练。其中①②③⑥⑦⑩⑪为无创训练,④⑤⑧⑨为有创训练。无创模拟训练由家属亲身体验;有创模拟训练则以模型代替。
1.2.2 评价指标与测量 ①病人家属饮食照料能力评估:采取自行设计的脑卒中吞咽障碍病人饮食照料能力评估表对病人家属吞咽障碍理论知识及照顾技能进行调查,其中理论知识包括吞咽障碍临床表现、食物准备、进食/鼻饲注意事项、康复知识、家庭紧急救护,共60分,照顾技能40分,满分100分。经专家评价后,内容效度为0.892。②居家饮食护理不良事件发生情况:研究者制定“居家饮食护理不良事件记录表”发放给两组病人及家属,并培训其识别、记录病人在研究期间进食相关不良事件,包括误吸、胃管堵塞、胃管脱出、腹泻腹胀的发生频率,进食种类等。其中误吸指发生刺激性呛咳、气急、发音异常、发绀和窒息中任意1项或多项[9]。③营养不良风险:应用微营养评价简表(MNA-SF)从吞咽消化、疾病应激、卧床与否、精神状态和体质指数进行营养评价,总分为14分,≥12分表示营养状况良好,8~11分表示潜在营养不良,≤7分表示营养不良[10]。在入组时及出院后3个月分别对两组病人进行评价。
1.2.3 统计学方法 采用SPSS 19.0对资料进行统计分析。符合正态分布的定量资料采用均数±标准差(±s)进行描述,两组间比较采用t检验;计数资料采用频数、百分比描述,用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 干预前后两组病人家属饮食照料能力比较 入组时基线评价,两组病人家属的吞咽障碍理论知识、照顾技能及饮食照料能力总评分比较差异无统计学意义(P>0.05)。病人出院3个月后,观察组病人家属饮食照料能力总评分及各维度评分均较入组时提高,差异有统计学意义(P<0.05);观察组病人家属的照顾技能与照料能力总评分显著高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 干预前后两组病人家属饮食照料能力评分比较(±s) 单位:分
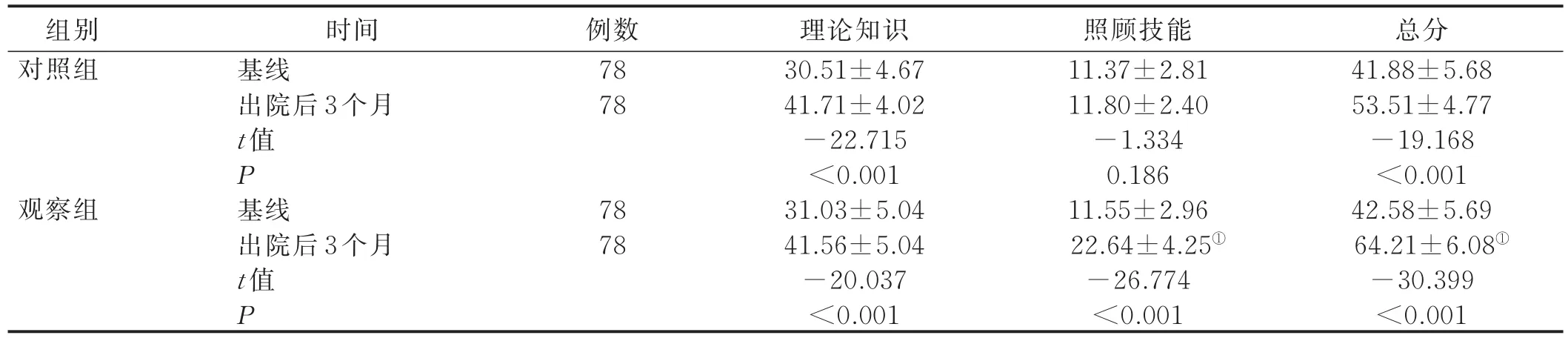
表2 干预前后两组病人家属饮食照料能力评分比较(±s) 单位:分
①与对照组出院后3个月比较,P<0.001。
组别对照组例数78 78观察组总分41.88±5.68 53.51±4.77-19.168<0.001 42.58±5.69 64.21±6.08①-30.399<0.001时间基线出院后3个月t值P基线出院后3个月t值P 78 78理论知识30.51±4.67 41.71±4.02-22.715<0.001 31.03±5.04 41.56±5.04-20.037<0.001照顾技能11.37±2.81 11.80±2.40-1.334 0.186 11.55±2.96 22.64±4.25①-26.774<0.001
2.2 干预后两组病人居家饮食护理不良事件发生情况 出院3个月内,观察组病人进食时至少发生1次呛咳、气急、发音异常、发绀的比例分别为38.46%、16.67%、14.10%和3.85%,与对照组相比有所降低,但差异无统计学意义(P>0.05)。观察组34例(43.59%)病人居家进食时出现至少1次误吸相关事件,与对照组出现49例(62.82%)病人误吸相比,显著降低,差异有统计学意义(P=0.016),见表3。观察组胃管堵塞发生率低于对照组,差异有统计学意义(P=0.018),见表 4。

表3 干预后两组病人居家误吸事件发生情况 单位:例(%)

表4 干预后两组病人中鼻饲相关不良事件发生情况 单位:例(%)
2.3 干预前后两组病人营养不良风险比较 干预前,观察组与对照组营养状态良好、潜在营养不良和营养不良的比例比较差异无统计学意义(P>0.05);出院3个月后,观察组营养状态良好比例升高,潜在营养不良和营养不良的比例降低,见表5。
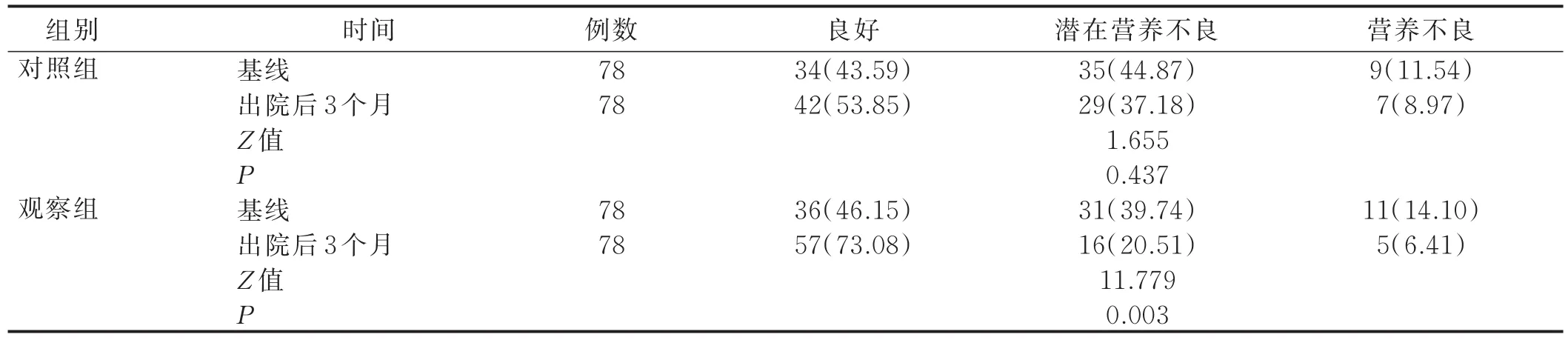
表5 干预前后两组病人营养不良风险比较(n=78) 单位:例(%)
3 讨论
3.1 微视频联合情景模拟训练在脑卒中伴吞咽障碍健康教育中的重要作用 健康教育是现代护理工作的重要组成部分。微视频因具有时间短、形式灵活、可通过多种视频终端播放的特点,已广泛应用于护理专业,尤其是技能操作方面,既满足教学需求,又方便课后自行学习[11-12]。情景模拟训练是指通过实物演示、角色扮演等手段创设情境,在特设的环境中进行各种技术及处理事情的一种方法[13],近年来,被引入多种慢性疾病的健康教育中[14-15]。本研究采用微视频联合情境训练的方法,采用通俗易懂的语言,简单易学的动作,归纳易于记忆的口诀串联重点内容,并将以往仅停留在视觉、听觉上的健康教育转变为情境式亲身体验,增强了病人及家属的感性认识,增加了护患双方共同护理的重视程度,病人家属的照顾能力显著提高,尤其是在照顾技能方面。另外,本研究中微视频发放给病人及家属,可随时随地学习,同时情景模拟训练主要在病人住院期间进行,易于组织和管理,节约人力资源,在目前医护人力资源紧张的形势下,可适当推广应用。
3.2 微视频联合情景模拟训练有助于保障病人的进食安全 吞咽障碍是脑卒中病人常见的临床症状及主要后遗症,治疗、护理不当将会出现误吸,如救治不及时不仅可导致吸入性肺炎,甚至导致窒息死亡[16]。脑卒中病人的吞咽障碍症状不会随着疾病急性期的结束而马上消失,病人常在出院后长期伴有吞咽障碍,且不同程度吞咽障碍的病人对进食方式、食物性状、黏稠度接受程度等要求各不相同,高质量的饮食护理是保障病人预后的关键所在。病人家属必须熟悉掌握相关的知识、技能。以往有研究指出,针对照顾者的间接性健康教育可改善病人的营养状况,保证病人安全,促进吞咽康复[17-18],与本研究结果相一致。观察组病人发生误吸和胃管堵塞的比例明显低于对照组,这与微视频联合情景模拟训练后,观察组病人家属吞咽障碍理论知识、照顾技能水平提高有关。相比之下,对照组病人家属理论知识有所增长,但照顾技能提高不明显。因此,在临床护理工作中,应重点关注病人及家属照顾技能的训练,弥补短板,提高整体照护能力,为病人提供细致、全面的摄食护理,保证居家照护安全。
3.3 微视频联合情景模拟训练有利于改善病人的营养状态 营养不良是脑卒中伴吞咽障碍病人的常见并发症,约61.3%的病人会发生营养不良或营养不良的风险,且发生率随着病程的延长而增加[19]。影响脑卒中伴吞咽障碍病人出现营养不良的因素多种多样,除上肢肌力下降、活动能力的下降外,还与食欲下降、食物选择的改变和食物摄入障碍有很大联系[19-21]。本研究观察组病人出院3个月后营养状态较干预前好转,营养良好比例升高,潜在营养不良和营养不良的比例降低,可能与疾病自然转归有关,但观察组的好转程度明显优于对照组,这与在病人及家属中联合微视频和情景模拟训练开展进食管理方面的健康教育密不可分。为了保证病人获得足够的营养支持,医务人员除了及时对病人的进食、营养、康复需求进行评估外,应关注病人的进食状态,丰富食物种类的选择,提高进食愉悦性,增强病人食欲。
4 小结
在住院期间联合微视频与情景模拟训练进行健康教育,可改变可控因素,提高脑卒中伴吞咽障碍病人及家属对鼻饲饮食及经口进食的居家护理能力,可有效降低脑卒中伴吞咽障碍病人延续护理期间不良事件、误吸的发生率,改善病人营养状况,保障病人安全。

