1 313例局部晚期宫颈癌患者的长期生存报告:以医院为基础的真实世界研究
沈 洁,莫 淼,袁 晶,周昌明,王泽洲,张志红,温 灏,吴小华,郑 莹
1.复旦大学附属肿瘤医院肿瘤预防部,复旦大学上海医学院肿瘤学系,上海 200032;2.复旦大学附属肿瘤医院妇科,复旦大学上海医学院肿瘤学系,上海 200032
宫颈癌是全球女性常见的恶性肿瘤之一,发病率位居女性恶性肿瘤的第4位。世界卫生组织(World Health Organization,WHO)下属国际癌症研究中心(International Agency for Research on Cancer,IARC)发布的2018年全球癌症报告数据[1]显示,全球每年新发宫颈癌57万例,每年因宫颈癌死亡的病例达31万例,宫颈癌严重威胁着女性健康。中国是全球宫颈癌高发国家之一,宫颈癌发病率位居全球第二位。中国国家癌症中心2019年最新发布的全国501个肿瘤登记处报告的中国恶性肿瘤发病和死亡数据[2]显示,2015年中国有11万宫颈癌新发病例,位居中国女性癌症发病第6位,且有3.4万女性死于宫颈癌,位于女性癌症死亡的第8位,发病和死亡均呈不断上升的趋势[3]。
随着宫颈癌筛查的普及、人乳头状瘤病毒(human papilloma virus,HPV)疫苗接种率的不断提高,许多国家尤其是发达国家的宫颈癌发病率和死亡率逐步下降,而发展中国家由于医疗资源缺乏,宫颈癌仍持续高发。每年全球84%的宫颈癌新发病例(约445 000人,占女性癌症患者的12%)来自发展中国家,宫颈癌是仅次于乳腺癌的第二常见恶性肿瘤;更令人关注的是,发展中国家和地区的患者在就诊时多已至局部晚期(IB2期以及更晚)[4-5]。早期宫颈癌的手术治疗与单纯根治性放疗效果相近,均能取得良好的疗效。但根据最近国际妇产科联合会(International Federation of Gynecology and Obstetrics,FIGO)的年度报告[6],IB2期及ⅡA期患者相较更早期别的宫颈癌患者会出现更多的局部复发和远处转移,并且无论采取何种主要治疗手段其生存预后均较差,局部晚期宫颈癌(locally advanced cervical cancer,LACC)备受关注。虽然许多国家宫颈癌的发病率和死亡率都明显下降[7],但宫颈癌的生存数据却没有明显改善。美国癌症学会(American Cancer Society,ACS)最新公布的美国1975—2014年癌症生存报告数据显示,40多年来美国乳腺癌和结直肠癌的生存率均显著上升,但宫颈癌的生存情况并不乐观[8]。
目前国内缺乏大样本的生存数据,尤其是局部晚期患者,长期生存资料有限,以医院为基础的肿瘤登记资料,作为一种真实世界数据,可有效地评估治疗效果、协助科研、预测患者预后[9]。本文利用复旦大学附属肿瘤医院建立的恶性肿瘤患者生存数据库,总结了2006—2013年于复旦大学附属肿瘤医院就诊的1 313例LACC患者的资料,按年龄、治疗时间、临床分期等描述患者的生存情况,期望能将真实世界数据转化为真实世界证据,了解疾病负担,为宫颈癌的预防、筛查、治疗及临床决策提供数据支撑。
1 资料和方法
1.1 研究对象
研究对象为2006—2013年在复旦大学附属肿瘤医院确诊为恶性宫颈癌并接受首次治疗的患者,研究对象纳入标准:
⑴ 宫颈癌ICD-10编码:C53的住院患者。
⑵ 行宫颈癌根治术。
⑶ 2009年FIGO分期将LACC分为狭义和广义[10],狭义的LACC是指局部肿瘤>4 cm的宫颈癌,一般指IB2、ⅡA2期宫颈癌;而广义LACC包括IB2~ⅣA期的宫颈癌。本次研究纳入的局部晚期病例临床分期为IB2期、ⅡA2期。
⑷ 有过至少1次随访记录。
2006—2013年在复旦大学附属肿瘤医院确诊为恶性宫颈癌并接受根治术治疗的患者共6 438例,其中符合LACC标准的共计1 318例,其中1 313例有过至少1次随访记录,纳入本次研究。
1.2 随访计划
患者出院后即纳入随访系统进行系统的跟踪随访,对出院后1年的患者进行首次生存随访,5年内随访周期为每年1次,5年后随访周期为每2年1次,直至死亡终止随访。
1.3 随访资料收集
纳入随访系统的患者,随访资料通过以下3种方式收集:病史查阅、电话随访和死因数据链接。病史查阅是从患者出院1年后开始,按随访计划规定的周期,通过查阅门诊及住院病历信息了解患者是否有局部复发、远处转移、第二原发恶性肿瘤等事件,末次就诊时间记为末次随访时间;电话随访是当在随访计划规定周期内患者没有任何来院复诊记录时,由专职随访人员根据病历记录的联系方式联系患者或家属,通过电话问询了解其生存情况;死因数据链接是指通过与相关省级疾病预防控制中心肿瘤登记系统或死因登记系统进行数据链接和匹配,以获得患者死亡结局资料,包括死亡日期和原因。
完全随访:指随访期间所有的随访间隔和随访资料记录符合随访计划,具体包括:①随访到死亡;②随访满10年仍存活;③随访时长为5~10年,且近2年内有过随访记录;④随访时间不满5年,且在近1年内有过随访记录。
1.4 研究方法
本研究纳入分析的变量包含以下内容:①患者基本信息,例如性别、年龄、首次治疗时间;②随访信息,包括是否发生复发/转移、复发/转移时间、转移部位,是否发生第二原发恶性肿瘤及相应时间,是否死亡、死亡时间和原因,以及末次随访时间。随访信息收集截至2019年11月30日。
为比较不同年龄段患者的状况,将年龄作为分类变量分成5组:<35岁、35~44岁、45~54岁、55~64岁、≥65岁;为了解2006—2013年这8年中不同时期诊断患者生存率的趋势,将诊治时期以2010年为界分成2组:2006—2009年、2010—2013年。
1.5 统计学处理
统计指标采用观察生存率,包括总生存率(overall survival,OS)和无病生存率(diseasefree survival,DFS)。OS的生存分析中,全死因死亡作为终点事件,总生存期定义为从患者在本院首次治疗时间(入院日期)至终点事件(全死因死亡)的时间;DFS的生存分析中,宫颈癌局部复发、远处转移、第二原发癌及死亡(全死因死亡)均为终点事件,无病生存期定义为从患者在本院首次治疗的时间至发生任一终点事件的时间。
截至2019年11月30日尚未发生以上任一终点事件及未知终点事件的患者,在末次随访时间点按删失处理。
采用寿命表法估计1、3、5和10年观察生存率点估计及95% CI,再以临床分期、年龄组、首次治疗时间分层估计1、3、5和10年生存率及95% CI。
2 结果
2.1 随访数据质量
截至2019年11月30日,随访期间共收集到发生死亡267例,占20.3%。其中820例患者末次随访时间符合完全随访要求,完全随访比例达到62.5%。
2.2 LACC病例的一般资料
纳入研究的LACC患者共1 313例,平均年龄45岁(20~78岁)。绝大多数患者为55岁以下(占比86.52%),其中11.20%为35岁以下年轻患者,36.02%为35~45岁青年患者,39.30%为45~54岁中年患者;从临床分期来看,IB2期占37.78%,ⅡA2占62.22%;各年份诊治患者逐年升高(表1)。
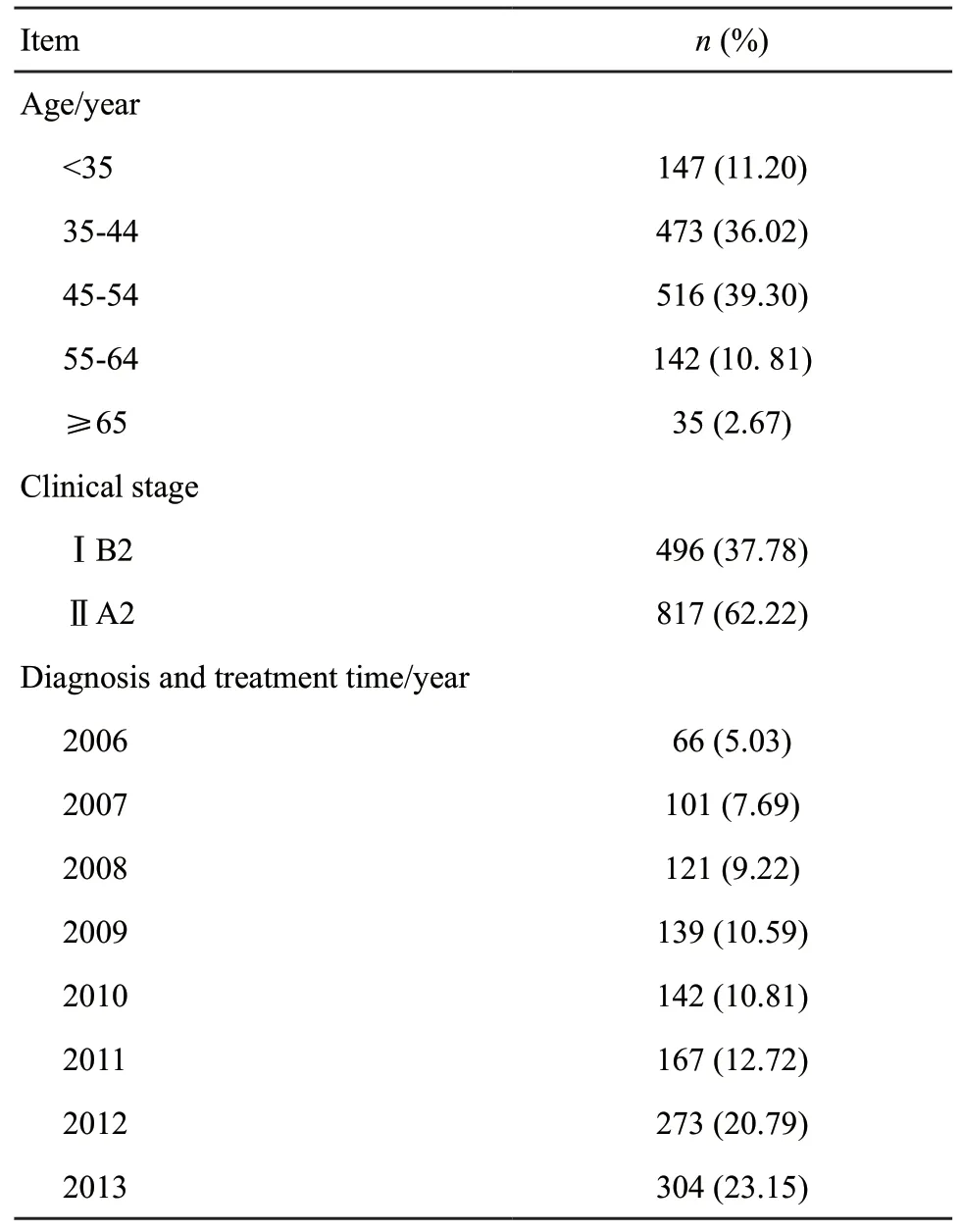
表1 LACC病例的基本信息Tab.1 Basic information on LACC cases
2.3 LACC患者OS
本研究中1 313例LACC患者,中位随访时间为71.1个月,5年OS为77.6%(95% CI:75.1%~80.1%),10年OS为72.5%(95% CI:69.2%~75.7%,表2)。
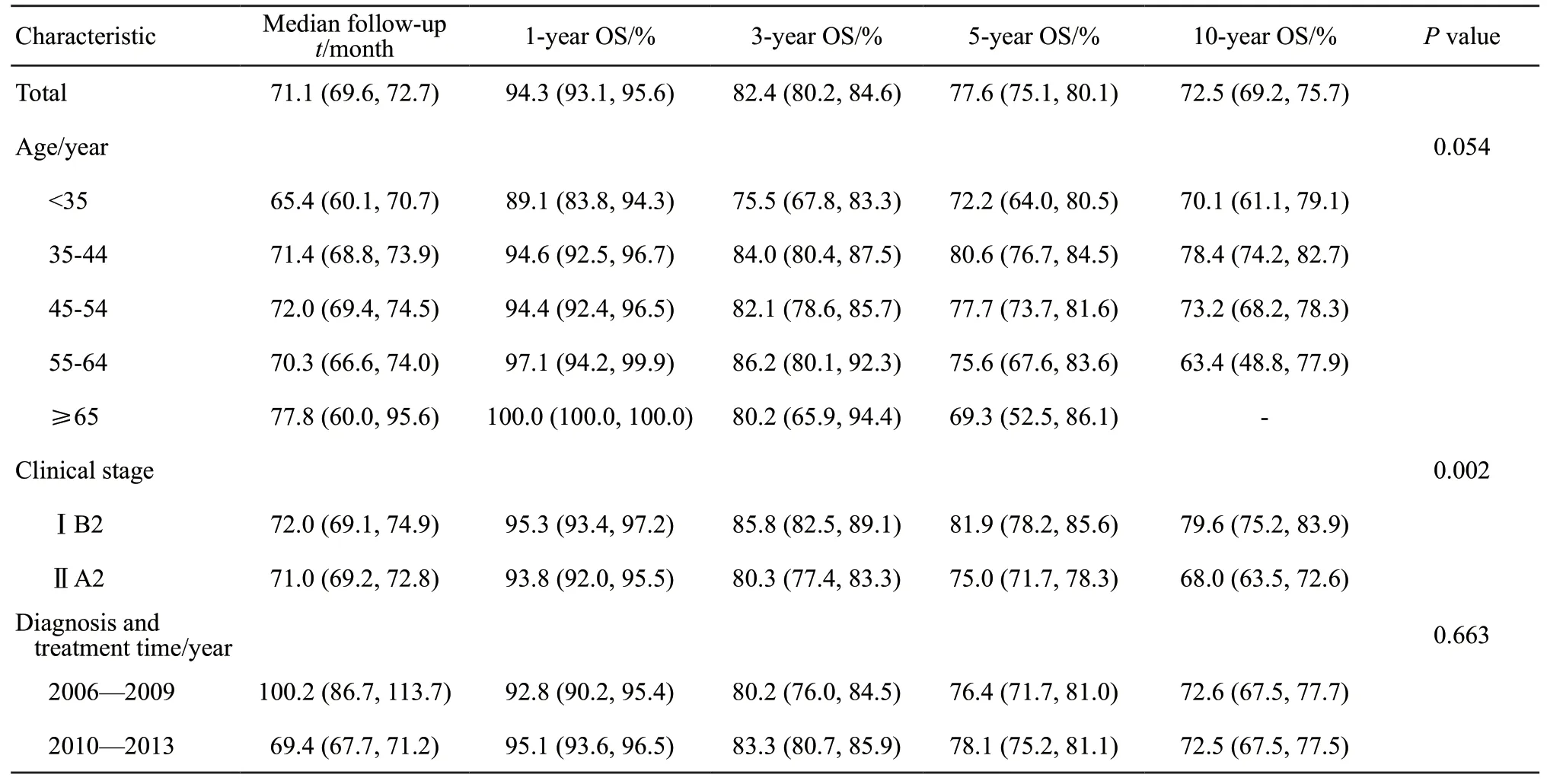
表2 1 313例LACC患者的OSTab.2 OS of 1 313 LACC patients
35~44岁年龄组呈现最高的OS,5年OS为80.6%(95% CI:76.7%~84.5%),10年OS为78.4%(95% CI:74.2%~82.7%);45~54岁年龄组次之,5、10年OS分别为77.7%(95%CI:73.7%~81.6%)、73.2%(95% CI:68.2%~78.3%);35岁以下年轻患者的5年OS较低,5年OS为72.2%(95% CI:64.0%~80.5%);55岁以上老年患者10年OS最低,10年OS为63.4%(95% CI:48.8%~77.9%),但各年龄组间差异无统计学意义(P=0.054)。
从临床分期来看,LACC患者IB2分期的OS高于ⅡA2期(P=0.002),IB2期的5、10年OS分别为81.9%(95% CI:78.2%~85.6%)和79.6%(95% CI:75.2%~83.9%);ⅡA2期5、10年OS分别为75.0%(95% CI:71.7%~78.3%)和68.0%(95% CI:63.5%~72.6%)。
2006—2009年1、3、5、10年OS分别为92.8%(95% CI:90.2%~95.4%)、80.2%(95% CI:76.0%~84.5%)、76.4%(95% CI:71.7%~81.0%)和72.6%(95%CI:67.5%~77.7%),2010—2013年为95.1%(95% CI:93.6%~96.5%)、83.3%(95% CI:80.7%~85.9%)、78.1%(95%CI:75.2%~81.1%)和72.5%(95% CI:67.5%~77.5%),1、3、5、10年OS在两个时间段之间的差异均无统计学意义(P=0.663)。2006—2013年5年OS为74.0%~85.0%,10年OS为70.0%~80.0%(图1)。观察时间段内,OS的年度变化百分比(annual percent change,APC)为-0.11%(95% CI:-1.81%~1.61%,P=0.88),差异无统计学意义;按分期进行分层后,IB2期OS的APC为-0.18%(95% CI:-3.27%~3.01%,P=0.89),ⅡA2期APC为0.37%(95% CI:-2.36%~3.17%,P=0.75),其间差异均无统计学意义。
2.4 LACC患者的DFS
1 313例LACC患者的1、3、5、10年DFS分别为90.0%(95% CI:88.0%~92.0%)、78.0%(95% CI:76.0%~80.0%)、74.0%(95% CI:72.0%~76.0%)和71.0%(95% CI:67.1%~74.9%),患者5年内出现复发转移以及死亡的概率为26.0%,5年内没有出现复发转移及死亡的患者,10年内仍然不发生复发转移等终点事件的概率为96.0%。

图1 1 313例LACC患者的OS曲线图Fig.1 OS curve of 1 313 LACC patients
LACC患者的DFS在各年龄组间差异显著(P=0.038),35~44岁呈现最高的5年DFS,5、10年DFS分别为76.3%(95%CI:72.1%~80.4%)、75.2%(95% CI:70.9%~79.5%);45~54岁年龄组DFS次之,5、10年DFS为75.3%(95% CI:71.2%~79.3%)、71.2%(95% CI:66.1%~76.3%);35岁以下年轻患者的DFS较低,5年DFS为67.2%(95% CI:58.8%~75.6%,表3)。
IB2的DFS高于ⅡA2(P=0.004),IB2期的5年DFS为78.5%(95% CI:74.6%~82.5%),ⅡA2期为71.0%(95% CI:67.6%~74.4%);IB2期的10年DFS为76.5%(95% CI:72.0%~81.0%),ⅡA2期为66.9%(95% CI:62.8%~71.0%)。
2006—2009年诊治的患者1、3、5、10年DFS分别为89.2%(95% CI:86.1%~92.3%)、75.7%(95% CI:71.2%~80.2%)、72.2%(95% CI:67.4%~77.0%)、69.2%(95% CI:64.1%~74.3%);2010—2013年诊治的患者1、3、5、10年DFS分别为90.7%(95% CI:88.8%~92.7%)、79.3%(95% CI:76.5%~82.1%)、74.6%(95%CI:71.5%~77.7%)、70.9%(95% CI:66.0%~75.9%),2010—2013年的DFS比2006—2009年稍高,但差异无统计学意义(P>0.05)。
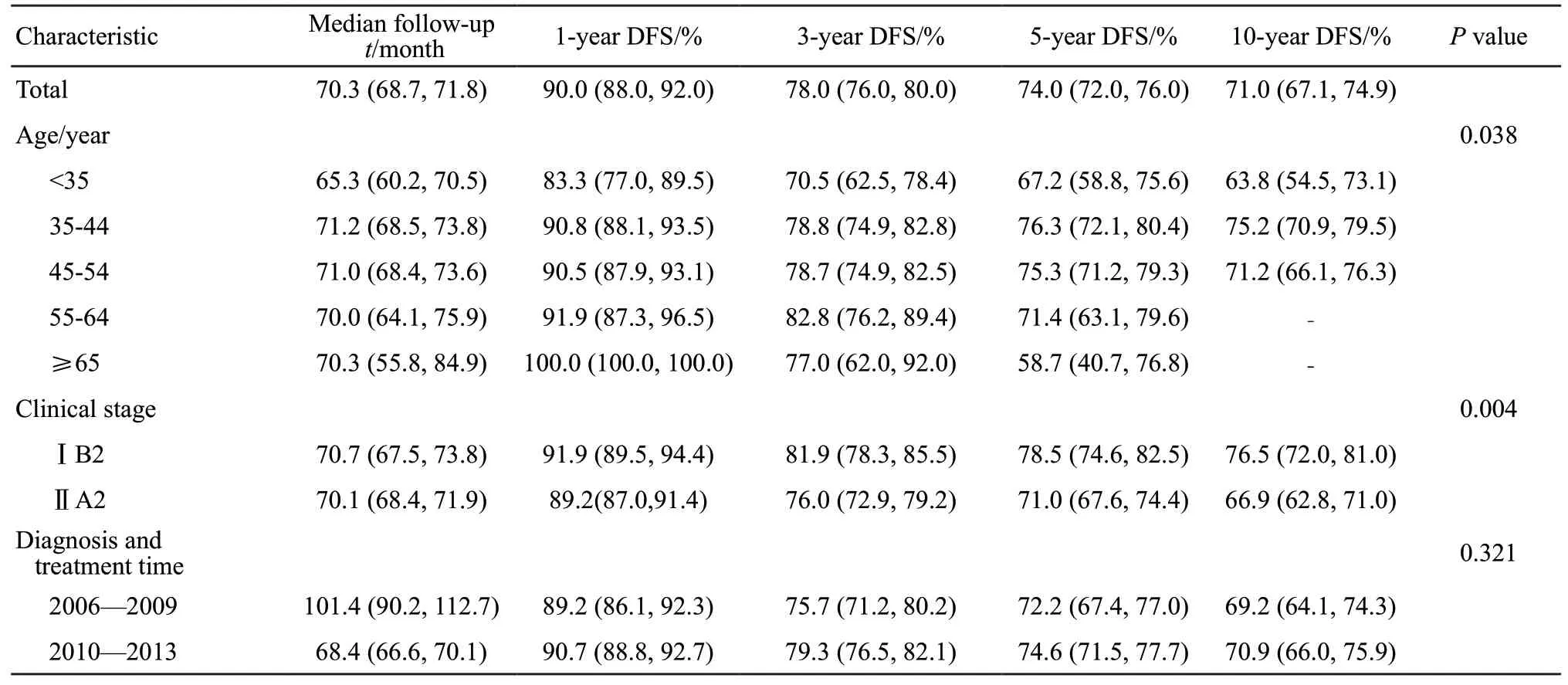
表3 1 313例LACC患者的DFSTab.3 DFS of 1 313 LACC patients
3 讨 论
本研究总结了复旦大学附属肿瘤科医院2006—2013年诊治的1 313例LACC患者的长期生存数据。研究结果发现,LACC患者中几乎一半为45岁以下的年轻患者,近10年来LACC的总体生存呈现稳定状态,LACC的复发、转移和死亡事件主要发生在治疗后5年内。DFS在各个年龄组间差异显著,35~44岁观察到最高的DFS;LACC患者中IB2分期的OS和DFS均显著高于ⅡA2期。
本研究报告的LACC患者的长期生存数据,是目前国内仅有的大规模以医院为基础的肿瘤登记数据的长期随访结果。本文首次报告了中国LACC患者的5、10年OS及根治术后的5、10年DFS,首次以真实世界的随访数据反映了LACC患者的长期生存情况,填补了国内空白,在一定程度上可反映中国经济发达地区的宫颈癌诊疗水平。
宫颈癌作为全球常见的女性生殖系统肿瘤之一,以人群为基础的肿瘤登记资料显示,在全球范围内宫颈癌的生存预后一直都没有观察到显著改善,世界癌症生存项目CONCORD研究[11]发表的2000—2014年诊断的来自全球66个国家295个登记点共66万例宫颈癌患者的生存监测报告数据表明,2000—2014年15年期间,全球宫颈癌的5年生存率为50%~70%,且各国间存在较大差距,中国宫颈癌生存率5年标化净生存率为67.6%。来自ACS最新公布的以人群为基础的统计结果显示,美国宫颈癌5年OS为66%,局部宫颈癌的5年OS为56%[12]。对于局部肿瘤>4 cm的LACC,较早期宫颈癌的生存预后更差,研究显示,5年生存率仅有60%~75%[13-14],复旦大学附属肿瘤医院2008—2017年诊治的15 000例宫颈癌患者的5年OS为83.0%[15],6 400例早期宫颈癌手术患者的5年OS为87.3%,其中IA1期、IA2期、IB1期、IB2期、ⅡA1期和ⅡA2期的5年观察OS分别为99.8%、98.5%、92.7%、81.9%、82.6%和75.0%,局部晚期(IB2期和ⅡA2期)显示出与早期之间明显的生存差异。一项来自12个国家731例LACC的多中心前瞻性队列研究表明,肿瘤直径≥5 cm的LACC患者5年OS更差[16]。本报告结果也提示中国LACC的生存在近10年中未有显著提高,预后有待进一步改善。
两种LACC期别中,IB2分期的DFS和OS均显著高于ⅡA2期。LACC的生存预后和临床期别密切相关,期别越高,预后越差。印度的一项针对LACC的回顾性分析显示,Ⅱ、Ⅲ期患者5年DFS分别为62%、45%[17];多中心前瞻性队列研究也发现,LACC 5年OS随期别的升高显著下降(IB期为83%,ⅡB期为70%,ⅢB期为42%)[16]。
LACC患者中年轻女性居多,本研究中45岁以下的年轻女性占了近一半(47.22%),一项针对中国部分地区34家三甲医院2004—2016年4 420例LACC患者的现状调查也发现,近40%为45岁以下的年轻患者[18]。本研究也发现,35~44岁年龄组观察到最高的总生存率,5年DFS超过75.0%、5年OS超过80.0%。年轻女性现患数量增多,存活时间更长,如何提高年轻患者的生存质量,尤其是宫颈癌根治术后年轻女性面临的不育、卵巢切除后带来的潮热、盗汗等更年期综合征,以及性生活问题等[19],都是宫颈癌防治面临的重大挑战。在临床上“治愈”患者的同时,降低癌症复发风险的健康行为与现患者尤其相关。大量的研究[20-25]表明,治疗后的体育运动与无复发率和OS的增加有关,而超重和肥胖与许多癌症复发风险的增加和生存率的降低有关;治疗后继续吸烟也会增加复发和与吸烟相关的第2种癌症的风险。因此,除了改善癌症的预后,健康的行为也可能有利于幸存者的功能和生活质量。
本文有一定的局限性。首先,以医院为基础的登记资料存在选择性偏移,对于观察生存率的估计存在高估可能,无法与以人群为基础登记资料的生存率进行直接比较;其次,本次统计中位随访时间为71个月,因此5年的观察生存估计较为可靠,但用于估计10年生存率尚不够稳健;对于死亡原因信息,在随访中缺失过多,因此本报告中终点事件仅统计全死因死亡,尚无法给出以肿瘤特异性死亡为终点事件的生存率。

