超声监测膈肌增厚率评价机械通气患者拔管结局
龙 玲,赵浩天,任 珊,何 聪,赵鹤龄*
(1.河北省人民医院重症医学科,2.超声科,河北 石家庄 050051)
机械通气(mechanical ventilation, MV)是常用于危重症患者的生命支持手段,原发疾病得到临床控制或缓解后,气体交换功能正常、神经肌肉状态良好及血流动力学稳定,大多数患者均可成功撤除呼吸机,但约20%患者面临着拔管失败或需要再次插管等问题[1]。长时间MV产生一系列严重并发症,如拔管失败可能增加呼吸机相关性肺炎、呼吸机获得性膈肌功能萎缩等风险,同时也增加ICU住院时间及住院患者死亡率[2-3],为避免膈肌功能障碍(diaphragmatic dysfunction, DD)及感染,应该尽早拔管[4]。
膈肌是人体自主呼吸肌群的重要组织部分,膈肌移动1~2 cm即可提供静息状态下肺通气的75%左右,用力呼吸时膈肌移动度可达7~11 cm[5]。MV可降低膈肌张力,引起膈肌功能障碍。目前评估膈肌功能的金标准是测量侵入性跨膈压。近年研究[6]表明,超声测量膈肌增厚率(diaphragm thickening fraction, DTF),即吸气时膈肌收缩增厚的幅度,对存在潜在拔管失败风险患者具有较准确的预测能力,但目前相关数据较少。本研究在SBT 30 min时测量DTF,并以之替代传统RSBI中象征全部呼吸肌肉做功的Vt,获得新指标——膈肌增厚浅快呼吸指数(DTF-RSBI),DTF-RSBI=RR/DTF,以避免辅助呼吸肌肉(如腹肌、肋间外肌等)代偿做功维持呼吸而掩盖膈肌萎缩等状况,并探讨该指标对预测拔管结局的价值。
1 资料与方法
1.1 临床资料 回顾性分析2016年12月—2017年12月54例入住河北省人民医院ICU、接受MV且准备拔管患者,男34例,女20例,年龄28~92岁,平均(68.9±18.7)岁。纳入标准:①年龄>18岁;②接受MV>48 h;③符合拔管标准时行SBT筛查试验。排除标准:①存在先天因素,如胸壁畸形导致呼吸力学异常等;②膈肌麻痹;③存在呼吸中枢抑制因素。
1.2 研究方法
1.2.1 SBT MV 患者满足以下情况时可尝试拔管:①氧合状况稳定;②呼吸机呼气末正压(positive end expiratory pressure, PEEP)<5 cmH2O;③能自主咳嗽;④已停用镇静药和血管活性药。于停止MV后自主吸氧至少30 min以上进行SBT,有以下1条者终止:大汗、烦躁、嗜睡;外周氧饱和度下降幅度>5%;呼吸频率>35次/分;收缩压升高>20%;心率>140次/分或增幅>20%。
1.2.2 分组 根据拔管结局将患者分为成功组和失败组,以断开呼吸机支持后维持自主呼吸超过48 h以上为拔管成功,以脱机48 h内重新使用MV或死亡为拔管失败。
1.2.3 DTF测量方法 SBT 30 min时,使患者处于床头抬高30°仰卧位,使用Philips CX50超声仪,将高频线阵探头(频率≥10 MHz)置于右侧腋中线与第8~10肋之间区域,以肝脏作为声窗,获取2条平行高回声,靠近探头侧为壁层胸膜,远离探头侧为腹膜(图1)。位于2条线之间的低回声结构即为膈肌,正常状态下吸气时膈肌向探头方向移动。使曲样线垂直于2条平行线,以M超测量记录一个呼吸周期内膈肌最大和最小厚度。DTF为吸气末和呼气末之间膈肌厚度的百分比变化,即(吸气末膈肌厚度-呼气末膈肌厚度)/呼气末膈肌厚度×100%;测量3次后取平均值,计算DTF-RSBI。
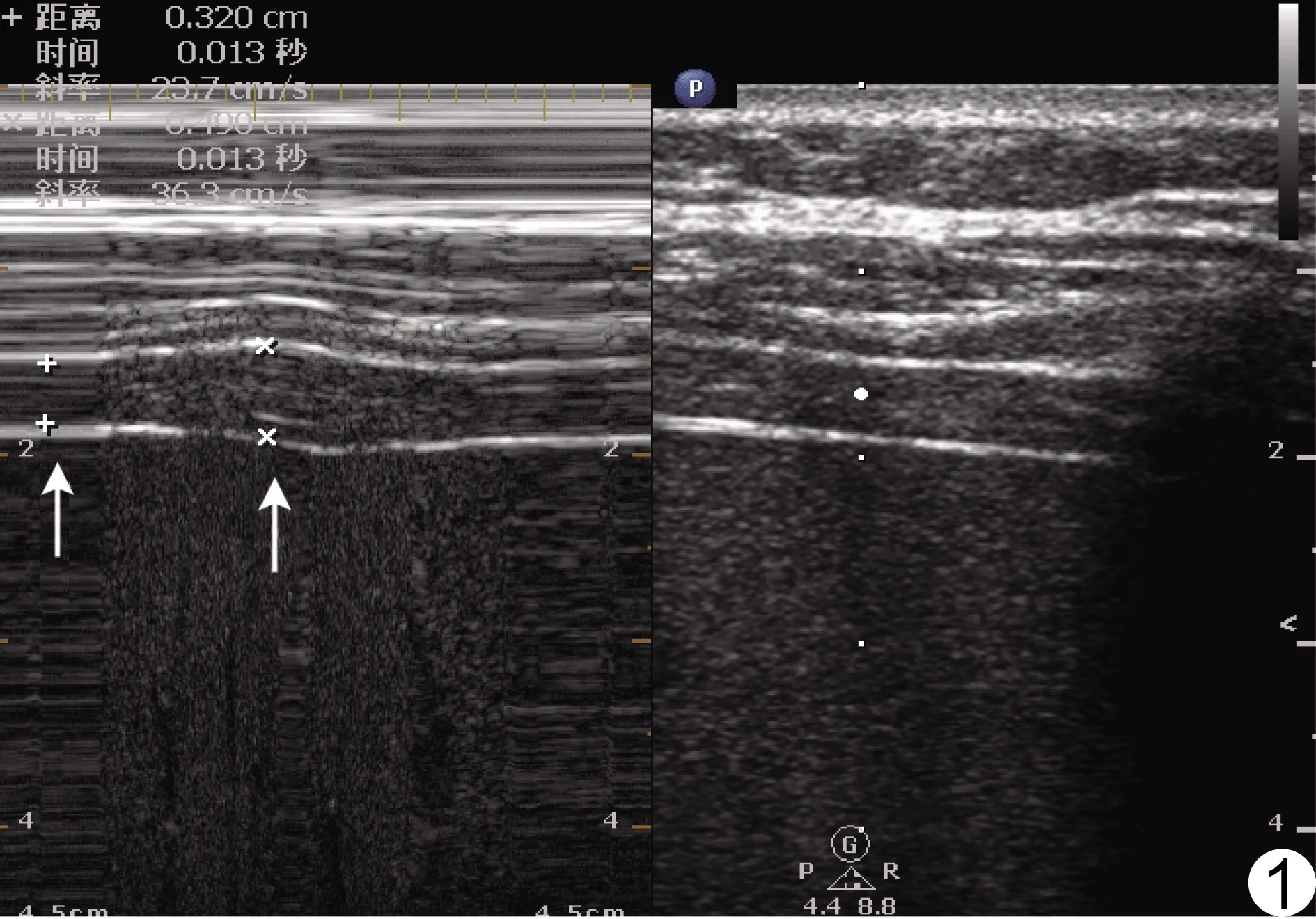
图1 超声测量膈肌增厚率
1.2.4 其他观察指标 记录年龄、性别、急性生理与慢性健康状况评分(acute physiology and chronic health evaluation Ⅱ, APACHE Ⅱ)、MV时间等指标;拔管前氧合指数(PaO2/FiO2)、二氧化碳分压(PaCO2);SBT 30 min时心率和平均动脉压。
1.3 统计学分析 采用SPSS 13.0统计分析软件。计量资料均进行正态性检验,符合正态分布者以±s表示,2组数据比较采用独立样本t检验。非正态分布的计量资料以中位数(上下四分位数)表示,采用ROC曲线分析最佳阈值并计算敏感度和特异度,评价膈肌监测指标对拔管预后的预测能力。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 54例中,拔管成功36例(成功组),失败18例(失败组),2组患者年龄、性别等指标均无统计学意义(P均>0.05),但失败组APACHE Ⅱ评分较成功组略高(P<0.05)。组间PaO2/FiO2、PaCO2差异均无统计学意义(P均>0.05),见表1。
2.2 SBT 30 min时监测指标 2组SBT时心率、平均动脉压差异无统计学意义(P均>0.05);成功组DTF明显高于失败组,但RSBI及DTF-RSBI明显低于失败组(P均<0.05),见表1。
2.3 DTF和DTF-RSBI预测拔管结局的价值 根据ROC曲线结果选取DTF=28.50%为截断值,预测拔管成功敏感度为78.80%,特异度为61.10%,AUC为0.702[95%CI(0.543,0.870)];以DTF-RSBI=72.6次/分为截断值,预测拔管成功敏感度为100%,特异度为72.20%,AUC为0.903[95%CI(0.823,0.982)],见图2。
3 讨论
对众多重症患者,MV是一项重要的生命支持手段,但所带来的一系列并发症却是不容忽视的问题。目前指南[7]建议应用自主呼吸试验(spontaneous breathing trial, SBT) 作为预测拔管结局的工具,然而在SBT预测可拔管的患者中,约13%~26%需二次插管[8]。其他参数或指标也可用于预测拔管结局,如分钟通气量和最大吸气压(maximum inspiratory pressure, PImax),但其准确性均有限。浅快呼吸指数(rapid shallow breathing index, RSBI)是预测拔管结局较准确的指标,为呼吸频率(respiratory rate, RR)与潮气量(tidal volume, Vt)的比值,但其阈值缺乏稳定性。YANG等[9]提出RSBI是一项准确的拔管评价指标,当RSBI≤105次/(L·min)时,成功拔管的可能性较高;然而FERRARI等[10]认为RSBI对拔管成败的预测数值变异度较大。

表1 2组MV患者一般资料比较
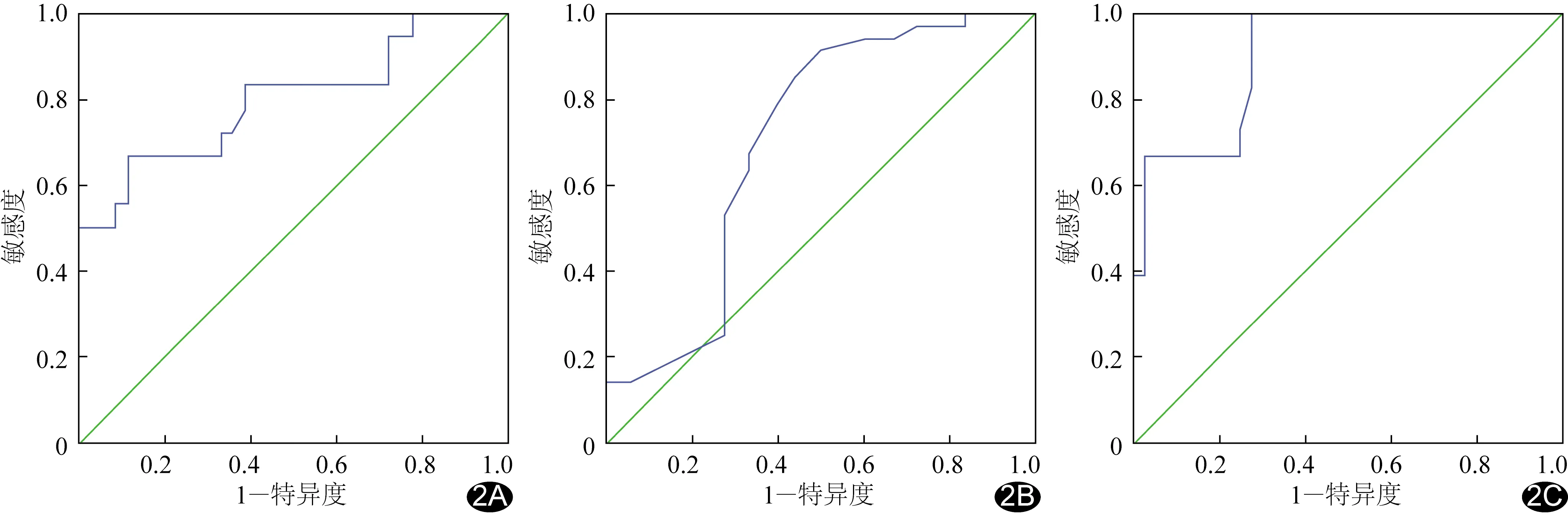
图2 SBT 30 min时RSBI、DTF、DTF-RSBI预测MV患者拔管结局的ROC曲线 A.RSBI; B.DTF; C.DTF-RSBI
膈肌是呼吸肌做功的主要承担者,MV可导致其发生废用性萎缩,该现象在ICU中很常见,例如腹部外科手术致膈肌机械性损伤[11],长时间镇静、卧床及营养不良(尤其蛋白质摄入不足)等[12];而MV对膈肌结构和功能的影响主要为肌肉萎缩和损伤、蛋白质合成减少、蛋白质分解增加及自我吞噬作用。POWERS等[13]的动物实验使人们充分认识到MV可导致膈肌萎缩。另外,对脑死亡患者的尸检研究[12,14]发现接受MV 18~69 h可致膈肌肌纤维横断面积减少幅度超过50%,由膈肌做功产生的通气量的比例会随着MV延长而减少[15]。因此,早期安全有效拔管十分关键。
近年来,床旁超声由于安全、无辐射、可重复测量等特点,在评估拔管结局中的作用越来越凸显[16],可同时提供形态和功能信息,如超声技术中的B型和M型已用于评估DTF,后者反映膈肌随呼吸的收缩功能,类似于心脏收缩和舒张原理。于吸气末测定的膈肌厚度与最大吸气压力相关,呼吸周期中膈肌厚度的变化与肺容积密切相关[17]。一些研究[18-19]报道DTF在预测拔管结局具有较高的敏感度和特异度,而另一些[20]则相反。由于膈肌平均厚度1.5~2.0 mm,而超声仪最小分辨率为1 mm,实际操作中,即使采用高频探头(通常选择10 MHz的血管探头),测量厚度仍可能存在误差。此外,个体和疾病差异、患者体型肥胖、存在腹腔气体干扰等原因可造成膈肌回声欠清晰,可能也会对测量结果造成干扰。
TOBIN等[21]发现RSBI预测拔管失败的阈值为105次/(L·min)。但由于研究方法各异,对拔管成败的定义及人群不同,各项研究获得的特异性及参考阈值并不统一。RSBI依据患者呼吸频率和潮气量来评价其呼吸功能,潮气量大部分由膈肌产生,小部分由辅助肌群产生(如胸锁乳突肌、肋间外肌、腹肌等),而早期辅助呼吸肌群发挥作用时可短暂掩盖膈肌功能障碍状态,故潮气量并不能完全替代膈肌功能,本研究RSBI阈值为53.3次/(L·min)。DININO等[22]取DTF≥30%作为截断值,预测成功拔管的敏感度和特异度分别为88%和71%,表明DTF对指导拔管有效。本研究中拔管成功组DTF明显高于失败组,其DTF-RSBI明显低于失败组,提示膈肌功能良好是拔管的保障。本研究发现RSBI预测拔管成功的敏感度及AUC均高于DTF,而DTF-RSBI取72.6次/(min·mm)作为截断值时敏感度和特异度分别为100%和72.20%,AUC为0.903,原因可能是超声检查过程中患者呼吸频率不同导致膈肌收缩效能不同,DTF与RSBI结合可排除浅快呼吸的影响,使DTF-RSBI较DTF预测拔管结局更为准确。
本研究存在局限性:①超声评估准确性对操作者技术和经验存在依赖性;②对部分患者无法获取MV前膈肌运动状况,因此本研究未进行MV前后对比;③左侧膈肌易被胃肠气体干扰,切面获取不存在普适性,故本研究仅针对右侧膈肌功能进行评估,所获结果对于单侧膈肌障碍患者不具备参考价值;④未对患者心功能状况进行评估,不除外存在一些左心室舒张功能障碍患者,由于拔管后胸腔内压力改变,因心肺交互作用引起肺水肿发生而导致拔管失败。对于拔管失败的原因,应注意除膈肌外是否存在其他影响因素。
综上所述,DTF-RSBI预测拔管结局较DTF及传统RSBI更为准确,提示超声已可作为准确评估膈肌运动及功能的重要工具,但仍需大样本、多中心、随机对照研究进一步证实。

