双侧甲状腺乳头状癌合并单侧滤泡癌1例
患者女性,58岁。因甲状腺肿物1年,憋气1个月于2019年4月收入天津中医药大学第二附属医院。体检:甲状腺左叶可触及多个肿物,最大约4.0 cm×3.0 cm×3.0 cm,质韧,边界清楚,轻度压痛,随吞咽移动;右叶可触及2个肿物,大小约1.0 cm×1.0 cm×1.0 cm,颈部淋巴结未肿大。彩超示:1)甲状腺左叶下极实性肿物3.7 cm×3.0 cm×2.7 cm,考虑不典型结节性甲状腺肿,恶性待除外(TI RADS 4a级);2)右叶2个实性结节,最大肿物1.0 cm×1.0 cm×0.8 cm,考虑恶性,不典型结节性甲状腺肿待除外(TI RADS 4b级);3)甲状腺左右叶多发结节,考虑结节性甲状腺肿(2级)。于入院后1 周行双侧甲状腺结节切除术,术中送冰冻病理。大体见:左叶完整剥除2枚结节,体积分别为3.5 cm×3.0 cm×2.0 cm、0.8 cm×0.6 cm×0.6 cm,二者均包膜完整,表面光滑,切面灰红质软;右叶2枚结节,大小均为1.0 cm×1.0 cm×1.0 cm,其中1枚无明显包膜,表面不光滑,切面灰白质硬,边界不清。冰冻报告示:(左叶)结节性甲状腺肿伴腺瘤样结节形成,待石蜡切片进一步明确病变性质;(右叶)甲状腺乳头状癌。遂行甲状腺右叶及峡部切除,中央区及右侧2、3、4 区淋巴结清扫。术后经广泛取材,可见左叶肿物多灶性包膜侵犯及血管内瘤栓,病理示:(左叶)甲状腺滤泡癌(图1,2);(右叶)甲状腺乳头状癌,经典型(图3)。于9日后行残余甲状腺左叶切除及左侧2、3、4、6 区淋巴结清扫,组织中见甲状腺乳头状癌滤泡型区域(图4)。患者术后行放射性I131治疗并给予优甲乐口服,遂出院失访。

图1 甲状腺左叶滤泡癌包膜及脉管侵犯(H&E×40)

图2 免疫组织化学示滤泡癌CK19(-)(IHC×40)

图3 甲状腺右叶乳头状癌,经典型(H&E×40)
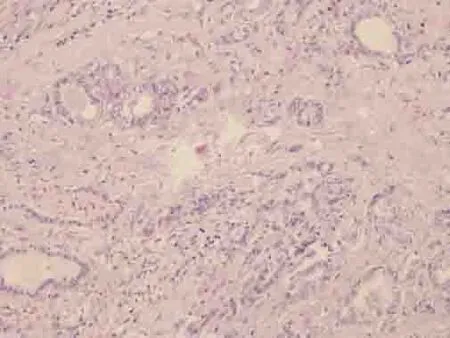
图4 甲状腺左叶乳头状癌,滤泡亚型;肿瘤细胞呈滤泡状生长,但细胞核显示乳头状癌特征(H&E×100)
小结乳头状癌和滤泡癌均为甲状腺常见恶性肿瘤,但二者同时发生鲜见报道。国内仅报道5例,大多为不同类型癌发生于不同腺叶[1-2],国外报道多为二者与髓样癌同时发生[3]。本例的特点:1)双侧乳头状癌合并一侧滤泡癌,其中左侧甲状腺内两种癌共同存在;2)双侧乳头状癌病理形态不同,右叶为经典型,左叶为滤泡亚型;3)左叶滤泡癌中,部分肿瘤细胞呈透明细胞样变,应与甲状腺透明细胞腺瘤、甲状旁腺腺瘤及转移性肾透明细胞癌鉴别。
B 超检查是鉴别甲状腺结节良恶性的首选术前诊断方法,尤其对乳头状癌有较高的诊断价值,但诊断滤泡癌较为困难。因其多数表现为包膜完整、内部回声均匀的实性结节,与滤泡性腺瘤、结节性甲状腺肿伴腺瘤样增生结节及乳头状癌滤泡亚型不易鉴别。本例左叶结节B超诊断为不典型结节性甲状腺肿,恶性待除外(TI RADS 4a级),提示临床与病理医师注意,经过仔细大体标本检查与充分取材,确定包膜与血管侵犯,避免漏诊。
甲状腺乳头状癌与滤泡癌共同存在的病因学尚不明确,目前认为是偶然发生。已知两种癌均起源于甲状腺滤泡上皮细胞,但肿瘤发生的分子机制不尽相同:乳头状癌大部分亚型表现为BRAFV 600E 突变及RET/PTC 重排;滤泡癌则表现为RAS启动子突变和PAX8/PPARγ重排[4],有报道二者共存时同时存在BRAFV 600E 突变(乳头状癌)和NRAS Q61R 突变(滤泡癌原发及转移灶)[5]。混合性癌的预后与生物学行为差的肿瘤相近,治疗以手术切除部分及全部甲状腺为主,术后辅以放射性I131及口服优甲乐治疗。

