原发性胃肠道淋巴瘤临床特点及预后因素研究
冉若男,王亚雷,刘沁华
原发性胃肠道淋巴瘤(primary gastrointestinal lymphoma, PGIL)是一种起源于胃肠道黏膜固有层及黏膜下层淋巴组织的恶性肿瘤,占胃肠道恶性肿瘤的1%~8%,为最常见的结外淋巴瘤[1],占结外淋巴瘤30%~40%[2]。随着微生物感染增加、自身免疫性疾病及继发性免疫功能异常疾病增加,PGIL发病率较前增加[3]。其早期缺乏特异性临床表现,误诊率高,影响患者治疗方式的选择及其预后。该研究收集了216例患者的临床资料,对其临床表现、内镜表现、预后因素进行回顾性分析。
1 材料与方法
1.1 病例资料收集安徽医科大学第一附属医院2011年11月~2019年6月经内镜活检或手术病理诊断的216例PGIL患者的临床资料。包括:性别、年龄、临床症状、乳酸脱氢酶(lactic dehydrogenase, LDH)、β2-微球蛋白(beta-2 microglobulin, β2-MG)、白蛋白(albumin, Alb)、病理类型、内镜形态、病变部位、病变深度、肿瘤大小、Lugano分期、治疗方式。PGIL纳入标准参照1961年Dawson标准:① 首次就诊无浅表淋巴结肿大;② 无肝脾肿大;③ 外周血白细胞总数及分类正常;④ 胸片无纵隔淋巴结肿大;⑤ 手术时除区域淋巴结受累外,未发现其他肿块。Lugano分期:Ⅰ期:局限于胃肠道(单发或多发非连续病灶);Ⅱ期:肿瘤从原发胃肠道病灶侵犯腹腔;ⅡE期:穿透浆膜层,侵及邻近器官或组织;Ⅳ期:病变播散累及结外器官或同时侵及膈上淋巴结。随访截止时间为2019年8月15日。OS时间指初次确诊至死亡或末次随访时间。

2 结果
2.1 临床表现
2.1.1年龄与性别 216例PGIL患者年龄15~90(57.94±15.20)岁,男性125例,女性91例,男女比例1.37 ∶1。
2.1.2临床症状 原发性胃淋巴瘤(primary gastric lymphoma, PGL)最常见临床症状是腹胀腹痛(95例,84.82%),其次为呕血黑便(25例,22.32%)、反酸烧心嗳气(20例,17.86%)、乏力纳差消瘦(11例,9.82%)、恶心呕吐(5例,4.46%),少见症状有进食哽噎、发热、呃逆等;原发性肠淋巴瘤(primary intestinal lymphoma, PIL)最常见临床症状为腹胀腹痛(78例,75.00%),其次为黑便(21例,20.19%)、大便性状或习惯改变(21例,20.19%)、腹部包块(16例,15.38%)、恶心呕吐(15例,14.42%)、乏力纳差消瘦(12例,11.54%),少见症状有肛门停止排气排便、发热等。共有78例(36.1%)有B组症状:发热、盗汗和消瘦(体质量6个月内减轻10%以上)。
2.1.3病变部位 PGL 112例:胃底5例,胃体39例,胃窦24例,胃角6例,累及胃多部位35例,同时累及胃及十二指肠3例;PIL 104例:十二指肠3例,空肠13例,回肠22例,回盲部31例,结肠16例(升结肠11例,横结肠3例,降结肠1例,乙状结肠1例),直肠7例,累及肠道多部位11例,同时累及胃角、回盲部及横结肠1例。
2.1.4病理类型 216例患者中B细胞淋巴瘤198例,T细胞淋巴瘤18例,具体病理类型分布见表1。

表1 PGIL病理类型分布[n(%)]
2.1.5肿瘤大小及病变深度 216例PGIL患者中有154例接受了手术治疗,PGL患者72例,术后病理肿瘤大小2.5×2.0×0.5~24.0×12.0×4.0(cm3),PIL患者82例,术后病理肿瘤大小2.0×1.0×1.0~24.0×14.0×11.0(cm3)。
2.1.6PGL与PIL临床特点比较 PGL与PIL在性别、Lugano分期和病变深度差异有统计学意义(P<0.05),见表2。
2.2 内镜表现
2.2.1内镜表现 216例PGIL患者中,有160例接受内镜检查,112例PGL患者全部接受了胃镜检查,48例PIL患者接受了肠镜或小肠镜或胶囊内镜检查。
PGL胃镜表现:溃疡型87例(77.68%)、浸润型13例(11.61%)、隆起型8例(7.14%)、浅表型2例(1.79%)、混合型2例(1.79%):以上类型的混合,见图1。

表2 PGL与PIL临床特点差异比较[n(%)]
PIL内镜下表现:隆起型24例(50.00%)、溃疡型15例(31.25%)、息肉型7例(14.58%)、浸润型1例(2.08%)、正常1例(2.08%),见图2。
2.2.2不同类型淋巴瘤内镜表现 弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma, DLBCL)、黏膜相关淋巴组织(mucosa-associated lymphoid tissue, MALT)淋巴瘤、套细胞淋巴瘤(mantle cell lymphoma, MCL)在胃、肠的内镜下表现见表3,PGL中3种类型淋巴瘤内镜表现分布差异无统计学意义(P=0.130),PIL中3种类型淋巴瘤内镜表现分布存在差异(P=0.014),其中DLBCL与MCL相比,隆起型更多见,后者息肉型更多见(P<0.05)。

表3 PGIL中DLBCL、MALT、MCL内镜下表现(n)
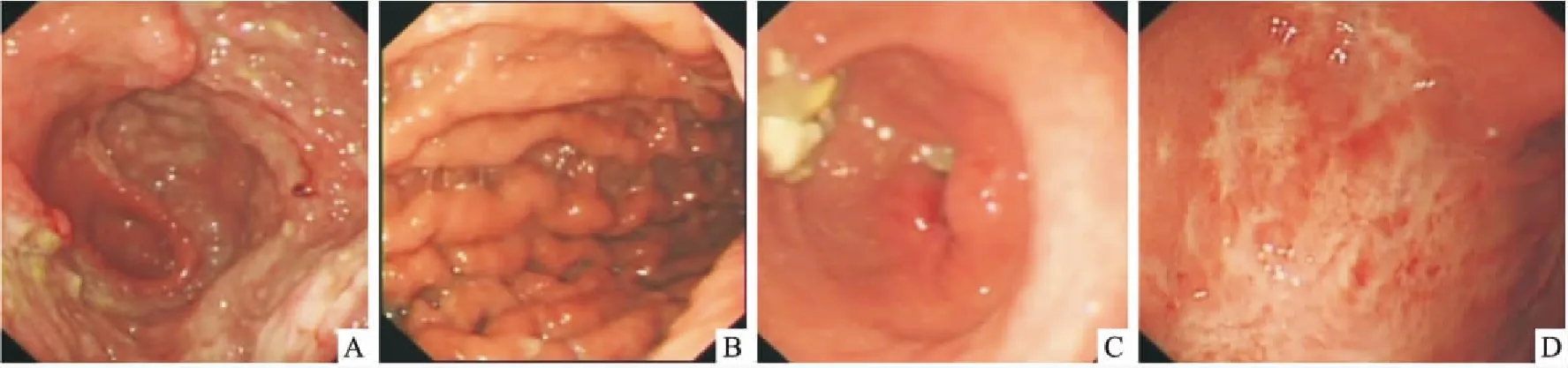
图1 PGL胃镜下表现
A:胃体溃疡型:呈溃疡浸润型病灶,表面溃烂明显,边缘不规则隆起;B:胃体浸润型:黏膜皱襞粗大僵硬,蠕动消失,表面充血明显,严重时引起管腔狭窄;C:胃窦隆起型:呈隆起型病灶,表面高低不平,边缘不规则;D:胃体浅表型:呈局部黏膜粗糙不平,表面见浅表糜烂,充血水肿明显

图2 PIL肠镜下表现
A:回盲部隆起型:呈隆起型病灶,表面高低不平,溃烂,边缘不规则;B:回盲部溃疡型:呈溃疡浸润型病灶,表面溃烂坏死明显,边缘稍隆起;C:结肠息肉型:呈数枚弥漫性息肉样隆起,表面充血水肿;D:末端回肠浸润型:呈浸润病灶,肠腔狭窄
2.3 预后因素216例PGIL患者中有29例中途失访,失访率为13.43%。对剩余187例患者进行预后因素分析,截止2019年8月15日,中位随访时间30(1~99)月,死亡58例,其中1例为自杀,余57例死亡原因与原发病有关。
2.3.1PGIL预后的单因素分析 Kaplan-Meier单因素分析示患者年龄、Alb、β2-MG、LDH、Lugano分期、病理类型、肿瘤大小、病变深度是影响PGIL预后的因素(P<0.05),见表4。PGL 5年OS率71.5%,PIL 5年OS率62.6%,两者差异无统计学意义(P=0.142)。
2.3.2PGIL预后的多因素分析 采用Cox比例风险回归模型对患者年龄、Alb、LDH、Lugano分期、病理类型进行多因素分析,结果示年龄、Lugano分期(P<0.05)是PGIL预后的独立因素,见表4。
3 讨论
PGIL是一组高度异质性疾病,本研究共纳入216例患者,以中老年男性多见,与文献[4-5]报道相似。PGL与PIL患者发病年龄无差异,但性别构成不同,PIL更多见于男性。

表4 187例PGIL患者单因素及多因素预后分析
PGIL可累及消化道任意部位,同一部位多病灶或多部位均较常见,最常见于胃部[6],胃部以胃体最常见,正常胃黏膜无淋巴组织,随着慢性炎症发展,大量淋巴细胞浸润至黏膜下层,成为淋巴瘤易侵犯部位。其次为回盲部、回肠、结肠、空肠、直肠、十二指肠。该研究有3例同时累及胃和十二指肠,与胃癌不同,PGL的病变可沿淋巴组织扩展而同时侵犯胃及十二指肠。PGIL临床表现缺乏特异性,轻症表现为腹胀腹痛、乏力纳差消瘦、恶心呕吐、大便性状或习惯改变等,因PGIL病变深度多达浆膜层,部分以急腹症起病,如出血、梗阻、穿孔等[7]。PGL患者出现B组症状与PIL患者无明显差异。
216例PGIL患者均为非霍奇金淋巴瘤,以B细胞淋巴瘤常见(91.7%)[6],最常见病理类型为DLBCL,其次为MALT淋巴瘤、MCL。内镜技术的发展对PGIL的诊断有重要意义,普通内镜可直接观察病变部位、大小及形态,目前内镜下表现分型尚无明确标准,各研究存在差异[8-10],本研究将PGL内镜下形态分为浅表型、隆起型、溃疡型、浸润型、混合型,以溃疡型最常见;PIL内镜下形态分为隆起型、溃疡型、息肉型、浸润型,以隆起型最常见。不同病理类型内镜下表现存在差异,DLBCL为最常见的侵袭性淋巴瘤,胃DLBCL最常表现为胃体或胃底巨大溃疡,肠DLBCL内镜下以隆起型常见;MALT淋巴瘤是一种惰性淋巴瘤,好发于胃部,以溃疡型常见;MCL为一种侵袭性淋巴瘤,发生在胃部者表现为溃疡型及浸润型,发生在肠道者典型表现为直径2 mm至数厘米大小不等的息肉,有淋巴瘤性息肉病之称[11]。
综合本研究结果,在内镜下出现以下情况需考虑PGIL:① 病变累及多部位,范围广,常表现为巨大溃疡或隆起;② 多发病灶或多发溃疡;③ 弥漫分布的颗粒样改变或结节形成。目前PGIL内镜诊断率低,需扩大样本进一步研究。内镜下活检为确诊PGIL的重要方法,但由于PGIL起源于黏膜固有层或黏膜下层,呈浸润式生长,且某些溃疡型病灶表面覆盖较多坏死组织,对于临床高度怀疑淋巴瘤病变部位,应反复、多部位、深层活检[12]。本研究中仅少数患者行超声胃镜检查,均显示胃壁明显增厚,病灶处呈低回声,未具体分型,有文献[13]报道不同病理类型PGL,超声胃镜表现不同。超声内镜对判断病变大小、病变深度、胃周淋巴结累及情况从而判断临床分期有重要作用[14],另外通过超声内镜细针穿刺可提高该病诊断率,通过超声内镜表现变化判断治疗反应,临床需加强超声胃镜在PGL中的应用。
影响PGIL预后因素较多,目前已被证明有预后价值的风险评估系统是国际预后指标,包括了年龄、Ann Arbor分期、血清LDH水平、体力状态和结外累及部位数量5个方面。本研究同样显示患者年龄>60岁、LDH升高、Lugano分期ⅡE及Ⅳ期提示PGIL预后不良。β2-MG主要由淋巴细胞产生,当淋巴细胞发生恶变时,β2-MG升高,可反映肿瘤负荷,本研究β2-MG升高组5年OS率低于正常组,提示疾病预后不良。胃肠道T/NK细胞淋巴瘤侵袭性高[5],预后差,本研究中可随访T/NK细胞淋巴瘤共16例,其5年OS率仅29.2%。血清白蛋白受患者年龄、营养状况、伴随疾病影响,反映患者一般状况,同时也受疾病本身影响,本研究低白蛋白血症组5年OS率低于正常组,为淋巴瘤预后不良因素。另外肿瘤最大直径≥10 cm及病变突破浆膜层提示PGIL预后不良。在此基础上,进一步行多因素分析示年龄、Lugano分期是PGIL预后的独立因素。
综上,PGIL好发于中老年男性,临床症状缺乏特异性,多见于胃部及回盲部,以DLBCL最常见,其次为MALT淋巴瘤、MCL。PGL内镜下表现多为溃疡型,PIL内镜下表现多为隆起型,PIL不同病理类型内镜下表现不同。内镜下活检及手术病理为诊断该病的金标准。年龄、Alb、β2-MG、LDH、Lugano分期、肿瘤大小及深度、病理类型是影响PGIL预后的因素。

