脊椎结核的CT、MRI诊断与鉴别
孙 伟,马 东,姜加学,王 辉,唐晨虎
南京中医药大学附属南京市中西医结合医院1放射科,2影像科,江苏 南京 210014
脊柱结核具有早期病情隐匿、中晚期致残率高的特点,主要病机是结核杆菌感染脊椎骨导致脊椎骨损坏及塌陷[1-2]。有报道发现,结核性脓液聚集在椎管内累及脊髓,从而导致截瘫[3]。脊椎结核常伴肺结核,病变部位以胸椎T10~T12、腰椎为多。及早发现脊椎结核病变、明确病变部位是提高脊椎结核预后重要途径。CT、MRI是诊断骨关节疾病常用方法。二者各有优缺点,在鉴别骨关节疾病类型、反映病变累及范围上均有价值[4]。但CT、MRI诊断脊椎结核的临床价值尚未完全明确。本研究以我院2014年1月~2019年1月收治的脊椎结核患者作为CT、MRI诊断与鉴别对象,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取我院2014年1月~2019年1月收治的脊椎结核患者80例,其中男性41例,女性39例,年龄18~69岁(53.57±6.28岁),病程1~39月(21.58±1.83月)。临床症状:胸背疼痛69例,腰骶部疼痛11例,活动受限68例,低热27例,体质量减轻38例。病位:颈椎8例,胸椎24例,胸腰段16例,腰椎32例。侵犯程度:骨质、椎间盘破坏39例,椎旁肿块或脓肿18例,硬膜囊外或椎管侵犯3例,韧带下扩散13例,脊膜强化3例,钙化4例。病理分期:渗出期14例,增殖期20例,干酪样变性期46例。诊断标准[5]:符合第八届全国脊柱脊髓损伤学术会议制定的脊椎结核相关诊断标准。纳入标准:患者知情同意且自愿参加;接受手术治疗;经结核菌培养证实;年龄>18岁。排除标准:合并肺结核患者;妊娠期、哺乳期患者;糖尿病患者;凝血功能异常患者;截瘫患者。
1.2 方法
1.2.1 CT诊断 所有患者接受128排CT诊断仪(Philips)扫描。扫描范围由病变椎体至上下相邻椎体。选择软组织窗、骨窗重建、矢状位重组、三维显示。
1.2.2 MPR冠状成像 注射对比剂进行增强扫描。参数:层厚5 mm,间隔5 mm,层距3 mm。MRI诊断:使用1.5 T磁共振成像仪(Philips)进行矢状面及横轴面T1、T2扫描。注入对比剂浓度0.5 mmol/mL,用量15 mL,注射速率:3.0 mL/s。所有患者接受同一手术团队治疗,所得组织送病理及解剖实验室检查。
1.3 图像处理
所有图像经工作站处理后由3名经验丰富的影像学医生进行评定,以符合病理及解剖结果作为阳性标准。评定内容包括椎体及附件骨破坏、椎间盘变化、椎旁脓肿、死骨、钙化及椎管狭窄等情况。
1.4 统计学方法
采用SPSS28.0软件对数据进行分析,计量资料以均数±标准差表示;计数资料以百分比表示,组间比较采用卡方检验;等级资料的比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 CT、MRI诊断脊椎结核病位情况比较
CT、MRI、CT联合MRI诊断脊椎结核病位阳性率差异比较有统计学意义(P<0.05,表1)。阳性率由高到低依次是CT联合MRI、MRI、CT。
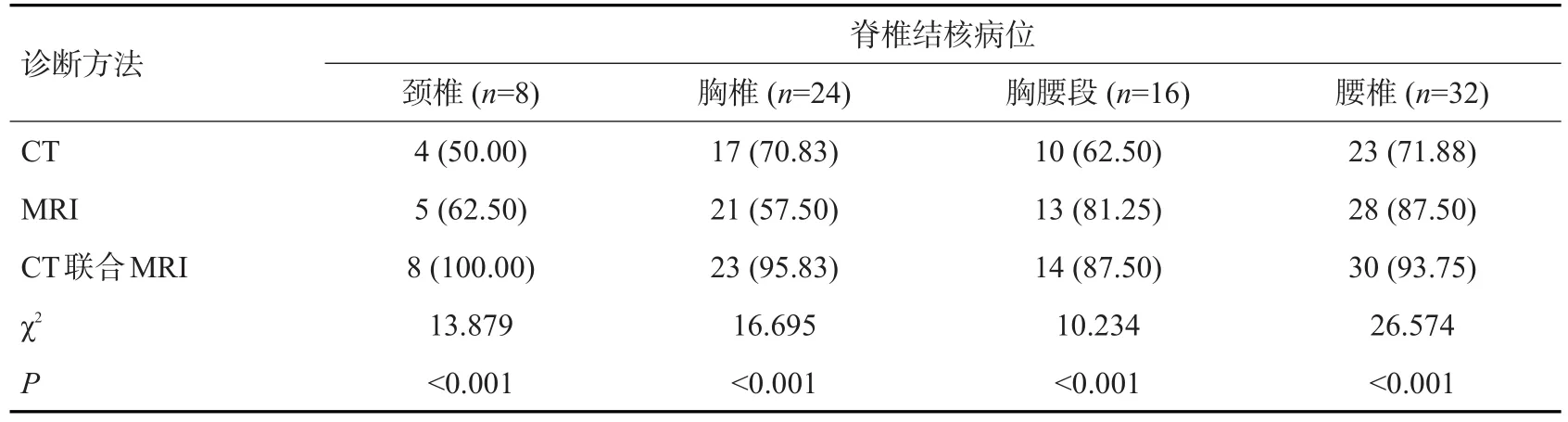
表1 CT、MRI诊断脊椎结核病位情况比较Tab.1 Comparison of CT and MRI in the diagnosis of lesion sites of spinal tuberculosis[n(%)]
2.2 CT、MRI诊断脊椎结核侵犯程度比较
CT、MRI、CT联合MRI诊断骨质、椎间盘破坏、椎旁肿块或脓肿、硬膜囊外或椎管侵犯、脊膜强化、钙化阳性率差异有统计学意义(P<0.05,表2),韧带下扩散、钙化阳率差异无统计学意义(P>0.05)。骨质、椎间盘破坏、椎旁肿块或脓肿、韧带下扩散阳性率由高到低依次是CT联合MRI、MRI、CT。CT诊断硬膜囊外或椎管侵犯、脊膜强化阳性率最低,MRI、CT联合MRI阳性率相同,钙化阳性率最低是MRI,CT、CT联合MRI阳性率相同。
2.3 CT、MRI诊断脊椎结核病理分期比较
CT、MRI、CT联合MRI诊断渗出期、增殖期、干酪样变性期阳性率差异有统计学意义(P<0.05,表3)。阳性率由高到低依次是CT联合MRI、MRI、CT。

表2 CT、MRI诊断脊椎结核侵犯程度比较Tab.2 Comparison of CT and MRI in the diagnosis of invasion degree of spinal tuberculosis[n(%)]
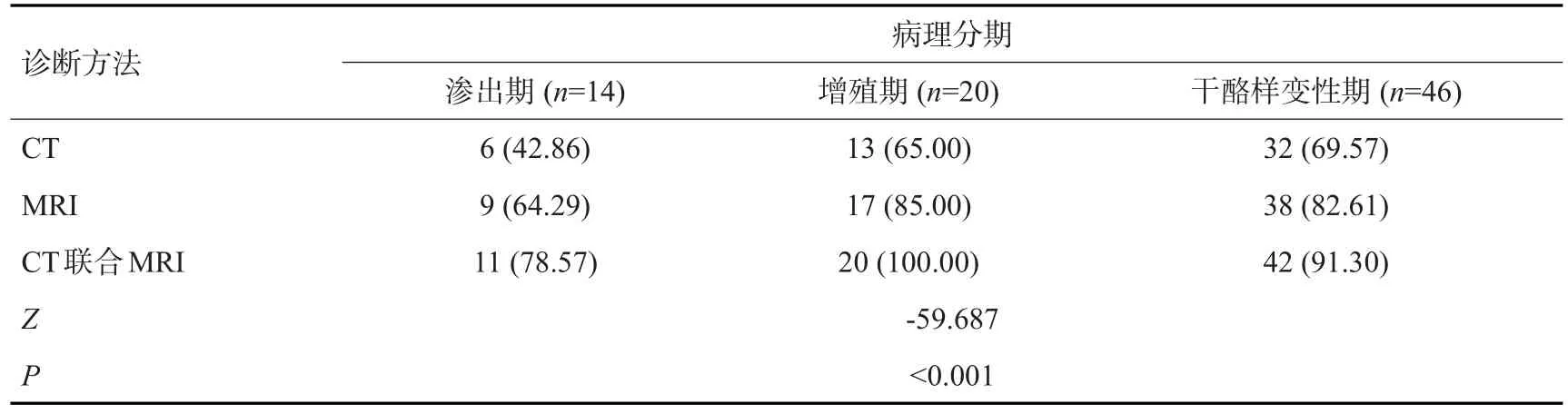
表3 CT、MRI诊断脊椎结核病理分期比较Tab.3 Comparison of CT and MRI in the diagnosis of pathological stages of spinal tuberculosis[n(%)]
2.4 CT、MRI诊断及鉴别脊椎结核影像特征分析
2.4.1 诊断 24例患者可见低密度相邻椎体破坏,骨皮质破坏不规则,骨区可见“死骨”沙粒状、沙片状,边缘锐利,常见骨质硬化。椎间盘破坏征象以椎间盘消失信号为主。CT可见不同程度椎体和附件骨质破坏和椎旁肿块(图1)。骨质破坏信号以T1T2长信号为主,少部分患者出现混杂信号。18例患者出现明显的附件破坏信号表现为长T1T2异常信号,增强扫描呈现不均匀强化。MR对椎旁软组织病变更加敏感(图2)。
2.4.2 鉴别 CT主要表现为点状、小斑块状及虫噬样密度的减低区。边缘可能会出现硬化边缘。MRI主要表现为T1低信号或以信号为主的混杂信号。T2表现为均匀的高信号或以高信号为主的混杂信号。椎体周围有脓肿信号形成,增强扫描可见明显环形。MRI脓肿表现为T1低信号,T2高信号,且信号相对均匀,增强扫描可见强化。
3 讨论
脊椎结核是一种较常见的骨关节系统疾病,其发生机制是原发病灶结核菌经血流、淋巴管转移至脊椎[6-7],导致脊椎损伤、甚至截瘫,严重影响患者生活质量及生命健康。脊椎结核病位以胸椎及上腰椎常见[8],其次是颈椎[9]。及早诊断与治疗是解除脊椎神经压迫,改善胸腰椎功能的主要途径。
CT及MRI在诊断结核类骨病上有价值[10-13],CT一般分为平扫及增强扫描,其密度分辨力高,能较好的显示图像清晰度,明确解剖关系[13-16]。但CT在反映局部组织血流、早期侵袭上的价值尚未完全确定,存在一定的假阳性、假阴性情况[11]。有研究发现对脊柱结核患者使用CT扫描后图像容易出现伪阴性,部分图像表现为结核病位不清楚[17]。也有学者对采用CT检查患者肺部病变情况,结果显示CT对肺水肿、肺癌的诊断价值较好,但对轻度肺部炎症的反映不及MRI。因此认为CT对部分疾病的鉴别及诊断价值有待提高。MRI图像清晰度不受骨头、肌肉、血流影响,对水含量及蛋白含量变化非常敏感,能在CT诊断为阴性的情况下发现病灶明确病灶位置、大小及侵袭情况[18-19]。有研究发现,CT对脊椎结核钙化及死骨显示较好;MRI对脊椎结核水肿、侵袭、累及情况显示较佳[20]。本研究显示,CT联合MRI诊断对脊椎结核病位显示更准确,提示CT与MRI能优势互补更加明确脊椎结核病位,减少漏诊情况。CT、MRI、CT联合MRI诊断骨质、椎间盘破坏、椎旁肿块或脓肿、硬膜囊外或椎管侵犯、脊膜强化作用不同,其中CT联合MRI在诊断脊椎结核侵犯情况上更有价值;另有研究发现,CT联合MRI对胸腰椎体结核病变变化的敏感性较高,能提升结核钙化检出率[21]。但本研究与该结果不一致,我们发现是否联合诊断均不影响结核韧带下扩散、钙化阳性情况,提示CT联合MRI仅对骨质、椎间盘破坏、椎旁肿块或脓肿、硬膜囊外或椎管侵犯、脊膜强化有临床价值,在提升脊椎结核韧带下扩散、钙化阳性上无临床价值。既往研究认为对呼吸依赖性较高的疾病不能采用CT检查,而骨折类、股骨头病变等疾病推荐使用CT检查[22-25];本研究建议对临床普遍认为CT敏感性及特异性较高的疾病仍然使用CT检查。对伴有硬膜外囊肿、硬膜外侵犯等伴有不同程度的炎症性疾病可联合MRI诊断。
联合诊断更能体现脊椎结核病理分期,说明CT与MRI诊断脊椎结核能明确脊椎结核的病理分期,有利于临床制定个性化手术方案,改善预后。分析CT、MRI脊椎结核特征发现,二者在病灶侵犯程度上的影像学特征不同,这有利于鉴别疑似病例,提升诊断准确性,减少误诊。综上所述,CT、MRI脊椎结核特征不同,联合诊断能明显提高诊断准确性,减少误诊及漏诊,建议使用。

