耳内镜与显微镜下鼓室成形术治疗静止的单纯型慢性中耳炎效果比较
康尧杰 张路
(湖北省恩施土家族苗族自治州中心医院耳鼻咽喉头颈外科 恩施 445000)
非胆脂瘤型慢性中耳炎(chronic otitis media, COM )是耳科临床常见疾病,鼓室成形术治疗安全、疗效良好[1]。传统显微镜下鼓室成形术疗效可靠,但可能需要一个大的手术切口,导致术后局部瘢痕及耳部疼痛等问题。近年来,随着耳内镜技术及理念的不断发展,耳内镜下治疗耳科疾病的可行性已被广泛讨论,并取得了较好的疗效。目前在非胆脂瘤型COM的治疗上少有研究对2种术式进行系统比较[2-3]。本文旨在对耳内镜和显微镜下鼓室成形术治疗非胆脂瘤型COM的手术结果、听力恢复及手术、麻醉时间等方面作比较,为耳内镜下鼓室成形术的临床应用提供参考。
1 资料与方法
1.1 资料 选取2015年6月~2018年5月间在本院接受鼓室成形术的125例(138耳)非胆脂瘤型COM患者,按照手术方式分为耳内镜组48耳和显微镜组90耳。2017年6月前所有患者均接受显微镜下手术,2017年6月起以耳内镜下手术为主,对于耳道狭窄、术中出血无法控制等不适合耳内镜手术的患耳,显微镜手术可作为一种补救措施。
病例纳入标准:术前均行颞骨CT检查排除中耳胆脂瘤,纯音测听检查证实为传导性耳聋;均为静止期慢性中耳炎,且干耳时间均在1个月以上,包括鼓膜穿孔、伴或不伴鼓室肉芽肿、黏膜纤维化(粘连或瘢痕条索)、听骨链缺损等鼓室病理改变并自愿接受鼓室成形术的患者。病例排除标准:术中诊断为中耳胆脂瘤、胆固醇肉芽肿、鼓室硬化症;既往接受过耳外科手术;合并全身性疾病对本手术有影响的患者。此外,有面瘫病史者及失访患者也被排除在外。本研究通过本院伦理委员会审批,所有患者及家属均知情同意。
1.2 方法
1.2.1 麻醉 本院大多数鼓室成形术是在全身麻醉(general anesthesia, GA)下进行的,但对于年龄大、心肺功能差或插管困难的患者,有时也在局部麻醉(local anesthesia,LA)下进行手术,在某些情况下,也可以根据患者个人偏好或意愿选择LA。
1.2.2 手术方法 麻醉显效后,显微镜下(德国,Zeiss,F40)鼓室成形术均常规作耳后切口。依次切开皮肤、皮下组织至骨皮质表面,分离显露颞肌筋膜,切取合适大小备用;分离外耳道皮片,置入牵开器;将突出的鼓鳞裂骨质磨除,在显微镜下充分暴露鼓环、听小骨;在彻底清除鼓室内炎性和感染组织后,在鼓室内填塞明胶海绵,颞肌筋膜内植法修补鼓膜;筋膜复位后,再填塞明胶海绵,碘仿纱条填塞术腔,缝合耳后切口,无菌敷料及绷带包扎切口。
耳内镜下手术经耳道入路,采用硬质耳内镜(德国 Storz,直径为3 mm,角度为0°、30°)及高清晰度显示系统。取耳软骨、耳屏软骨或颞肌筋膜修整后作为移植材料。分离外耳道皮肤-鼓膜瓣,掀起外耳道皮瓣及残存鼓膜后,分离鼓索神经,必要时由助手辅助凿除上鼓室外侧壁部分骨质,充分暴露上鼓室;同时内镜下探查后鼓室、咽鼓管鼓口、听骨链及两窗情况;清除病变组织后,搔刮鼓膜内侧黏膜,形成新鲜移植床;后采用内植法修补鼓膜;鼓室内填塞明胶海绵;复位鼓环、鼓膜,鼓膜外侧再铺入可吸收明胶海绵,用碘仿纱条填塞外耳道。
所有病例均在术中评估听骨链,根据术中发现听骨链的腐损程度,选用人工假体(TORP或PORP)同时行Ⅰ~Ⅴ型鼓室成形术。
1.2.3 术后回访 所有手术过程、操作及术后随访评估均由通信作者单独完成,由第一作者进行病历查阅和数据收集、分析。术后1、2、4、8周,所有患者均返院随访。2周内取出外耳道填塞物,后每2周随访1次,直至恢复期结束。术后3个月,评估鼓膜完整性,并用纯音测听进行听力检查。
1.2.4 听力学评估 所有患者术前、术后均接受纯音测听检查。测试患者 0.5、1、2、4 kHz的气导、骨导阈值,计算气骨导差(air bone gap, ABG)平均值,比较手术前、后ABG平均值和听力平均增益水平,将其作为听力改善的评估指标。
1.2.5 结果评价 从3个方面对2组患者进行比较和分析:①手术结果,包括鼓膜愈合率和术后并发症;②听力恢复,包括术前、术后平均ABG、听力平均增益和患者听力改善百分比(术后听力增益>5 dB患者的百分比);③手术平均时间和麻醉平均时间。
1.3 统计学处理 使用SPSS 16.0 进行统计分析,计量资料以均数±标准表示,计数资料用率表示,数据比较采用χ2检验,采用U检验分析各组间的差异。P<0.05认为差异具有统计学意义。
2 结果
本研究包括125例(138耳)患者,其中男性46例(36.8%)、女性79例(63.2%);年龄6~78岁,平均(46.8±14.5)岁。2组在性别、年龄、侧别、穿孔大小、患者例数的差异无统计学意义(P>0.05)。2组患者一般情况及临床特点见表1。

表1 2组患者一般情况比较 (n/%)
以2017年6月前后为界限选择相应术式。鼓室成形术的类型根据Wullstein[4]分类I~V型进行记录和分析(表2)。2017年6月起,耳内镜作为治疗非胆脂瘤型COM的主要手术方式,显微镜手术仅作为补救术式。在本研究期间,所有耳内镜手术均未临时改为显微镜手术。值得一提的是,13例显微镜手术由于手术视野不足而需行耳道部分骨质磨除,而耳内镜组的所有患者均无需磨除骨质。

表2 手术情况比较 (n/%)
2组手术结果:耳内镜组和显微镜组的鼓膜愈合率分别为95.8%和92.2%(P=0.648 1,P>0.05)。显微镜组术后出现1例重度感音神经性听力损失(听力损失>70 dB)、1例乳突炎和1例术后持续耳漏达2个月的患者,耳内镜组未发生术后并发症,2组间差异无统计学意义(P=0.202 8,P>0.05)。
2组手术前后平均ABG、术后听力平均增益、患者听力改善百分比差异均无统计学意义(P>0.05,表3)。
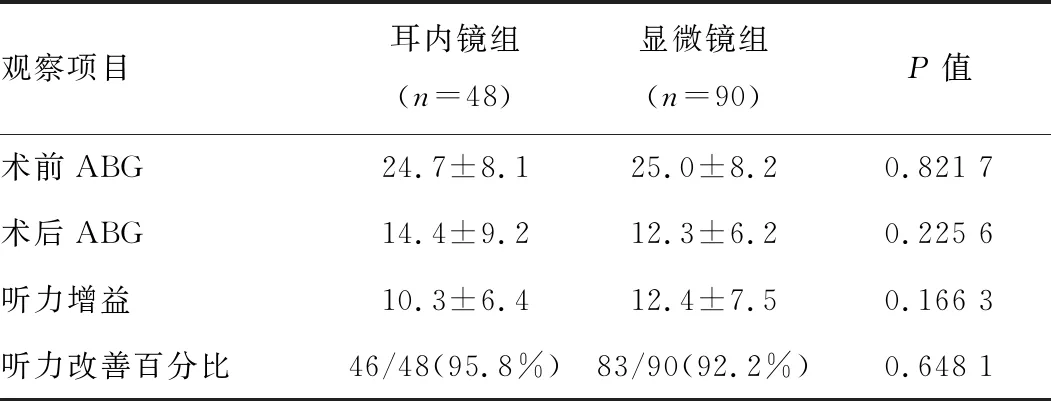
表3 听力恢复情况比较(dB)
2组麻醉方式及手术时间、麻醉时间比较详见表4。耳内镜组接受LA的比例更高(P<0.05),手术时间明显短于显微镜组(P<0.05),GA下麻醉平均时间也明显短于GA下显微镜组(P<0.05)。

表4 医疗资源消耗情况比较 (n/%)
3 讨论
鼓室成形术目前是消除感染、修复穿孔鼓膜、重建中耳传音结构及改善术后听力最有效的手术方法[5]。传统的显微镜手术是耳外科的主要术式。显微镜下操作具有高质量的三维立体手术视野和良好的照明条件,便于术者双手进行各种精细操作。然而,当病变位于上鼓室、面神经隐窝、窦脑膜角等隐蔽部位,显微镜的观察使用可能会受到限制;术中为了清除隐匿病灶,保护重要结构,需要破坏更多的骨性结构以暴露术野[6]。与显微镜相比,耳内镜下操作,术者可以抵近观察中耳细微结构,具有角度周全、视野清晰等优势。Kozin等[2]报道耳内镜在对隐蔽部位的观察上有明显优势。耳内镜还被证实能够保持外耳的完整性,对耳道软组织的损伤较小,从而减少组织肿胀、伤口疼痛、出血、瘢痕、耳道狭窄等术后并发症的发生[7],Choi等[8]报道接受耳内镜下手术患者术后第1天的疼痛远小于显微镜下手术患者。我们推断,耳内镜手术的微创性有助于减轻患者的生理和心理负担,加快术后恢复,缩短住院时间,并更好解释了LA下行耳内镜手术的可行性。本研究结果在一定程度上也反映了临床实际情况。本中心耳内镜手术几乎适用于所有无耳道狭窄或先天性畸形的COM病例。尽管如此,耳内镜手术仍存在一些不足,例如需要单手操作、术中镜头易污染或起雾影响成像、二维平面手术视野以及内镜光源对中耳或内耳造成热损伤的可能性[9]。
在本研究中,耳内镜组和显微镜组鼓膜愈合率和术后并发症发生率相近,2组间差异无统计学意义(P>0.05)。Choi等[8]研究认为,耳内镜和显微镜下鼓室成形术的鼓膜愈合率分别为100%和95.8%(P>0.05)。Dundar等[10]比较了耳内镜和显微镜下Ⅰ型鼓室成形术患儿的鼓膜愈合率,术后观察12个月,发现两者差异无统计学意义(87.5%vs. 94.3%,P>0.05)。这些研究也证实了本研究结果。对于显微镜组术后出现1例重度感音神经性听力损失患者,我们认为与该患者手术持续时间过长以及噪声刺激、机械损伤内耳有关;术后并发乳突炎和持续耳漏考虑是乳突内和鼓室隐蔽部位病变清除不彻底所致。
术后听力恢复是评价鼓室成形术效果的另一个重要指标。Dundar等[10]报道,术前耳内镜组和显微镜组平均ABG(20.40 dBvs. 21.34 dB,P>0.05)与术后2组平均ABG(8.12 dBvs. 8.13 dB,P>0.05)差异均无统计学意义。本研究结果与之类似。我们也观察到2组在听力恢复(术前和术后ABG、平均听力增益和术后听力改善百分比)方面差异无统计学意义,表明2种术式的术后听力恢复效果相当。
本研究中,显微镜组的大多数患者在GA下接受治疗,相比之下,耳内镜组使用LA的比例高得多;耳内镜组平均手术、麻醉时间明显少于显微镜组。结果表明,耳内镜手术可以通过缩短手术时间、麻醉时间来减少医疗资源的消耗,这与其他学者[8,11]的报道相一致。这些差异可能是2种不同手术方式造成的。显微镜下采用耳后入路,手术切口相对较大,需要较长时间来处理软组织和缝合切口;相反,耳内镜手术经耳道入路,进入鼓室时间短,只留下获取移植物的小切口,组织损伤少,从而减少完成手术、麻醉所需时间。此外,显微镜手术时,耳道狭窄或弯曲的患者可能需要磨除耳道部分骨质,以便获得足够的手术视野,而耳内镜可提供多角度术野以及足够的操作空间,且无需进行骨性耳道的磨除,有助于节省手术及麻醉时间[7]。
本研究以时间节点而不是基于疾病的严重程度来决定术式,将导致一定程度的选择偏倚。术者在使用耳内镜手术之初,接受耳内镜手术的部分患者不可避免处于术者的经验学习曲线过程,这可能导致结果偏倚。此外,所有术前评估、手术操作、术后随访均由通信作者单独完成,避免了不同外科医师之间的差异,但可能会增加评估过程中的偏倚。本研究还存在诸多限制性因素,如本研究仅是一项单中心回顾性对比研究,样本量太小,随访期较短等。
有研究[12]报道显微镜下鼓室成形术的手术成功率为90%~98%;然而,耳内镜手术效果仍缺乏广泛的接受度。在本研究中,通过耳内镜下鼓室成形术获得了95.8%的移植成功率,听力得到了令人满意的改善,并且没有发生术后并发症。本研究表明,在非胆脂瘤型COM治疗中,耳内镜手术至少可以达到与传统显微镜手术相同的效果,并在手术时间、麻醉时间等医疗资源消耗方面更具优势。然而,尚需更多前瞻性大样本多中心随机对照研究,以证实这一结论。

