新型冠状病毒肺炎及其CT影像表现的研究概述
汪琼,尹柯,秦丽莉,伍建林
1.大连大学附属中山医院放射科,辽宁 大连 116001;
2.大连市第六人民医院放射科,辽宁 大连 116001
自2002年爆发严重急性呼吸综合征(SARS)以来,已有研究表明在其自然宿主蝙蝠中发现了大量SARS相关冠状病毒(SARSr-CoV),其中某些SARSr-CoV可能会感染人类[1-2]。而18年后的2019年12月,一种与SARSr-CoV相关的新型冠状病毒肺炎在全球迅速蔓延播散。2020年1月30日,世界卫生组织(WHO)宣布该疫情为国际关注的突发公共卫生事件(PHEIC)。2020年2月7日,中国国家卫生健康委员会将我国新型冠状病毒感染的肺炎命名为“新型冠状病毒肺炎”,简称“新冠肺炎”。2020年2月11日,国际病毒分类委员会将先前临时命名的2019年新的冠状病毒(2019-nCov)更名为严重急性呼吸综合征冠状病毒-2(SARS-CoV-2)[3],同一天WHO将新型冠状病毒引起的疾病命名为2019冠状病毒病(coronavirus disease 2019,COVID-19)。由于SARS-CoV-2感染后潜伏期长、传染性强、临床症状隐蔽、不确定性因素多,导致预防和治疗困难。本文旨在通过收集并归纳现有数据及文献研究以对COVID-19有一个全面系统的认识,同时强调胸部CT检查在此次疫情预防和控制中的重要意义,有效发挥放射科医生在防治这种新型呼吸道传染病中的作用。
1 病因学及传染来源
1.1 病因学 SARS-CoV-2是一种有包膜的单股正链RNA病毒,属于β冠状病毒属,因其表面有长9~12 nm的尖峰类似王冠而得名[4-6]。与其他β-冠状病毒不同的是SARS-CoV-2最初的病毒复制不仅发生在上呼吸道黏膜上皮(鼻腔和咽部),还可发生在消化道等其他器官,该病毒可能存在的多器官侵害使得COVID-19临床表现复杂多样,尤其在疾病早期难以诊断。有研究对病毒基因组分析表明,SARS-CoV-2与来自中国东部舟山的bat-SL-CoVZC45、bat-SL-CoVZXC21两种蝙蝠源性SARS样冠状病毒(SARS-like Cov)密切相关,序列同源性高达88%[7-9]。另有学者研究发现SARS-CoV-2与SARS-CoV同源性仅79%[10],存在大量可变翻译,这提示SARS-CoV-2变异快并具有较强的宿主适应性。
1.2 传染来源 目前研究表明,蝙蝠可能是SARS-CoV-2的自然宿主,该病毒可能通过穿山甲、蛇或其他野生动物等中间宿主向人类传染转移[11-12]。而根据基因研究的结果以及武汉市华南海鲜市场中蝙蝠及其他野生动物的存在,SARS-CoV-2可能源自于海鲜市场及其周边地区受蝙蝠或其粪便污染的相关物质[1,8]。但也有研究发现早期病例样本基因型可能来自华南海鲜市场之外,并推测华南海鲜市场并非唯一的暴露源头[13]。多名学者的研究支持了从蝙蝠到人的传播链理论,而动物宿主的发现对COVID-19源头防控具有重要意义[14-15]。
2 流行病学
2.1 传染源 现有研究显示确诊的感染患者为COVID-19主要传染源,且处于潜伏期的患者及隐性感染者也可作为传染源,其中隐性感染者因无症状难以及时被发现和隔离,从而导致控制疾病传播的难度加大,这种情况既往在SARS中并没有发生[16-17]。还有研究发现处于恢复期的患者也可检测到病毒的存在,提示病毒也可能具有一定传染性[18]。
2.2 传播途径 目前认为经呼吸道飞沫传播和接触传播是主要的传播途径。虽然有学者也分别从广东、深圳及美国患者的粪便中检测出SARS-CoV-2的RNA,但SARS-CoV-2粪-口传播途径尚待明确[19-20]。有观点认为含有病毒的飞沫可以通过气溶胶的形式漂浮至远处造成远距离的传播,但目前尚无关于气溶胶在传播SARS-CoV-2方面的研究和数据,也还未出现可能由气溶胶传播的聚集性疫情。同时该病毒是否可经母婴传播还需进一步论证。
2.3 易感人群 因COVID-19是一种新型呼吸道传染病,各年龄段人群均普遍易感。COVID-19患者、处于潜伏期的患者及无症状隐性感染者的密切接触者是SARS-CoV-2感染的高危人群。老年人和合并哮喘、糖尿病、心脏病等基础疾病的人群感染SARS-CoV-2的风险可能增加。同时医务工作者身处疫情前线,与患者的多次密切接触导致其感染风险增高。
3 临床表现与实验室检查
COVID-19的潜伏期为1~14 d,多为3~7 d。临床以发热、乏力、干咳为主要表现,少数伴有鼻塞、流涕、咽痛和腹泻等症状。轻型或普通型患者仅表现为低热、轻微乏力等,无肺炎表现(此时仍具有传染性);重症患者多在发病1周后出现呼吸困难和/或低氧血症,严重者可快速进展为急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、脓毒症休克、难以纠正的代谢性酸中毒、出凝血功能障碍和多器官功能衰竭(multiple organ failure,MOF)。多数患者预后良好,少数患者病情危重。老年人及有慢性基础疾病者预后较差,死亡率较高。钟南山院士等研究显示重症比例达15.74%(173/1 099),病死率为1.36%[21]。
患者发病早期外周血白细胞总数正常或减少(94.1%),淋巴细胞计数减少(82.1%)[21-22],多数患者C反应蛋白(CRP)和血沉升高,降钙素原正常。患者的鼻咽拭子、痰、下呼吸道分泌物或血液标本实时荧光RT-PCR检测新冠病毒核酸检测阳性是诊断COVID-19的“金标准”。
4 胸部CT在COVID-19检测中的作用
由于SARS-CoV-2导致的急性传染性呼吸道疾病多表现为胸部炎性病变,且多项研究[21,23]表明薄层肺部CT可早期发现COVID-19的肺部病变,因此胸部CT检查在疾病的早期诊断和评估中显得尤为重要。尽管目前确诊COVID-19的“金标准”仍是病毒核酸检查[24],但是因为资源紧缺、采样误差、低病毒载量、假阴性、处理时间长等问题导致很多疑似患者不能及时确诊,而胸部CT检查因其操作简单、及时、快捷、灵敏度高等优点在患者筛查中起到重要辅助作用。尽管COVID-19与其他病毒性肺炎的CT影像学表现高度重叠,胸部CT可存在假阳性,但考虑到疫情的迅速蔓延,在疫情的紧急控制中一些假阳性是可以接受的。
蒋南川等[25]研究发现肺部HRCT可在亚临床期检查及短期随访内早期发现潜伏期的患者。亚临床期即密切接触确诊患者后无任何临床症状的时期,此期核酸检测多为阴性但仍具有传染性,早期发现有利于患者的及时隔离和治疗。伍建林等[26]也指出胸部CT检查不仅可早期敏感发现包括轻微渗出在内的几乎所有肺部病变(疑似病例如出现磨玻璃影为主要表现者是确诊的重要依据),而且还在COVID-19患者治疗随访中反映病变的转归及疗效评估等方面发挥重要作用。
AI等[27]对武汉地区1 014例同时行胸部CT和RT-PCR检查的COVID-19患者进行回顾性分析,该研究表明COVID-19筛查、综合评价和随访应考虑胸部CT检查,尤其是在疫情严重的地区。迄今为止CT影像已被推荐作为中国湖北地区COVID-19临床诊断的主要依据。但根据钟南山院士的研究,仅依靠CT能够确诊的COVID-19准确率为76.4%。胸部CT虽然敏感度高,但特异性低,因此CT在COVID-19的病原学诊断方面是不能取代核酸检测的。
5 CT影像学表现
目前国内大部分学者提出COVID-19主要累及肺间质,主要CT表现为磨玻璃改变、“铺路石征”(即小叶间隔增厚和小叶内线状影与磨玻璃影叠加)、晕征、反晕征、支气管充气征等[28-30]。此外有学者在临床实际工作中发现“蒲公英果实征”也常出现于COVID-19患者的胸部CT中[31]。吴婧等[32]首次提出“胸膜平行征”,即在胸膜下分布且病灶最大径与胸膜平行,该研究中此征象发生率为75.3%,是COVID-19典型的影像学表现且具有特征性。
基于目前的临床实践及研究[26,30,33],将 COVID-19的CT表现分为3个阶段:(1)早期:少数轻症患者胸部CT可呈阴性表现,余多表现为单发或多发的磨玻璃样密度(ground glass opacity,GGO)结节状、斑片或片状影,多数边缘不清。病变多分布于中、下叶胸膜下或沿支气管血管束分布,内可见增粗血管影及充气支气管征,部分可见小叶间隔增厚及“铺路石征”,见图1。(2)进展期:病变进展时可见病灶增多、范围增大、密度增高,病灶内实变影增多。病灶还可出现融合或部分吸收,融合后病变范围及形态常发生变化,不完全沿支气管血管束分布,见图2。(3)重症期:病变进一步发展,双肺见弥漫性密度不均实变影,可见空气支气管征,非实变区可呈斑片状GGO表现。双肺大部分受累时呈“白肺”表现(提示急性弥漫性肺泡损伤导致的气腔水肿),肺结构扭曲,叶间胸膜和双侧胸膜常见增厚,并少量胸腔积液,呈游离或局部包裹性,见图3~图5。
6 COVID-19与其他病毒性肺炎的鉴别诊断
6.1 SARS及MERS 因SARS-CoV-2、SARS-CoV和MERS-CoV同属β冠状病毒,三者在临床症状和影像学特征上十分相似,但也存在差异[34-36],见表1。COVID-19起病缓慢,潜伏期长,发病隐匿,早期临床表现不典型;SARS多数感染者在较短时间内即可出现明显的临床症状,如呼吸困难、复发或持续的发热等,且病情进展较快;MERS可诱导肾损伤故其进展较SARS更快,可快速进展为ARDS、MOF甚至死亡。COVID-19最初的CT表现多是双肺胸膜下多发气腔病变;SARS早期CT表现更多是单侧、局限性病变,其影像表现进展更为迅速,可进展为双肺弥漫性磨玻璃改变;MERS的CT表现多为胸膜下、基底部气腔病变,伴广泛的GGO和实变,不同的是痊愈后约1/3患者肺部可遗留纤维化改变。吴婧等[32]研究显示COVID-19以轻症为主,较SARS及MERS预后好。

图1 早期女性患者,35岁,既往体健。右肺下叶前基底段胸膜下见斑片状磨玻璃影,边界不清

图2 进展期男性患者,36岁,既往体健。右肺中、下叶胸膜下散在斑片状、片状磨玻璃影,部分病灶融合,局部小叶间隔增厚及血管影增粗

图3 重症期男性患者,46岁,既往高血压、糖尿病病史。双肺胸膜下见多发片状实变影及磨玻璃影,部分病灶融合,内见空气支气管征,小叶间隔增厚

图4 重症期女性患者,78岁,既往高血压病史。双肺弥漫性磨玻璃影,下叶胸膜下病灶融合实变,内见空气支气管征

图5 重症期男性患者,53岁,既往体健
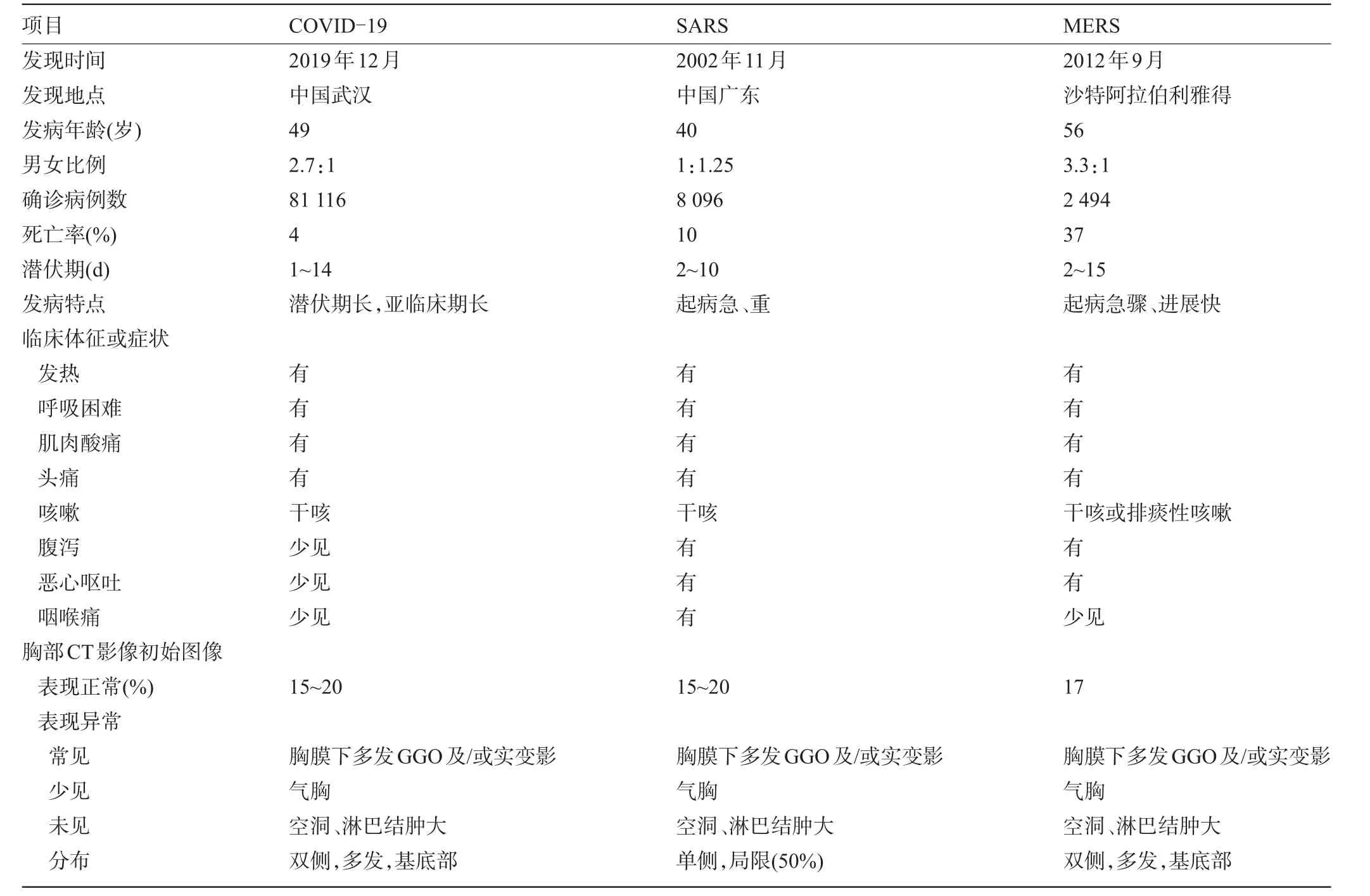
表1 COVID-19与SARS、MERS的临床及影像学特点比较
6.2 流感病毒性肺炎 流感病毒属于正黏液病毒科的病毒种类,以甲型流感病毒性肺炎常见,如H1N1、H5N1、H7N9等。其潜伏期较COVID-19短,多为1~3 d,起病初期可出现发热、头痛、咳嗽、肌痛等流感样症状,后出现呼吸困难、咯血样稀薄痰。相比COVID-19,重症流感患者常合并基础疾病,易出现急性肾损伤、中毒性脑病等严重并发症。病变早期CT表现为分布于一侧胸膜下或支气管血管束周围的类圆形GGO,逐渐进展为双肺小叶间隔增厚并弥漫多发GGO,以下叶、胸膜下为著,可伴有沿支气管血管束分布的多个不规则实变区(提示弥漫性肺泡损伤或双重感染)。各类病毒性肺炎的临床表现类似,CT表现无特异性,广泛存在“同影异病”现象,故明确的流行病学史及快速准确的病原学诊断依旧是鉴别不同病毒性肺炎的核心。
7 结语
综上所述,当具有特征性的胸部CT征象及实验室检查、明确的流行病学接触史和典型的临床症状时,强烈提示可能为COVID-19,但病原核酸检查仍是确诊标准。COVID-19的典型CT征象为双侧胸膜下多发GGO及/或实变影,以中、下叶为主。胸部CT检查不仅有助于COVID-19的及时诊断,并且对早期筛查和预防COVID-19起着至关重要的作用,同时还是评估感染的严重程度和疾病进展的关键,可指导临床决策。

