右侧额部巨大非典型脑膜瘤一例
王艳艳,陈明,蒋小莉,姜云惠
荆门市第二人民医院静脉配置中心1,影像中心2,病理科3,湖北 荆门 448000
非典型脑膜瘤是一种中间型肿瘤,2016年世界卫生组织(WHO)中枢神经系统肿瘤病理分型将其分为Ⅱ级,属于潜在恶性肿瘤,临床比较少见,占全部颅内脑膜瘤的4.7%~7.2%[1]。本病临床缺乏特异性,临床医生对其认识不足,术前很难明确诊断。现对我院经病理诊断的一例巨大非典型脑膜瘤的临床特点、影像学特征及诊疗进行分析、总结,以引起临床医生的足够重视。
1 病例简介
患者男,57岁。因“左侧肢体乏力1个月余”于2019年11月14日入院。现病史:患者自诉1个多月前无明显诱因出现左侧肢体乏力,无头痛、头晕,无恶心、呕吐。入院主要体格检查:患者神志清楚,精神可,双眼视物模糊,视力下降,双瞳等大等圆,光反应强。外院行MRI提示:右侧额叶占位性病变。门诊遂以“颅内占位性病变”收入我院。
CT检查:右侧额部见截面大小约8.6 cm×6.0 cm团状稍高密度影,周缘环以薄层低密度影,双侧侧脑室后缘变窄,中线结构向左侧移位;动脉期病灶明显强化,内见多发血管影,右侧大脑前动脉及右侧大脑中动脉受压推移(图1)。初步诊断:右侧额部占位性病变、并脑疝形成,考虑脑膜瘤可能。MRI检查:右侧额部见一类圆形团块状稍长T1、稍长T2信号,大小约6.4 cm×8.9 cm×8.5 cm,边界较清楚,内部信号不均匀,其内可见长条状血管流空信号,邻近脑实质及侧脑室明显受压向左侧推移,中线结构向左侧移位(图2A、2B);增强扫描,右侧额部病灶呈明显不均匀强化信号,邻近脑膜增厚、呈明显强化信号(图2C)。初步诊断:右侧额部占位性病变、并脑疝形成,考虑:①脑膜瘤;②血管外皮细胞瘤。
上述影像学检查发现,此肿瘤血供非常丰富,为防止术中大出血的分险及能够有效减少、阻断肿瘤血供,经过科室讨论后先行脑血管造影+颅内肿瘤供血血管栓塞术。造影过程中可见右侧额部异常血管网形成,分别由右侧颞浅动脉、右侧颈内动脉分支及左侧颈外动脉分支共同供血(图3)。与患者及患者家属充分沟通后,经微导管超选至右侧颞浅动脉分支(肿瘤的主要供血血管),给予适量明胶海绵(350~560 U)行肿瘤栓塞治疗,造影显示原异常血管网明显减少,其余颅脑动脉及其分支显影良好。
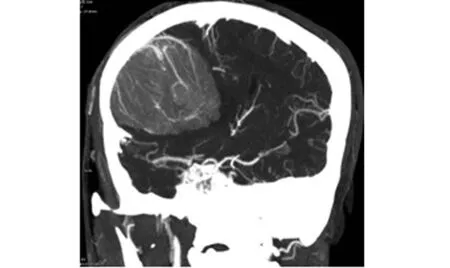
图1 右侧额部一团状稍高密度肿块,动脉期病灶明显强化,内见多发血管影

图2 右侧额部一类圆形团块状灶,边界较清楚
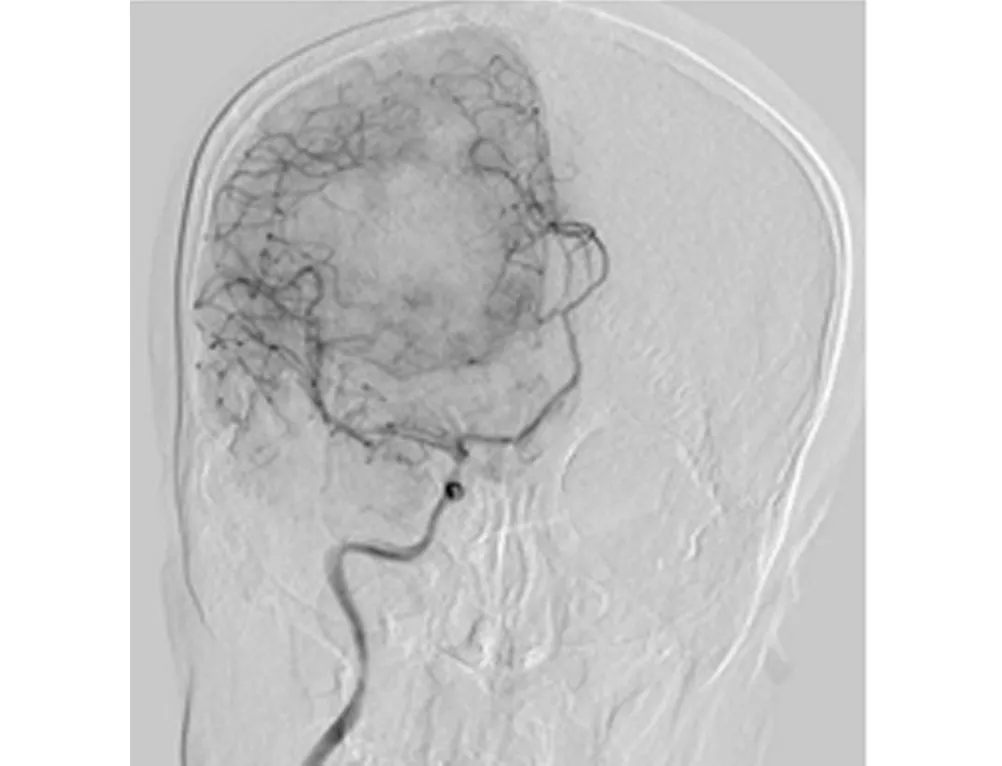
图3 右侧额部异常血管网,呈“抱球征”改变
次日在全麻下行右侧额叶占位性病变切除术,手术所见:铣刀铣开类椭圆形骨瓣,可见硬膜张力较高,并可见两支较粗脑膜动脉呈暗黑色,考虑为介入栓塞后脑膜动脉,部分硬膜瘤化,广泛渗血,以电凝止血彻底后,严密悬吊并剪开硬膜,即见暗红色坏死肿瘤组织溢出,清除部分坏死的肿瘤组织后,可见一支暗红色粗大动脉及数条细小分支动脉,用电凝逐一凝闭,肿瘤呈灰红色,与蛛网膜黏连紧密,瘤周血供较丰富,小心沿肿瘤边缘分离肿瘤,并分块切除,将瘤化硬脑膜组织一并切除,肿瘤镜下全切,瘤腔彻底止血,肿瘤组织送病检。
病理检查:肉眼所见病灶灰白灰红囊壁样组织,囊内壁附灰白灰红块状组织,质脆。镜下可见脑膜皮样瘤细胞及梭形瘤细胞,瘤细胞呈卵圆形,胞界不清,呈束状、片状、漩涡状排列疏松,细胞丰富,可见核分裂像,局部可见坏死,小血管增生(图4)。免疫组化:Vimentin(+),EMA(+),CK(-),GFAP(-),S-100(-),Ki67(约5%+)。术后病理诊断:右额非典型脑膜瘤(WHOⅡ级)。
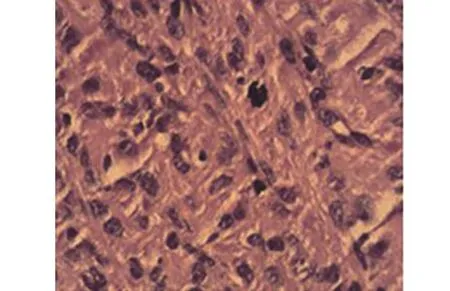
图4 镜下见脑膜皮样瘤细胞及梭形瘤细胞,细胞丰富,可见核分裂像,小血管增生(HE×100)
2 讨论
非典型脑膜瘤可发生于任何年龄,好发于30~40岁,以成年男性多见。病灶往往生长缓慢,早期临床上缺乏典型的症状与体征,经常在体检或行头颅CT检查时无意间发现,当肿瘤增加到一定程度后,不同部位的病灶压迫相邻组织结构时,临床表现各异,可表现出头痛、头晕、呕吐、记忆力下降、视力模糊、肢体障碍等症状和体征[2-3]。
随着多排螺旋CT(multidetector CT,MDCT)、MRI及DSA的广泛应用与普及,薄层扫描、多平面重组(multiplanar reconstruction,MPR)、多序列扫描、动态观察血供等技术能从不同角度可以更加立体、直观、准确的显示肿瘤的性质、大小、密度或信号特征、血供、生长方向以及与周围组织结构的毗邻关系等特征,大大提高非典型脑膜瘤术前诊断准确率。综合相关文献[4-9]分析及本病例特点,巨大非典型脑膜瘤主要有以下影像学特征:①肿瘤多呈圆形或椭圆形,边界较清楚,病灶范围较大,直径多大于5 cm,可向各个方向生长,周围结构多不同程度受压移位,致使少数病灶与正常组织结构难以分辨;②病灶密度或信号多均匀,CT平扫多呈等密度或稍高密度,其内可见点状或斑片状钙化影;MRI扫描T1WI多呈等信号或稍低信号,T2WI多呈等信号或稍高信号,其内钙化灶在T1WI、T2WI均为低信号;③动态增强扫描,肿瘤多呈均匀明显强化,部分病灶在轴位和矢状位上可显示肿瘤邻近脑膜增厚并明显强化,形成典型的“脑膜尾征”;④肿瘤血供丰富,时常可见异常增粗的肿瘤供血动脉,MRI平扫多表现为T1WI、T2WI均为低信号的流空效应,增强扫描T1WI可见“彗星尾”样明显强化;⑤肿瘤周围可出现不同程度的环形瘤周水肿,具体的瘤周水肿原因及机制至今尚无统一定论;⑤少数病灶会伴有不同程度的周围骨质增生及局部骨质结构侵蚀破坏;⑥DSA造影检查肿瘤的血供异常丰富,通常由颈内和颈外动脉双重供血,可见“抱球样”的改变。在影像学方面,非典型脑膜瘤需与以下疾病鉴别:胶质瘤、血管外皮细胞瘤、颅内孤立性纤维瘤、生殖细胞瘤等鉴别。
非典型脑膜瘤是一种生物学行为介于良性和恶性之间的肿瘤,血供较丰富,因肿块体积较大,与周围组织紧密相连,手术过程中容易出血及损伤周围结构,并且其预后较差。术前影像学分析对临床治疗及手术方案的选择有明显的指导意义,可以确定手术切除的范围和程度,制定合理的手术策略。
综上所述,巨大非典型脑膜瘤是一种临床少见、发病率极低的脑膜瘤,由于大多年轻医生缺乏对该病的认识,故借此病例以丰富对非典型脑膜瘤的认识,提供影像诊断经验。根据上述文献报道及本病例图像表现,该肿瘤具有一定特征性的影像学表现,仔细观察其影像特征,有助于术前早期诊断、术前评估,可为临床治疗及手术方案的制定提供更直观、有价值的影像学信息。

