S-Detect 技术应用于超声诊断乳腺包块的影响因素及与超声医师联合诊断的分析
闫 虹,李 响,程慧芳,王学梅,张义侠,康 姝
(中国医科大学附属第一医院超声科,辽宁 沈阳 110001)
有文献报道乳腺癌在女性恶性肿瘤中发病率居首位[1],近年来,乳腺超声被广泛应用于乳腺疾病的日常检查,因此乳腺疾病的检出率日渐增多。为了提高超声医师诊断的符合率出现了很多新兴的技术,例如弹性成像、乳腺自动成像技术、计算机辅助诊断技术(Computer aided diagnosis,CAD)[2-9]。CAD 技术是数字图像处理、模式识别等技术的综合应用,它是通过图像采集、图像预处理、ROI 域分割、特征提取和分类识别等模块实现的。 CAD 技术于超声诊断上的应用降低了超声医师诊断的主观性、 减少了漏诊率。 而S-Detect 是近期发展起来的一种对于特定包块的形态学特征的图像分析的CAD 软件[10]。 S-Detect 是由三星医疗研发搭载在RS80A 设备上,并已经商品化能够应用于临床日常操作。 S-Detect 依靠对乳腺检查病理的大数据分析得出的病变特征为基础,为临床检查选定图像提供良恶性的判别建议。迄今对于S-Detect 的应用的中外文献数量相对较少[10-16]。为了S-Detect 更有针对性的应用于日常超声检查,本文旨在研究对于S-Detect 应用于乳腺包块中的结果有哪些影响因素, 并在与医师的联合诊断中参考这些影响因素以进一步提高联合诊断的价值及其一致性,且至今尚无研究探讨对于S-Detect 应用于乳腺包块的影响因素。
1 资料和方法
1.1 研究对象
选取2018 年6—8 月于中国医科大学附属第一医院乳腺外科住院并在我科进行乳腺三维超声检查及S-Detect 检查并手术获得病理的453 位女性患者,年龄 16~83 岁,平均(43.40±12.20)岁,排除穿刺获得病理的患者以及行超声检查之前进行放化疗的患者。
1.2 研究方法
采用三星公司RS80 超声诊断仪, 探头频率5~13 MHz,选择乳腺检查条件。 由一位9 年资乳腺超声医师对患者行乳腺超声检查并手动测量乳腺病灶的最大径线、 标记病灶的象限, 同时进行S-Detect检查并留存图像,病灶所在深度由S-Detect 软件自动识别。
S-Detect 软件采用了为乳腺定制的卷积神经网络技术, 采用深度学习模型直接从数据中自动学习特征。 操作者在进行乳腺超声检查的同时即可进行S-Detect 检查并得到分析结果。 当操作者进入SDetect 软件并选定了包块后软件自动识别包块边界(图1),对于软件自动识别的包块边界不满意者,由超声医师手动更改,软件将对导入的图像进行移位、调整大小、 扭曲等图像转换处理以利于不同形状包块进行更好的识别。 对于S-Detect 图像中形状、方向、边缘、后方特征及回声模式等特征由软件自动识别,软件将美国放射学会BI-RADS 分级作为对包块进行标准化分析归类的标准得出结果,即可能良性、可能恶性(图2,3),并最终生成报告。
由另一位3 年资乳腺超声医师 (此时对S-Detect 评价未知)第一步根据2013 年版美国放射学会BI-RADS 分级对所有留存的图像做出超声诊断,即3 类、4A 类、4B 类、4C 类和 5 类,第二步结合 S-Detect 诊断结果初次联合诊断, 第三步结合S-Detect诊断结果及其影响因素与病理回归分析的其他影响因素再次联合诊断。

图 1a,1b S-Detect 软件自动识别乳腺病灶边界。 图2 S-Detect 对病灶自动分析并显示结果 (可能良性)。图3 S-Detect 对病灶自动分析并显示结果(可能恶性)。Figure 1a, 1b. The breast lesion boundary was identified by S-Detect.Figure 2. The lesion was automaticly analyzed, then displaying the result that was probably benign. Figure 3.The lesion was automaticly analyzed,then displaying the result that was probably malignant.
1.3 统计学方法
采用统计学软件SPSS 18.0 及MedCalc 15.2.2进行数据分析。以病理结果为金标准,计算S-Detect及超声医师对乳腺包块诊断的敏感性、特异性、符合率、正确指数、阳性似然比、阴性似然比、Kappa值。应用卡方检验对不同组别的敏感性、 特异性和符合率进行比较, 当对象小于5 时, 采用Fisher 精确检验。 采用Logistic 回归分析方法研究各种因素与病理诊断良恶性的关系。 超声医师的诊断结果以及联合诊断结果根据2013 年版美国放射学会BI-RADS分级, 可能恶性率 3 级 (0%~<2%)、4A 类 (2%~<10%)、4B 类(10%~<50%)、4C 类(50%~<95%)、5 类(≥95%),故以 4A 类为截点,即 3 类、4A 类为可能良性,4B、4C、5 类为可能恶性。 用 ROC 方法评估不同诊断方法诊断乳腺包块良恶性的诊断价值, 以曲线下面积表示。 检验水准为P<0.05 有统计学意义。
2 结果
2.1 诊断结果
病理结果:453 位女性患者,共581 个包块。 其中良性411 个,恶性170 个。
S-Detect 诊断结果:可能良性279 个,可能恶性302 个。
超声医师诊断结果:3 类 68 个,4A 类 298 个,4B 类 95 个,4C 类 98 个,5 类 22 个。 可能良性 366个,可能恶性215 个。
2.2 S-Detect 影响因素分析
S-Detect 影响因素分析见表1。
2.2.1 病理类型分组
S-Detect 整体诊断符合率为72.10%。 S-Detect诊断导管内乳头状瘤的符合率较诊断浸润性导管癌、导管内原位癌、纤维腺瘤及腺瘤样增生及S-Detect 整体诊断的符合率低,且差异有统计学意义(P<0.05,Pearson 卡方值=8.36;P=0.04,Pearson 卡方值=3.71;P=0.02,Pearson 卡 方 值=4.84;P=0.02,Pearson卡方值=4.45)。 S-Detect 诊断浸润性导管癌较诊断导管内乳头状瘤、乳腺病及S-Detect 整体诊断的符合率高,且差异有统计学意义(P<0.05,Pearson 卡方值=8.36;P=0.01,Pearson 卡方值=6.23;P=0.04,Pearson 卡方值=3.16)。
2.2.2 乳腺包块最大径线分组

表1 S-Detect 影响因素分析
病灶<2 cm 组良性病灶265 个占74.23%,4 cm>病灶≥2 cm 组良性病灶95 个占51.91%,病灶≥4 cm组良性病灶18 个占43.90%。 病灶<2 cm 组敏感性72.10%较4 cm>病灶≥2 cm 组敏感性42.50%高,且差异有统计学意义 (P=0.01,Pearson 卡方值=7.12)。各组特异性均大于80%。 各组间的特异性及符合率比较均无统计学差异。
乳腺病最大径线为(15.73±8.50)mm,导管内乳头状瘤最大径线为(16.54±9.76)mm,纤维腺瘤及腺瘤样增生最大径线为(19.14±9.34)mm,浸润性导管癌最大径线为(24.19±12.06) mm,导管原位癌最大径线为(37.52±22.32) mm。 导管内原位癌、浸润性导管癌的最大径较乳腺病、导管内乳头状瘤、纤维腺瘤及腺瘤样增生的最大径大, 且差异有统计学意义(P<0.05)。
2.2.3 患者年龄分组
各组间的敏感性、 特异性及符合率比较均无统计学差异。
2.2.4 乳腺包块所在象限分组
左侧乳腺病灶位于外下象限特异性71.40%,其余各组特异性均大于80.00%。 各组间的敏感性、特异性及符合率比较均无统计学差异。
2.2.5 乳腺包块深度分组
各组间的敏感性、特异性、符合率比较均无统计学差异。
2.3 各种因素、S-Detect 与病理的关系的Logistic回归分析
为了分析各种因素、S-Detect 与病理的关系,我们以病理给出的结果为因变量, 以各种因素及SDetect 诊断结果为自变量,建立一个Logistic 回归模型。 赋值如下:病理中良性=0,恶性=1;年龄中(年龄<30 岁)=1,(30≤年龄<40)=2,(40≤年龄<50 岁)=3,(50≤年龄<60)=4,(年龄≥60 岁)=5;S-Detect中可能良性=0,可能恶性=1;最大径线中(病灶<2 cm)=1,(4 cm>病灶≥2 cm)=2,(病灶≥4cm)=3;象限中乳头处=0,右乳外上象限=1,右乳内上象限=2,右乳内下象限=3,右乳外下象限=4,左乳内上象限=5,左乳外上象限=6,左乳外下象限=7,左乳内下象限=8;深度中病灶(深度<0.5 cm)=1,(0.5≤深度<1.0 cm)=2,(1.0 cm≤深度<1.5 cm)=3,(深度≥1.5 cm)=4。Logistic 回归得出3 个有意义的影响因素 (年龄、SDetect、包块最大径)(P<0.05)。 见表 2。
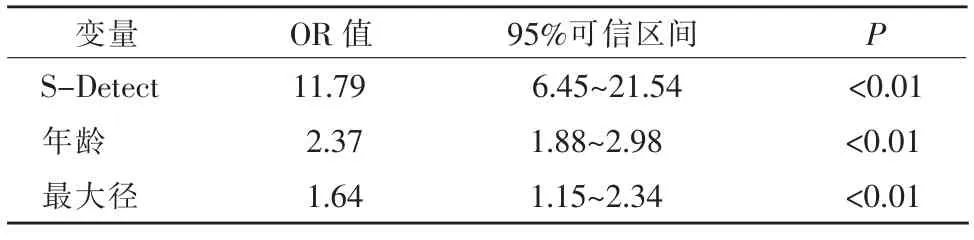
表2 Logistic 回归变量结果表
2.4 不同诊断方法诊断效能的比较
比较S-Detect、超声医师、超声医师联合S-Detect(初次联合诊断)、 超声医师联合 S-Detect 并参考年龄、最大径及S-Detect 的影响因素(再次联合诊断)的不同诊断方法,结合ROC 曲线分析(图4),并计算不同诊断方法的敏感性、特异性、符合率、正确指数、阳性似然比、阴性似然比、Kappa值(表3)。再次联合诊断较其他诊断方法的ROC 曲线下面积大,符合率高,再次及初次联合诊断较超声医师单独诊断特异性高,且差异有统计学意义(P<0.05),而初次联合诊断较超声医师诊断的符合率, 再次联合诊断较初次联合诊断及超声医师诊断的敏感性并无统计学差异。

图4 不同方法的ROC 曲线。Figure 4. The ROC curves of different methods.
3 讨论
近年来, 新兴诸多乳腺诊断新技术来辅助超声医师诊断,提高诊断的符合率,来达到早发现、早诊断、早治疗的目的。 然而,在新技术的应用中要了解技术本身的影响因素, 才能真正达到提高符合率的目的。 本文旨在研究超声医师联合S-Detect 及其影响因素与病理回归分析的影响因素应用于乳腺病灶中以提高诊断符合率。
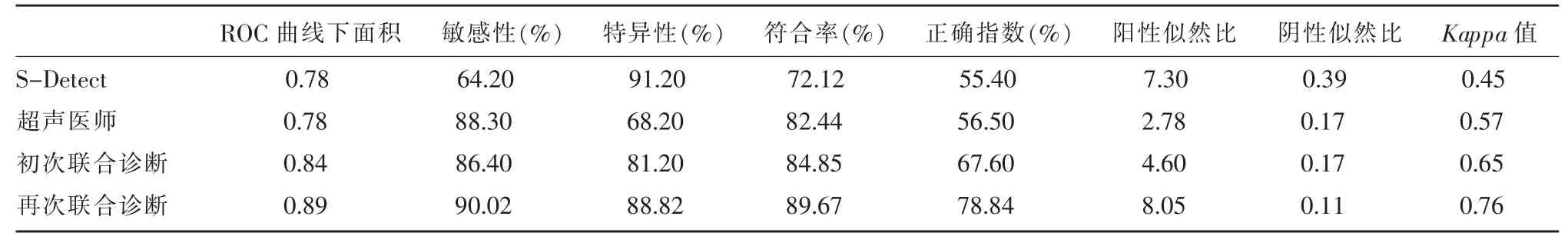
表3 不同诊断方法在乳腺包块中的诊断价值
国外有文献表明S-Detect 诊断的特异性较医师高[13-15],与本文S-Detect 诊断的特异性较高的结论相一致, 且本研究对恶性病灶进一步进行病理类型分组,其中浸润性导管癌S-Detect 诊断的符合率较高,考虑是由于S-Detect 是一种基于图像形态学分析的软件,提取图像的局部特征得到全局特征[10],而恶性乳腺包块的特征包括形状、方向、边缘、后方特征及回声模式更有特点, 对于系统更加容易识别和辨认。 故而在超声医师操作中怀疑乳腺包块为浸润性导管癌, 同时S-Detect 得出可能恶性的结果,能够增加超声医师诊断的信心。 本研究病理分型中S-Detect 诊断导管内乳头状瘤的符合率较低, 考虑是由于导管内乳头状瘤中央型多位于乳头后方的扩张导管中,乳头处的包块包含乳头,故形态较纠集,边界较不规则,乳头处腺体较周围腺体回声更低,血流较周围丰富,且导管内乳头状瘤的形态较多样,部分特征与恶性病灶的局部特征相似, 故而S-Detect诊断导管内乳头状瘤符合率较低。本研究中病灶<2 cm组敏感性较4 cm>病灶≥2 cm 组高,导管内原位癌、浸润性导管癌的最大径较乳腺病、导管内乳头状瘤、纤维腺瘤及腺瘤样增生的最大径大, 且差异有统计学意义,表明径线越小病灶倾向良性,反之则倾向恶性, 而4 cm>病灶≥2 cm 组良恶性包块比例基本相同, 说明此时最大径线的指标对良恶性的鉴别意义不大,在临床工作中发现2~4 cm 的病灶形态学表现并不特异,有些良性病灶存在局部恶性征象,故4 cm>病灶≥2 cm 良性病灶漏诊率较高。 本研究中患者年龄、 乳腺包块所在象限及深度分组组间均无统计学差异, 说明本组研究对象中年龄与包块所在象限及深度均不是S-Detect 的诊断效能的影响因素。
本研究中Logistic 回归分析结果表明,S-Detect诊断乳腺包块为可能恶性的患癌危险高于可能良性, 其 OR 值为 11.79,S-Detect 诊断乳腺包块为可能恶性的患癌危险性是可能良性的11.79 倍。 年龄每增加10 岁,患乳腺癌的风险增加2.37 倍。乳腺病灶最大径每增加0.50 cm,患乳腺癌的风险增加1.64 倍。
国内外有研究表明将S-Detect 与超声医师做联合诊断能够提高诊断的特异性, 但敏感性并无明显降低[13-15],本研究与既往研究结果相似。 Choi 等[13]研究主观联合诊断的符合率并没有显著升高, 与本研究中初次联合诊断较超声医师诊断符合率无显著差异结果相似, 但本研究进一步再次联合诊断结果表明再次联合诊断较初次联合诊断及超声医师诊断符合率显著升高。 本研究中两次联合诊断结果较超声医师与病理的诊断结果的ROC 曲线下面积及各项诊断指标好,说明S-Detect 联合诊断能够提高超声医师的诊断价值, 但是Kappa值均在0.40~0.75范围内,一致性一般,此结果与国内外研究一致[10,12]。然而再次联合诊断做出诊断的结果与病理诊断结果的ROC 曲线下面积及各项诊断指标进一步提高,说明再次联合诊断的诊断价值高,参考年龄、最大径及S-Detect 的影响因素能更有效的提高超声医师的诊断价值,且Kappa值大于0.75,一致性好。
近年来应用于乳腺病灶的计算机辅助诊断技术及计算机辅助检测技术逐渐成为研究热点, 主要有弹性成像技术,然而随着深度增加,线阵探头对感兴趣区的弹性低估程度越来越明显[16],对于较浅的病灶,可能由于操作者施压而导致高估病灶[17],与之相比本文研究S-Detect 技术则不受病灶深度影响;自动乳腺全容积扫描技术对于乳腺有表皮破溃或者不能受压者不适用, 由于检查过程需要对患者乳腺加压,检查时间较长,不适用于大批量的临床应用[18],且超声医师主观因素的影响,相较而言S-Detect 技术无需对患者乳腺加压,计算时间较短,且自动提取病灶特征并作出诊断避免超声医师主观因素影响;相较于基于扩散和基于支持向量机的乳腺癌超声图像诊断系统等的传统算法, 卷积神经网络的应用避免了在传统算法中复杂的特征提取设计和数据重建过程, 而是以图像作为卷积神经网络的输入自动抽取特征[19],S-Detect 技术计算时间较短,且无需离线分析,可实时显示诊断结果。
综上所述, 本研究表明在参考年龄、 最大径及S-Detect 的影响因素的前提下S-Detect 联合超声医师诊断的诊断价值更高,与病理诊断的一致性好,为S-Detect 应用于乳腺超声诊断提供理论依据。 且SDetect 技术较其他计算机辅助诊断技术及计算机辅助检测技术影响因素少, 能够更客观地提供临床辅助诊断,检测及计算时间短适用于日常临床诊断应用。
本文为单中心研究,故存在单中心偏倚,且由于病例数量有限, 如病灶位于乳头处组及标准深度≥1.5 cm 组病例数较少,可能影响研究结果,本文仅涉及低年资医师与S-Detect 的联合诊断,故期待多中心大样本以及对中高年资医师与S-Detect 的联合诊断的进一步研究。

