宫腔镜手术对子宫肌瘤患者IL-6、sCD40L水平的影响
黄鹏翀
(河南科技大学第一附属医院妇科,河南省洛阳市 471000)
子宫肌瘤是女性生殖器官最常见的一种良性肿瘤,由子宫肌层的平滑肌细胞增生而成,包含了大量的细胞外基质如胶原蛋白、牵连蛋白、蛋白聚糖,因此又被称为平滑肌瘤,其患病率可高达70%[1-2]。手术是目前子宫肌瘤的主要治疗方式,切除肌瘤可改善患者的临床症状,降低子宫肌瘤恶变的风险。近年来宫腔镜技术在妇科手术领域取得了较为显著的进展,并可以达到与腹腔镜手术相同的肌瘤剔除效果[3-4]。为观察宫腔镜手术治疗后子宫肌瘤患者白细胞介素-6(interleukin-6, IL-6)、可溶性CD40配体(soluble CD40 ligand, sCD40L)水平及并发症情况,现选取我院收治的100例子宫肌瘤患者为观察对象,探讨宫腔镜手术的临床效果。报告如下。
1 资料与方法
1.1 一般资料 纳入标准:符合子宫肌瘤的诊断标准;符合美国麻醉医师协会分级的Ⅰ~Ⅱ级;肌瘤最大直径小于10 cm;无急性生殖系统感染;患者或家属签署知情同意书。排除标准:随访期间失访和病例资料不全;宫颈肌瘤、黏膜下肌瘤及阔韧带肌瘤;合并心、肝、肾等重要器官严重疾病;妊娠期及哺乳期。根据纳入、排除标准,选取我院2018年2月至2019年2月收治的100例子宫肌瘤患者为观察对象,利用随机数字表法分为观察组和对照组,各50例。观察组年龄22~76(42.3±6.5)岁,子宫出血6例,压迫症状15例,疼痛2例,白带增多13例,不孕及流产 6例,贫血2例,无明显症状6例;对照组年龄21~76(40.1±6.9)岁,其中子宫出血7例,压迫症状16例,疼痛3例,白带增多11例,不孕及流产4例,贫血3例,无明显症状6例。两组患者的一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。本研究已获我院医学伦理委员会审批通过。
1.2 方法 对照组给予腹腔镜下子宫肌瘤剔除术。术前给予常规抗感染、压迫麻醉等准备,以脐孔、麦氏点、反麦氏点为路径,入腹后给予二氧化碳气腹,保证腹压维持在11~13 mmHg,置入腹腔镜探头,观察盆腔情况,确认子宫肌瘤数目、位置以及盆腔粘连状态,钳夹肌瘤,双击电凝切开瘤体,分离钳分离肌瘤两侧的纤维结缔组织,肌瘤切除后给予电凝止血,2-0线缝合子宫,冲洗腹腔,观察有无活动性出血,撤出腹腔镜探头,缝合皮肤,术后再次给予抗生素预防感染。
观察组给予宫腔镜下子宫肌瘤剔除术。术前给予常规抗感染以及喉罩麻醉,患者月经干净1 d后,取膀胱截石位,给予外阴、阴道消毒,探查子宫位置,通过举宫器摆动子宫至易于探查肌瘤位置,自子宫外口缓慢扩张子宫颈。给予0.9%氯化钠溶液膨胀,在直视下将12°宫腔电切镜(型号26105FA)缓慢置入子宫颈管、宫腔,肌瘤剥除方法与对照组相同。术后30 min复查血常规、电解质和即时血糖。患者术后口服抗生素3 d以预防感染。
1.3 观察指标 比较两组患者手术时间、术中出血量、术后肛门排气时间、住院天数、肌瘤剔除数量。比较两组患者手术前后血清IL-6、sCD40L水平,采用酶联免疫吸附法[5-7]检测血清IL-6、sCD40L水平。比较两组患者的治疗效果及并发症情况。
1.4 统计学分析 采用SPSS 18.0统计学软件进行数据分析,计量资料用均数±标准差(x±s)表示,组间比较采用t检验;计数资料用例数和百分率[n(%)]表示,组间比较采用χ2检验,等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 术中及术后情况比较 观察组手术时间明显长于对照组,术中出血量、住院天数、肌瘤剔除数量少于对照组,术后肛门排气时间明显早于对照组,差异均有统计学意义(均P<0.05)。见表1。
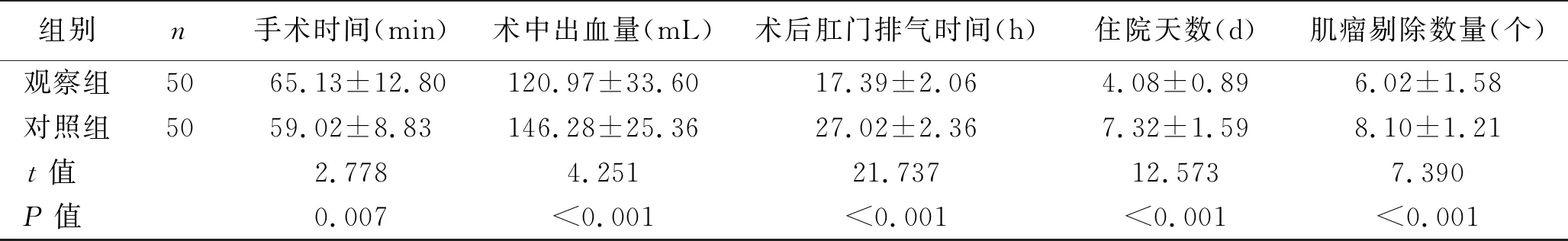
表1 两组患者术中及术后情况比较 (x±s)
2.2 血清IL-6、sCD40L水平比较 术前,两组IL-6、sCD40L水平差异无统计学意义(均P>0.05);术后,两组患者血清IL-6水平均明显升高,sCD40L水平明显降低,且观察组与对照组相比,差异均有统计学意义(均P<0.05)。见表2。

表2 两组患者手术前后血清IL-6、sCD40L水平比较 (x±s)
2.3 并发症情况 观察组术后并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后并发症情况比较 [n(%)]
3 讨 论
子宫肌瘤是育龄期女性常见的良性肿瘤,又称为纤维肌瘤、子宫纤维肌瘤[8],具有激素依赖性。由于子宫肌瘤主要是由子宫平滑肌细胞增生而成,其中有少量纤维结缔组织作为支持组织存在,故称为子宫平滑肌瘤较为确切。其常见临床症状有:(1)月经量增多、经期延长或周期缩短,个别病例月经量反而减少;(2)因子宫肌瘤压迫膀胱、直肠,出现尿频、尿急、排尿不畅甚至尿潴留,大便不畅、排便后不适感,以及肾盂积水等状况;(3)部分患者表现为下腹坠胀感、腰背酸痛,肌瘤蒂扭转或者变性时可产生急性腹痛,肌瘤合并子宫内膜异位症者则可有痛经;(4)由于子宫腔增大,子宫内膜腺体增多,使得白带增多;(5)肌瘤压迫输卵管可导致管腔不通畅,黏膜下肌瘤可阻碍孕囊着床或影响精子进入宫腔,巨大子宫肌瘤还可引起宫腔变形,妨碍孕囊着床及胚胎生长发育导致不孕与流产;(6)由于长期月经过多会出现失血性贫血。但子宫肌瘤的病因迄今尚未明晰。子宫肌瘤发病率高达25%~30%,由于多呈隐匿性,无明显症状,所以实际患病率还要更高[8-9]。目前超声检查是最为常用的辅助诊疗方法,其可显示子宫增大、形状不规则、肌瘤数目、部位、大小及肌瘤内部是否均匀或液化、囊变等。另外诊断性刮宫[10]对于子宫异常出血,或需要鉴别子宫内膜病变情况具有重要的价值。宫腔镜检查可以直接观察宫腔形态及子宫有无赘生物,有助于黏膜下肌瘤的诊断。腹腔镜检查可以直接观察子宫大小、形态、肿瘤生长部位并能初步判断其性质。目前的治疗主要有保守观察、药物治疗及手术治疗。对于无明显症状的患者可采用观察法,定期进行检查,随时关注病情有无恶化;病情严重者可采用服药治疗。常用药物主要有:(1)应用促性腺激素释放激素激动剂,但不能长期服用,仅用于手术前的处理[11];(2)米非司酮可使肌瘤体积缩小,但是停药后肌瘤多再变大[12];(3)达那唑常用于治疗不宜手术的患者,但是会伴随体重增加,出现肝功能损害等副作用。最后就是手术治疗,手术治疗根据患者的生育需求可采取子宫切除或者肌瘤切除,主要有开腹手术、腹腔镜手术、宫腔镜手术。目前宫腔镜手术已经得到患者的认可,在临床上取得了较好的治疗效果。调查发现行宫腔镜手术治疗后患者的并发症较少,出血量少,患者的满意度高,患者生活质量改善相对较好。
综上所述,宫腔镜下子宫肌瘤剔除术治疗子宫肌瘤是安全有效的,具有术中出血少、术后并发症少等优点,相对于腹腔镜手术具有较好的临床推广价值。

