1 454张门急诊泌尿系感染抗菌药物处方点评与分析
刘立丽
(北京市昌平区中西医结合医院药剂科,北京 102208)
目前,泌尿系感染的年发病率为1.8%,是医疗相关感染中的常见类型[1]。门急诊抗菌药物治疗方案常以经验性治疗为主,需要考虑多方面因素,如感染的部位、发病的情况(单纯性和复杂性程度)、当地耐药菌情况、用药史及抗菌药物特点等。抗菌药物的遴选是较为复杂的过程。当前,我国细菌耐药程度日益升高[2-4]。门急诊抗菌药物的合理使用是防止细菌耐药的第一道防线。然而,文献中对泌尿系感染抗菌药物使用情况及不合理用药的分析甚少。本研究对北京市昌平区中西医结合医院(以下简称“我院”)门急诊泌尿系感染处方进行点评与分析,以期为临床合理用药提供参考。
1 资料与方法
1.1 资料来源
采用回顾性分析方法,利用四川美康医药软件处方点评系统抽取2018年7月至2019年12月我院门急诊处方;以“泌尿系感染”“尿路感染”“肾炎”“尿道炎”及“膀胱炎”等为检索词,选取所有的泌尿系感染抗菌药物处方,共1 454张。
1.2 方法
根据药品说明书、《处方管理办法》、《抗菌药物临床应用指导原则(2015年版)》及相关指南,对抽取的门急诊泌尿系感染抗菌药物处方的合理性进行点评与分析。采用Excel 2017软件进行统计分析,对部分内容进行帕累托图分析,寻找事件的主要矛盾。将累计构成比在0~80%区间的因素定义为主要因素(A类);将累计构成比在80%~90%区间的因素定义为次要因素(B类);将累计构成比在90%~100%区间的因素定义为一般因素(C类)[5]。
2 结果
2.1 泌尿系感染抗菌药物处方中患者的性别、年龄分布特点
所抽取的1 454张泌尿系感染抗菌药物处方中,患者年龄范围为1~96岁,主要分布于20~70岁;女性患者所占比例(935张,占64.31%)高于男性(519张,占35.69%),流行特点与相关文献一致[6]。1 454张泌尿系感染抗菌药物处方中患者的性别、年龄分布见图1。
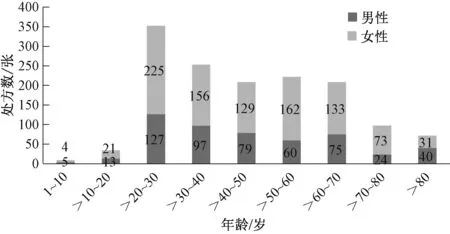
图1 1 454张泌尿系感染抗菌药物处方中患者的性别、 年龄分布Fig 1 Distribution of gender and age of patients in 1 454 prescriptions of antibiotics for urinary tract infection
2.2 泌尿系感染抗菌药物处方整体情况
2018年7月至2019年12月我院1 454张泌尿系感染抗菌药物处方中,合理处方1 382张,处方合理率为95.05%;不合理处方共72张。抗菌药物联合应用处方所占比例由2018年7—12月的7.65%降至2019年7—12月的3.95%;口服抗菌药物处方所占比例约为80%;限制使用级抗菌药物处方所占比例约为50%;氨基糖苷类抗菌药物处方所占比例由2018年7—12月的7.83%降至2019年7—12月的2.64%,见表1。
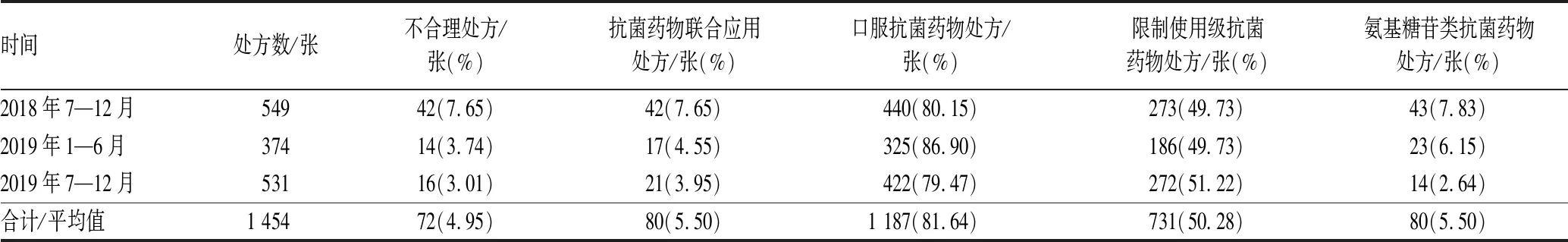
表1 2018年7月至2019年12月我院泌尿系感染抗菌药物处方整体情况Tab 1 Overall situation of prescriptions of antibiotics for urinary tract infection in our hospital from Jul. 2018 to Dec. 2019
2.3 泌尿系感染抗菌药物处方用药品种分布情况
1 454张泌尿系感染抗菌药物处方中使用的抗菌药物类别主要涉及头孢菌素类、磷霉素类、氟喹诺酮类和氨基糖苷类等,共1 530例次,其中使用最多的品种为头孢克肟(472例次);头孢克肟、磷霉素、硝呋太尔、头孢克洛、头孢呋辛和左氧氟沙星的使用例次数累计构成比在0~80%范围内,是药品遴选品种的主要因素;头孢唑肟、依替米星的使用例次数累计构成比分别为84.51%、89.74%,是药品遴选品种的次要因素;其他品种为一般因素,见表2、图2。
2.4 泌尿系感染抗菌药物处方不合理情况
72张不合理处方,诊断不全处方2张;用药不适宜处方70张(75例次),主要集中于适应证不适宜、遴选药品不适宜、剂型或给药途径不适宜、用法与用量不适宜以及联合用药不适宜,见表3。
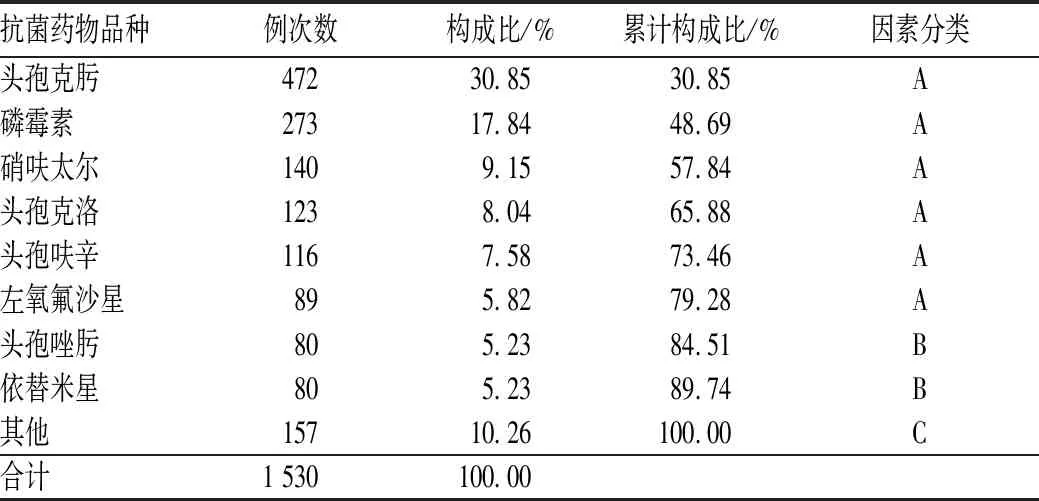
表2 泌尿系感染抗菌药物处方用药品种及构成比Tab 2 Categories and constituent ratio of prescriptions of antibiotics for urinary tract infection
3 讨论
3.1 主要不合理问题类型及案例
3.1.1 诊断不规范:抗菌药物的使用品种及剂型与感染的位置和疾病的复杂性有直接关系。本研究中,部分处方笼统诊断为“泌尿系感染”,导致药师不能准确判断用药合理性。例如,对于单纯性膀胱炎,使用口服剂型且在尿路中浓度较高的抗菌药物,启用相对较短疗程即可。如果处方中使用注射剂型、抗菌药物级别过高及疗程过长是不适宜的。有学者提出,临床诊断应该采用国际疾病分类编码标准化,以便于利用信息化手段分析用药合理性,及时提醒不合理用药[7]。因此,处方诊断的完整性能为医师和药师带来更多的获益,是有必要规范管理的内容。

图2 泌尿系感染抗菌药物处方药品使用频次主要 因素及次要因素的帕累托图Fig 2 Pareto diagram of main factors and secondary factors of prescriptions of antibiotics for urinary tract infection

表3 泌尿系感染抗菌药物处方用药不适宜类型分布Tab 3 Distribution of improper types of prescriptions of antibiotics for urinary tract infection
3.1.2 适应证不适宜:抗菌药物对病原菌作用较弱或无效,不能预防或治疗感染为适应证不适宜。本次处方点评中发现如下几方面问题。(1)未考虑抗菌药物组织分布特点。部分病例没有关注抗菌药物代谢特点,导致治疗失败。例如,某42岁男性患者,诊断为“输尿管结石、泌尿系感染”,处方开具盐酸莫西沙星氯化钠注射液0.4 g,静脉滴注,1日1次。盐酸莫西沙星以肝脏代谢和胆汁排泄为主要清除途径,只有20%的药物活性成分经尿路排泄,不适用于泌尿系感染尤其是复杂性泌尿系感染的治疗[8]。多年来,氟喹诺酮类抗菌药物用于泌尿系感染的治疗在多数医师意识中已经形成了固定的模式,但每种药品有自己的独特之处,笼统使用是不准确的。泌尿系感染的治疗需要选择在尿路中浓度较高的抗菌药物,如β-内酰胺类抗菌药物头孢呋辛、头孢他啶,氟喹诺酮类抗菌药物左氧氟沙星等,其在尿路中的活性成分达80%及以上[9]。又如,某73岁老年女性,诊断为“肾盂肾炎”,处方开具磷霉素氨丁三醇散3 g,口服,1日1次。该药在尿液中的浓度较高,是很好的治疗下尿路感染的药物,但其在血液中的浓度较低,而上尿路感染中可能并发血流感染,建议选用血药浓度和尿药浓度均高的药物。(2)未根据常见致病菌及细菌耐药特点选药。调查中发现,个别处方开具甲硝唑用于泌尿系感染的治疗。甲硝唑对脆弱拟杆菌、艰难梭菌等厌氧菌的抗菌效果较好,一般用于腹腔、妇科等厌氧菌感染的治疗,其对泌尿系感染常见致病菌革兰阴性菌及肠球菌无效。2016年CHINET中国细菌耐药监测数据显示,尿道标本分离菌种中,革兰阴性菌占76.4%,其中大肠埃希菌占46.3%,克雷伯菌属占9.4%,肠球菌属占19.2%,铜绿假单胞菌占4%。门急诊的经验性用药应针对常见致病菌及药物抗菌谱特点选用抗菌药物。
3.1.3 遴选药品不适宜:药品遴选不仅需要考虑疗效,更需要关注不良反应。本次处方点评发现,氨基糖苷类抗菌药物硫酸依替米星氯化钠注射液用于尿路感染为泌尿系感染抗菌药物处方药品使用频次的次要因素,且部分处方使用疗程较长。从抗菌谱范围来看,氨基糖苷类抗菌药物对尿路感染常见致病菌效果较好,且在尿路中的浓度较高,约90%以原形药经肾小球滤过排出。药品说明书提示,该药有泌尿系感染的适应证。但是近年来发现,氨基糖苷类抗菌药物多次给药后可在肾皮质、内耳淋巴液中蓄积,并消除缓慢,具有严重的耳、肾毒性,一般不用于单纯性上、下尿路感染初发病例的治疗[10-11]。另有学者指出,氨基糖苷类抗菌药物依替米星对泌尿系统的损害集中在老年、男性人群中,肾损伤的程度可能与给药剂量及累计用药时长有关[12]。因此,对于泌尿系感染中氨基糖苷类抗菌药物的使用,应严格把握适应证。氨基糖苷类抗菌药物的应用可见于住院的复杂重症感染,在上泌尿系感染肾盂肾炎的治疗中仅使用1次,随后替换为氟喹诺酮类抗菌药物口服治疗满14 d[8,13]。总之,目前替代药物较多,考虑相关耳、肾毒性,氨基糖胺类抗菌药物已不作为门急诊泌尿系感染治疗的重要药物。
3.1.4 剂型或给药途径不适宜:本次处方点评发现,部分处方剂型或给药途径不适宜。例如,单纯性下尿路感染能口服用药的患者仍然选择注射剂型,导致资源浪费,给疾病治疗造成不必要的麻烦,违背了“能口服不注射”的原则。对于下尿路感染,建议选用在尿路中浓度较高且覆盖常见致病菌的药物,如左氧氟沙星片、磷霉素氨丁三醇散等口服剂型[14]。
3.1.5 用法与用量不适宜:(1)药品使用剂量不足。针对不同的感染部位及致病菌,药物使用剂量应有所区别。例如,某30岁女性患者,诊断为“尿道炎”,处方开具阿奇霉素肠溶片0.5 g,1日1次。该药在全身分布广泛,并且在组织中的浓度高于血浆浓度,但仅20%经尿液排出[15]。由于在我国阿奇霉素对肺炎链球菌的耐药程度较高,因此该药多用于不典型病原体和A、C、G族链球菌的治疗,使用剂量为0.5 g,1日1次。阿奇霉素对尿路感染常见致病菌的效果较差,仅用于沙眼衣原体及非多种耐药淋病奈瑟菌所致的尿道炎,使用剂量为单次口服1 g。针对不同感染类型和致病菌,药物用量差距大,值得医师关注。(2)药品给药剂量过高。例如,某35岁女性患者,诊断为“膀胱炎”,处方开具左氧氟沙星片0.5 g,1日1次。治疗单纯性下尿路感染时,由于左氧氟沙星在尿液中的浓度远高于血药浓度,建议应用较小的剂量0.2 g,1日1次。而治疗上尿路感染,尤其是较严重的感染时,应用左氧氟沙星的剂量应偏大。因此,不同的感染部位及程度与用药剂量相关;另外,对于时间依赖性抗菌药物如头孢菌素,也不是单次剂量越高疗效越好。衡量药效学参数的指标是抗菌药物浓度超过最低抑菌浓度(MIC)的持续时间(即%T>MIC),通常当药物浓度达到最小有效浓度的4~5倍后,再增加药物浓度并不会增加抗菌效能。(3)给药频次不适宜。未根据抗菌药物的药动学/药效学特点优化给药方案。由于药品说明书的滞后性及部分医师药学知识的欠缺,本次处方点评发现氟喹诺酮类抗菌药物左氧氟沙星1日用药频次过多的问题。该类药物为具有一定抗菌药物后效应的浓度依赖性抗菌药物,药动学/药效学指标为曲线下面积(AUC0-24)/MIC和峰浓度(Cmax)/MIC,比值大小与抗感染疗效、防耐药突变密切相关。因此,除环丙沙星由于半衰期短,不良反应有一定浓度依赖性,仍需1日2~3次给药外,其他氟喹诺酮类抗菌药物均应1日1次给药,以达到最佳的治疗效果[9,14]。另外,在调查中发现,氨基糖苷类抗菌药物依替米星注射液由于生产厂家不同,药品说明书更新速度不一,其1日给药频次有所区别(一般为1日1~2次)。由于氨基糖胺类抗菌药物与肾小管上皮细胞刷状缘的结合属于饱和动力学,故低的维持浓度比高的、间歇的浓度更有利于摄取。与多次给药相比,相同总剂量一次给药的肾毒性发生明显延迟,且疗效不降低,甚至反而升高[16]。因此,为优化治疗方案、减少不良反应,建议1日1次给药更佳。
3.1.6 联合用药不适宜:本次处方点评中可见不必要的联合用药。对于单纯性下尿路感染,磷霉素氨丁三醇散对尿路感染常见致病菌大肠埃希菌、肺炎克雷伯菌和粪肠球菌已经有了较好的疗效,在不发热的情况下没必要联合应用其他抗菌药物。
3.2 总结与改进措施
门急诊抗菌药物的使用多数是经验性用药,考验医师的综合判断能力,是较为复杂的过程。参照药品说明书是审核处方适应性的基本标准,但药品说明书存在部分滞后性,因此,抗菌药物应用指南也是优化治疗方案的重要参考;患者是独立的个体,掺杂了疾病的复杂因素,如可能合并结石、肿瘤及糖尿病血糖控制不佳等特殊情况,选用药物的品种、剂型和疗程均应有所区别。部分医师没有熟知抗菌药物的特点,未用其所长;没有根据流行病学资料推测可能的致病菌选用药物。药师在处方审核过程中,针对出现频次较高的人群、使用量靠前的药物进行重点关注,将不合理处方问题类型向科室及主管部门反映,发布不合理用药警示,开展合理用药宣教。经过反馈管理,取得了阶段性成果,处方合理率稳步升高,联合用药处方明显减少,氨基糖苷类抗菌药物的使用频率明显降低。因调查处方中不能全面体现患者的完整信息,如化验指标、合并症及发热情况等,因此,在精准判定用药合理性方面可能存在部分欠缺。有学者调查,门诊泌尿系感染患者多以轻中症患者多见(膀胱炎占60%)[17]。因此,虽然从诊断到处方的过程中符合规范要求,但选药级别是否存在过高的问题仍有待商榷,可能在今后改进,降低处方中抗菌药物的使用级别,选择更优的治疗方案。

