经皮与开放椎弓根钉内固定治疗胸腰椎骨折的疗效比较*
吴溢峰 谭洁詠 吴焯鹏 钟姣红
(广东省开平市中心医院骨科,开平 529300)
胸腰椎骨折是脊柱外科常见的疾病,多为高能量损伤,主要表现为腰背部疼痛、活动受限,严重的骨折合并脊髓、神经损伤可伴有下肢麻木、截瘫、二便失禁、性功能障碍等,经前路或后路开放手术减压、复位、内固定是目前的主流术式。开放手术减压复位效果确切,但椎旁肌剥离多,创伤大[1]。对于无神经损伤的胸腰椎骨折,目前更倾向于经皮椎弓根钉内固定,相对开放手术,切口小,肌肉剥离少,创伤小[2,3],然而,部分学者认为其减压、复位效果欠佳,适应证窄[4]。本研究回顾性比较我院2017年2月~2019年6月经皮与开放椎弓根钉内固定治疗54例单节段不伴神经损伤的胸腰椎骨折,评价两者疗效,报道如下。
1 临床资料与方法
1.1 一般资料
本研究54例,男37例,女17例。年龄25~59岁,(41.5±10.6)岁。均有胸背痛或腰背痛,翻身、坐立或站立困难,无肋间神经痛,无下肢麻木、乏力、大小便失禁等症状及体征。受伤原因:交通事故15例,高处坠落33例,重物砸伤6例。病程1~11 d,平均6.0 d。常规术前X线、CT、MRI检查,明确骨折部位T10~L2。AO分型为A型骨折:即累及椎体前部结构[椎体和(或)椎间盘],伴或不伴椎管占位,MRI示无脊髓损害表现,不伴脊柱后方张力带结构损伤。合并原发性高血压5例,糖尿病3例,血压、血糖水平术前控制良好。既往均无脊柱外伤及手术史。手术方式由术者与患者充分沟通后根据其需求进行选择(患者经济条件好,愿意微创手术,行经皮椎弓根钉;患者经济条件差,行开放手术):经皮组23例,开放组31例。2组一般资料比较无统计学差异(P>0.05),具有可比性,见表1。
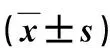
表1 2组术前一般资料比较
病例选择标准:①单节段胸腰椎骨折;②AO分型为A型;③年龄18~60岁;④伤后2周内的新鲜骨折。排除标准:①骨质疏松、结核、肿瘤等所致的病理性骨折;②合并脊髓、神经损害;③合并严重内科疾病无法耐受手术;④有脊柱外伤及手术史。
1.2 方法
经皮组:气管插管全身麻醉。俯卧位,在C形臂X线机透视辅助下,确定目标椎体经皮椎弓根钉的进钉点(椎弓根外上缘),并用手术标记笔标记好其体表投影。在其稍偏外做长约1.5 cm切口,穿刺针以合理的头倾及内倾角进针,通过椎弓根顺利进入目标椎体前中1/3交界处,正侧位透视位置均满意后,拔出针芯并插入导丝,三级软组织扩张器逐级分离扩开软组织通道后,保留第3级扩张器,移除其余扩张器,攻丝,并经导丝拧入中空椎弓根钉,C形臂透视位置满意后,选取合适长度的连接棒,塑形后从皮下置入椎弓根钉的U型槽,伤椎撑开复位后依次拧紧固定螺帽,C形臂X线机透视骨折椎体复位且椎弓根钉固定牢固后,全层缝合切口。
开放组:气管插管全身麻醉。俯卧位,以骨折椎体棘突为中心做长约8 cm纵行切口,切开皮肤、筋膜层,沿骨膜下剥离椎旁肌,至显露伤椎上下邻椎的上关节突和横突交界点,并置入椎弓根钉,将塑形的连接棒置入椎弓根钉U型槽,对伤椎进行纵向撑开,并拧紧固定螺帽。C形臂X线机透视确认椎体复位满意后,逐层缝合切口。
1.3 观察指标
手术时间(切皮开始至缝皮结束)、手术切口长度、术中出血量[手术期间负压吸引量-冲洗量+纱布吸血量(一块大纱布吸血量30 ml,一块小纱布吸引血量5 ml)]、住院时间(出院标准:术后切口引流胶片/管已拔除,手术切口无红肿及渗液,连续3 d以上无发热,胸背痛、腰背痛明显缓解,翻身不受限,配戴支具/腰围坐立、站立疼痛无加重,复查X线、CT显示骨折复位良好,内固定物牢固无松脱)及并发症发生情况,比较2组术前、术后1周、3个月、12个月疼痛视觉模拟评分(Visual Analogue Scale,VAS)和Oswestry功能障碍指数(Oswestry Disability Index,ODI)、椎体前缘高度、后凸Cobb角。
1.4 统计学分析
2 结果
所有手术均顺利完成,未出现脊髓、神经、血管损伤等严重并发症。在手术时间、切口长度、术中出血、住院时间方面,经皮组明显优于开放组(P<0.05),见表2。经皮组切口均一期愈合,未发生感染及皮缘坏死;开放组浅表感染2例,局部皮缘坏死1例,经换药或清创缝合后延期愈合;所有病例均未发生深部感染。2组并发症发生率差异无统计学意义(P=0.253)。54例随访12~19个月,(15.5±2.3)月。2组术后1周VAS评分、ODI均较术前明显改善(P<0.05),且经皮组VAS评分、ODI显著低于开放组(P<0.05);2组术后3、12个月VAS评分、ODI进一步下降(P<0.05),见表3、4。术后1周2组椎体前缘高度、Cobb角均较术前明显恢复(P<0.05),但2组间差异无统计学意义(P>0.05),且3、12个月随访时均未见2组椎体前缘高度的丢失和Cobb角增加(P>0.05),见表3、4。
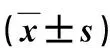
表2 2组围术期指标比较

表3 2组术前后VAS评分比较 分
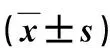
表4 2组手术前后ODI、椎体前缘高度和Cobb角比较
3 讨论
脊柱胸腰段是生理弯曲中后凸的胸弯与前凸的腰弯相移行处,此处应力集中,故为脊柱骨折的常发部位[5,6]。胸腰椎骨折常表现为胸腰背疼痛,重者可伴局部畸形、感觉、运动及性功能障碍、大小便失禁等。对于无神经损害症状的胸腰椎骨折是否需要手术目前仍存在争议[7,8]。保守治疗可避免手术创伤及节省手术费用,但需长时间卧床,期间可能出现并发症(如褥疮、坠积性肺炎等)。开放性椎弓根钉内固定术可为伤椎提供可靠的支撑,允许早期起床活动,但存在创伤大、出血多、术后椎旁肌疼痛和肌肉失神经性萎缩、坏死、纤维化等手术并发症以及二次手术取出内固定等缺点[9]。因此,在无神经损害症状的胸腰椎骨折的治疗方面,部分学者主张行微创经皮椎弓根钉内固定手术[10]。
经皮椎弓根钉治疗无神经损伤症状的胸腰椎骨折的手术目的[11]:恢复椎体正常的序列及高度,防止畸形愈合及其所导致的椎旁肌失平衡、肌肉劳损导致的长期腰背痛等后遗症,早期的可靠内固定允许早期起床活动,避免长期卧床的不便及并发症的发生。手术关键技术:①单节段骨折常主张短节段的跨伤椎行上下邻椎内固定,尽可能保留脊柱单元的运动功能,即固定而不融合。②对于突出于椎管内的占位骨块的处理,无神经损伤者,一般不需要直接减压,通过术前的过伸体位及术中椎弓根钉的撑开复位紧张后纵韧带常可获得较满意的间接复位效果。③术中穿刺要求穿刺针触及骨面时,正位X线片所示穿刺针尖应在椎弓根投影的外侧缘,当穿刺针到达椎弓根内侧缘时,侧位X线片所示穿刺针应稍微超过椎体后缘,否则经皮椎弓根钉置入时可能出现内壁骨折的风险,因为椎弓根钉要比穿刺针粗。④椎弓根钉的置入尽量贴近椎弓根上缘,平行椎体上终板即可,不主张采取上位椎体增加头倾角,下位椎体增加尾倾角的倒八字置钉法,后者容易增加椎弓根上下皮质骨壁的骨折的风险,导致把持力下降,撑开复位时出现椎体的切割现象。⑤进行适当程度的连接棒预弯,在下位椎弓根钉固定螺帽紧固连接棒时,上位椎弓根钉U型槽中,连接棒应略微翘起,在紧固上位椎弓根钉固定螺帽时,可在螺帽与连接棒的衔接处形成支点,通过对上位椎弓根钉的提拉增加伤椎前方的牵张,进一步恢复伤椎前缘高度。
经皮组手术时间、切口长度、术中出血量、住院时间均明显短于或少于开放组(P<0.05),经皮组术后1周VAS评分、ODI明显小于开放组(P<0.05)。另一方面,术后2组椎体前缘高度、Cobb角较术前有所恢复,但经皮组与开放组术前后组间比较均无显著性差异(F=0.000,P=0.985;F=0.678,P=0.414)。我们认为经皮椎弓根钉内固定治疗无神经损伤胸腰椎骨折的优势在于,手术过程中经椎旁肌纤维钝性、有限分离,有效减轻椎旁肌血管及神经的损伤,较大程度避免术后椎旁肌失神经萎缩及纤维化等缺点。因此,术后腰痛程度更低,功能障碍指数也更小,可获得更满意的疗效,有利于早期功能康复。同时,经皮椎弓根钉内固定由于小切口,对椎旁肌肉剥离少,出血少,手术的时间窗可更早,早期手术治疗可取得较理想的效果,但充分的术前准备是降低手术风险,取得良好效果的保障[12]。从中远期随访结果看,本研究经皮椎弓根钉内固定与开放性椎弓根钉内固定均未出现内固定松动、断裂、椎体切割等并发症。我们认为经皮空心椎弓根螺钉固定完全可满足胸腰椎骨折患者术后早期在支具辅助下活动的负荷需求,不需要过分担心其与传统实心椎弓根钉相比是否存在把持力不足的情况[13]。
综上所述,经皮椎弓根钉内固定技术作为保守与开放手术之外的第3种选择,治疗无神经损伤的胸腰椎骨折,疗效确切,患者主观满意度较高,有利于术后的快速康复,但需严格把握手术适应证,避免错误治疗和过度治疗。

