腹腔镜直肠癌根治术后患者的长期生存及其影响因素
蒋富兵
广东省惠州市第三人民医院普外一区 516002
直肠癌是临床常见的恶性肿瘤,发病率和致死率较高,会对患者的健康和生命安全构成严重的威胁[1]。腹腔镜根治术是直肠癌的重要治疗手段,科学合理地实施该术式,可有效稳定患者病情,改善患者预后[2]。术后长期生存率是评价腹腔镜直肠癌根治术效果和预后主要指标之一,延长长期生存率是腹腔镜根治术治疗直肠癌的重要目标[3]。但是,腹腔镜根治术治疗直肠癌,由于各种主客观因素的存在,会对患者的长期生存造成深远的影响,加强对相关影响因素的分析,对长期生存率的提升有着十分重要的意义[4]。为此,本文回顾性分析我院收治的70例行腹腔镜根治术治疗的直肠癌患者长期生存的影响因素。现报道如下。
1 资料与方法
1.1 一般资料 选取2014年2月—2018年2月在我院接受腹腔镜根治术治疗的直肠癌患者70例进行回顾性分析,其中男38例,女32例;年龄45~78岁,平均年龄(62.31±5.42)岁。纳入标准:(1)符合临床关于直肠癌的诊断标准[5];(2)符合腹腔镜根治术的手术指征;(3)均为首次确诊和治疗患者;(4)签署知情同意书;(5)经医院伦理委员会批准。排除标准:(1)急诊手术病例(如肠梗阻、穿孔、出血等);(2)局部复发或者转移患者;(3)非腹腔镜根治性手术患者;(4)精神和认知异常,无法配合完成相关调查研究者;(5)临床基本信息和资料不完善者。
1.2 方法 全部患者均接受腹腔镜根治术治疗:取膀胱截石位,行气管插管全麻,脐孔穿刺置入腹腔镜,采用五孔法建立操作平台。在腹腔镜下找到腹主动脉,并打开后腹膜,分离肠系膜下动脉根部,再用钛夹在距腹主动脉根部1cm处离断血管,由内向外游离结肠系膜,再沿直肠固有筋膜和盆壁筋膜间隙进行锐性分离,进一步分离直肠前壁和精囊,女性患者则沿直肠生殖膈平面分离。在肿瘤下2cm处用切割器离断直肠,根据肿瘤大小在下腹部做小切口,用塑料保护切口,将肿瘤沿切口拖出腹腔,切除病变肠段。重建气腹,做乙状结肠和直肠端—端吻合,冲洗盆腔并放置引流管。
1.3 观察指标 术后进行为期5年的随访,包括电话随访、上门随访以及聊天软件随访等。70例患者失访6例,完成随访64例。分析术后5年随访的结果(死亡和生存)以及术后5年生存率的危险因素。
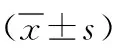
2 结果
2.1 术后5年随访患者生存情况 所有70例纳入研究的患者,64例完成随访,随访成功率为91.43%;失访6例,随访失败率为8.57%。随访成功的64例患者,随访时间3~60个月,平均随访时间(53.26±4.78)个月;随访失败的6例患者,随访时间1~54个月,平均随访时间(35.46±5.13)个月。64例随访成功患者中,死亡23例,死亡率为35.94%;生存41例,生存率为64.06%。41例生存患者中,无病生存32例,无病生存率为78.05%。
2.2 术后长期生存的单因素分析 在性别、年龄、体重指数、分化程度等因素方面,术后5年生存和死亡患者相比较,差异无统计学意义(P>0.05)。在TNM分期、病理大体分型、是否淋巴结转移、是否侵犯脉管、是否侵犯神经、手术方式、术后并发症方面,术后5年生存和死亡患者相比较,差异有统计学意义(P<0.05)。如表1所示。

表1 术后长期生存的单因素分析
2.3 术后长期生存的多因素分析 将发生术后5年死亡视为因变量,各项单因素视为自变量,行Logistic多因素回归分析显示,腹腔镜Hartmann术、术后合并2种及以上并发症、TNM分期Ⅲ期、发生淋巴结转移、溃疡型肿瘤是腹腔镜直肠癌根治术后患者长期生存的独立危险因素(P<0.05)。如表2所示。

表2 术后并发症多因素情况分析
3 讨论
腹腔镜根治术是一种微创性手术,是治疗直肠癌的主要手段,目前已被广泛应用在直肠癌的治疗中,主要术式包括LAR术、LAPR术、Hartmanm术等。相较于传统开腹手术治疗,腹腔镜根治术治疗直肠癌,术中出血量更少,术后疼痛更轻,功能性指标恢复更快,并发症更少,体现了创伤小、恢复快、并发症少的特点和优势,对患者的术后恢复更加有利。对于恶性肿瘤患者的根治性手术治疗,是否在长期生存方面保持优势,是评价该根治术效果的重要指标。目前,临床对于腹腔镜根治术后长期生存的报道不一。本文结果显示,64例完成随访的患者,术后5年生存率为64.06%,明显低于临床相关报道的73.84%[6]。因此,了解腹腔镜直肠癌根治术后患者长期生存率的影响因素至关重要,对判断临床预后有重要的参考价值和意义。
本文结果显示,在影响腹腔镜根治术长期生存的危险因素中,腹腔镜Hartmann术、术后合并2种及以上并发症、TNM分期Ⅲ期、发生淋巴结转移、溃疡型肿瘤是主要因素(P<0.05)。Hartmann术是常见的腹腔镜根治术,相较于LAR术、LAPR术,该术式更加适用于具有高龄、合并基础疾病多、肛门括约肌松弛特点的患者,而本文患者中,高龄患者较多,且多合并基础性疾病,因而选择Hartmann术更加符合实际情况[7]。术后并发症是影响预后的重要因素,但恶性肿瘤根治术后,普遍存在并发症,因此加强对并发症种类或数量的研究价值更高,并发症数量越多,对术后恢复的影响越大,甚至可直接导致患者死亡。淋巴结转移和TNM分期是判断恶性肿瘤患者病情的重要指标,分期越高病情越重,因此发生淋巴结转移和TNM分期Ⅲ期患者可能死亡率也越高[8]。溃疡型肿瘤的恶性病变程度和复杂性比较高,腹腔镜根治术治疗难度比较大,远期预后存在很大的不确定,此类患者5年内死亡的可能性也存在较大的变数。
综上所述,直肠癌患者行腹腔镜根治术后5年死亡率较高,其中腹腔镜Hartmann术、术后合并2种及以上并发症、TNM分期Ⅲ期、发生淋巴结转移、溃疡型肿瘤是独立危险因素。

