围手术期输血对人工髋关节置换术患者术后感染的影响
魏碧玉 王 颖 林秋燕 黄豪博 付丹晖 魏世金
福建医科大学附属协和医院输血科,福建省福州市 350001
人工髋关节置换术(Artificical hip replacement, AHR)是重建髋关节运动功能的一种手术,手术操作复杂,创伤大,出血风险高,而同种异体的血液输注则成为AHR重要的支持之一。有研究表明[1],患者术后感染的发生与围手术期输注异体血液密切相关,且患者术后感染的严重程度同围手术期的输血量及输血次数呈正相关。目前针对AHR患者围手术期输血与术后感染发生的关系报道并不多,同时单核细胞/淋巴细胞比值(MLR)和单核细胞(MO)在AHR患者术后早期感染方面的临床应用价值尚不明确。本研究回顾性分析经我院骨科行AHR的249例患者临床资料,探讨围手术期输血对AHR患者术后MO、MLR值和发生感染的影响,旨为科学合理的用血和早期感染的辅助诊断提供依据。
1 资料与方法
1.1 临床资料 选取2016年1月—2020年1月于我院骨科行AHR的249例患者,根据围手术期有无输血进行分组,观察组58例,其中男28例、女30例,平均年龄为(58.43±15.79)岁;对照组191例,其中男100例、女91例,平均年龄为(58.69±12.24)岁。两组患者的性别、年龄和体重等临床资料差异无统计学意义(P>0.05),具可比性。
1.2 选择标准 纳入标准:AHR的患者术前常规预防性静滴头孢类抗生素,术后未使用抗生素,术前、术后和输血后1~3d分别进行血常规检查。排除标准:(1)术前30d内有感染的患者;(2)合并血液病的患者;(3)有活动性出血或多发创伤的患者;(4)临床资料不全的患者。
1.3 血制品种类 本研究中的血制品全部来自福建省血液中心,1U悬浮红细胞计量100ml,1个治疗量单采血小板计量200ml,血浆量按实际容量计算。观察组按输血情况进行分组,血液输注量≥800ml为大量输血组,血液输注量<800ml为常规输血组。
1.4 院内感染诊断标准 参照卫生部2001年颁布的《医院感染诊断标准(试行)》[2]。
1.5 观察指标 分析观察组和对照组、大量输血组和常规输血组的术后感染率,比较观察组和对照组、感染组和未感染组的WBC、NE、LY、MO和MLR值。
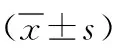
2 结果
2.1 感染情况分析 本研究249例AHR患者中,术后22例发生感染,感染率为8.84%。观察组的术后感染率(20.69%)明显高于对照组(5.24%),其中大量输血组的感染率(40.00%)明显高于常规输血组(13.95%)(P<0.05),具体见表1。数据提示围手术期输血增加术后的感染率,其中大量输血的患者感染风险比常规输血组大。
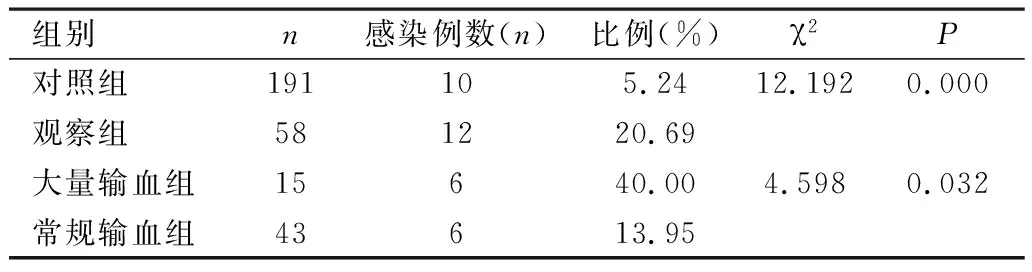
表1 输血组与未输血组感染率
2.2 血常规相关指标分析 术后的MO比较,观察组高于对照组,感染组高于无感染组(P<0.05)。观察组和对照组的术前及术后WBC和LY比较均无统计学差异(P>0.05),具体见表2。

表2 血常规相关指标分析
2.3 MLR值的分析 术前观察组和对照组的单核细胞/淋巴细胞比值(MLR)比较,术前感染组和无感染组的MLR值比较,均无统计学差异(P>0.05)。术后观察组的 MLR值(0.90±0.12)高于对照组(0.68±0.30)(t=2.474,P=0.002);术后感染组的MLR值(1.02±0.70)高于未感染组(0.70±0.35),差异具有统计学意义(t=3.49,P=0.000)。
3 讨论
随着我国老龄化的加剧,发生髋关节疾病的患者也随之增加,选择进行AHR的患者也日益增多,AHR患者术后发生感染的问题引起临床的重视,但目前关于围手术期输血对AHR患者术后感染的报道并不多。本研究回顾性分析了249例AHR患者的临床资料,AHR患者的感染率为8.84%,与李毓龙等[3]的报道较一致。围手术期未输血组的感染率5.24%,输血组的感染率为20.69%,其中常规输血组的感染率为13.95%,大量输血组的感染率为40.00%。笔者认为AHR围手术期输血可以增加AHR患者术后的感染率,其中大量输血的患者,感染风险更高。对于AHR围手术期患者,要提高对限制性输血的认识,科学把握输血指征,严格控制输血的剂量[4]。有报道称[5],输注同种异体血液会降低患者的免疫应答水平, 这主要与同种异体血液的白细胞或白细胞产物的影响所致,去白细胞输血技术可滤除绝白细胞,阻断炎症瀑布级联反应、利于稳定机体内环境通过改善免疫抑制、减轻炎症反应,可降低患者因同种异体输血所致的医院感染。
WBC是免疫系统重要组成部分,其中NE是急性非特异性炎症介质,半衰期较短,是病原体入侵后第一个关键的响应者,是抵御感染的第一道防线,LY是炎症反应重要调节因子。分析结果显示,术前NE、WBC观察组低于对照组,术后观察组MO、WBC和NE高于对照组,NE的升高可提示炎症,为输血使患者术后感染率明显上升的观点提供数据支持。异体输血通过NE介导,引起组织损伤,导致患者术后多器官功能障碍,从而造成感染的发生[5]。LY术前观察组高于对照组,术后观察组LY低于对照组。输血相关免疫抑制包括外周血LY减少,自然杀伤细胞功能下降,辅助T细胞与抑制T细胞比值下降,细胞免疫功能降低使术后感染风险增加[6]。两组的MO术前两组相当,术后观察组的MO却显著上升,而感染组的术后MO显著高于无感染组。输血组MO水平升高,可能与手术创伤及异物存留的机体应激反应,以及输血相关的免疫应激调节,进一步刺激MO水平升高相关。感染组的MO升高,其可能与多种炎症因子刺激,激活了单核细胞、巨噬细胞和组织生成并释放细胞毒素、白细胞介素、干扰素及促进细胞生长因子,参与机体免疫。在细菌感染时,MO中的CD64表达迅速增加提高细胞的噬菌功能,清除免疫复合物、抗原呈递和刺激炎症介质释放,加速靶细胞死亡[7]。本研究中感染组和未感染组的WBC及NE水平无显著差异,笔者认为抽血取样的时期可能为感染早期,其峰值还未出现,而感染早期MO的升高比WBC和NE更灵敏,可作为感染诊断的辅助指标。
MLR是反应机体炎症状态的一项指标,可辅助评估多种疾病的严重程度[8],然而其与术后感染的关系尚未有报道。本研究发现AHR患者术后观察组的 MLR值显著高于对照组 ,术后感染组的MLR值显著高于未感染组。数据提示,MLR值的升高对AHR患者术后早期感染的辅助诊断具有临床意义。本研究不足之处是回顾性病例数偏少且为单中心研究,在今后的研究中应加以拓展用大数据和多中心研究。
综上所述,围手术期输血增加AHR患者术后的感染率,并随着输血量的增加,感染率也大幅提升,术后MO和MLR值升高可作为辅助诊断AHR患者术后感染的早期指标。择期手术患者术前可增加营养摄入,补充铁剂和注射EPO等措施提高Hb水平,降低输血率。临床应严格按照外科输血指南,把握输血指征,倡导自体输血和限制性输血。

