2016-2019 年某医院血流感染分离菌的分布及耐药性分析
刘晓伟
(北京市健宫医院检验科,北京)
0 引言
血流感染(bloodstream infection,BSI)是临床常见的感染性疾病。泌尿生殖道、呼吸道的感染及介入治疗,胆道、脓肿、外科伤口及导管相关感染等均能导致BSI,其发病率和病死率非常高,有报道,美国BSI 病死率在20%左右[1],临床对BSI 高度重视。血培养培养作为临床诊断菌血症、败血症的有效工具,更是诊断BSI 的金标准[2],其药敏结果也是有效治疗BSI的有效依据,如果抗菌药物治疗无效,不仅给患者增加经济负担、延长治愈时间,还可能治疗不及时致使死亡。因此全面准确了解血培养标本中分离菌分布及耐药性情况,为临床医生合理选用抗菌药物,进行及时有效的抗菌治疗非常有意义。
1 资料与方法
1.1 标本来源
北京市某医院2016 年1 月至2019 年12 月的血培养标本,除外各种污染细菌并剔除同一患者重复菌株,共计9477 份,其中阳性标本735 份。
1.2 材料和仪器
病原菌培养材料为DL 中和抗菌药物需养培养瓶和DL中和抗菌药物厌养培养瓶,可检测标本中的需养菌、厌氧菌及真菌。培养基为血平板、麦康凯平板、沙保罗平板、巧克力平板,购自美凯生物科技有限公司。革兰染色采用珠海贝索(BASO) 革兰染液。鉴定及药物敏感性检测采用DL-96STAPH 鉴定卡、DL-96STREP 鉴定卡、DL-96E 鉴定卡、DL-96NE 鉴定卡和DL-96FUNGUS 鉴定卡。仪器为珠海迪尔公司的DL-Bt64 全自动血培养仪及DL-96 Ⅱ细菌鉴定仪。药敏结果结果判读参考美国临床实验室标准化协会(the Clinical and Laboratory Standards Institute,CLSI)M100-S28文件[3]标准对结果进行判定。
1.3 质控菌株
金黄色葡萄球菌(ATCC25923、ATCC29213);大肠埃希菌(ATCC25922);肺炎克雷伯菌(ATCC700603);铜绿假单胞菌(ATCC27853);粪肠球菌(ATCC29212);肺炎链球菌(ATCC49619)。
1.4 方法
采用DL-96 Ⅱ细菌鉴定仪内部软件收集数据,采用WPS进行数据整理,采用SPSS 20.0 统计软件进行统计分析。病原菌检出率变化趋势采用χ2检验,P<0.05 差异有统计学意义。
2 结果
2.1 血培养标本阳性情况
血培养标本9477 份,分离出病原菌735 株,检出率7.8%,将近四年血培养标本中检出病原菌分成两组,2016、2017 年设为A 组,2018、2019 年设为B 组,阳性检出率分别是6.6% 和8.6%,AB 两组比较有升高趋势,χ2=12.617,P=0.000<0.005 差异有统计学意义。检出率见表1。

表1 2016-2019 年血培养标本阳性检出率
2.2 病原菌分布及构成
检出735 株病原菌中,葡萄球菌201 株,占分离出病原菌的27.3%;链球菌79 株,占分离出病原菌的10.7%;肠杆菌目379 株,占分离病原菌的51.6%;非发酵菌34 株,占分离病原菌的4.6%;假丝酵母菌42 株,占分离出病原菌的5.7%。排在前五位的分别是大肠埃希菌151 株(20.5%),肺炎克雷伯菌128 株(17.4%), CNS122 株(16.6%),金黄色葡萄球菌79株(10.7%),粪肠球菌46 株(6.3%)。具体情况见表2。

表2 检出病原菌分布及构成比
2.3 耐药性分析
2.3.1 金黄色葡萄球菌MRSA
MRCNS 敏感性及耐药性 共检出金黄色葡萄球菌79 株,其中MRSA46 株占56.6%,凝固酶阴性葡萄球菌122 株,其中MRCNS20 株占16.4%,未发现对万古霉素耐药菌株,替考拉宁、利奈唑胺、替加环素敏感率100%。MRSA 总体耐药率高于MRCNS,但MRCNS 对复方新诺明的耐药率远高于MRSA,利福平对葡萄球菌的敏感率在87%以上,大环内酯类和氟喹诺酮类耐药率较高。具体情况见表3。
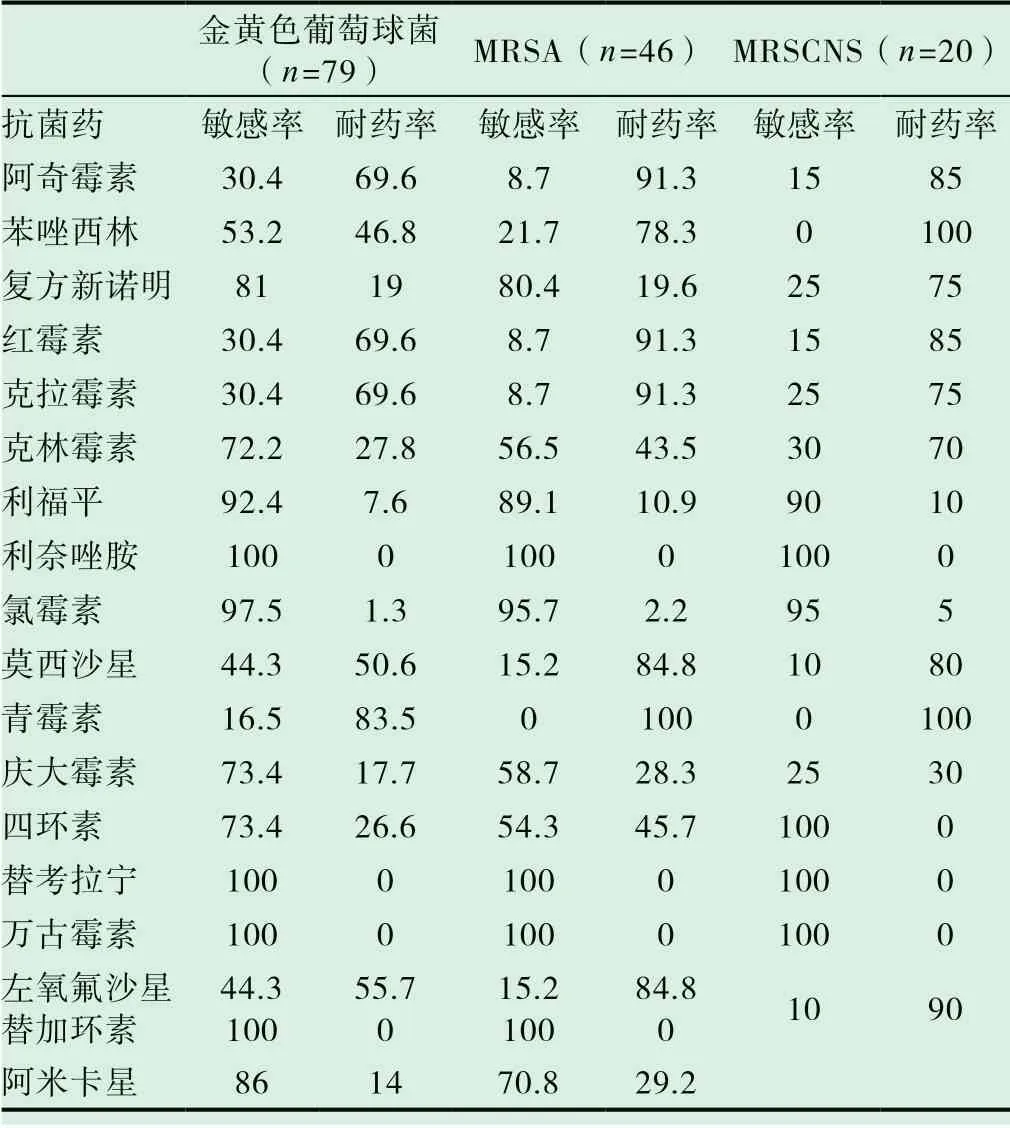
表3 葡萄球菌属细菌对抗菌药物的敏感率及耐药率(%)
2.3.2 肠球菌属的敏感性及耐药性
分离粪肠球菌46 株,屎肠球菌13 株,铅黄肠球菌9 株。氨苄西林和青霉素对粪肠球菌耐药率为19.6%和23.9%。庆大霉素对屎肠球菌耐药率为7.7%。链霉素对铅黄肠球菌耐药率为11.1%。屎肠球菌总体耐药率高于粪肠球菌耐药率,替考拉宁、利奈唑胺对两种菌100%敏感,未发现耐万古霉素菌株。具体情况见表4。

表4 肠球菌对抗菌药物的敏感率及耐药率(%)
2.3.3 主要肠杆菌科细菌敏感性及耐药性
肠杆菌目379 株,占分离病原菌的51.6%,其中大肠埃希菌和肺炎克雷伯菌是分离出肠杆菌目主要菌株分别151株(20.5%)、128 株(17.4%),肺炎克雷伯菌的总体耐药率高于大肠埃希菌。肠杆菌目细菌对碳青霉烯类高度敏感,。阿米卡星对肠杆菌目细菌耐药率较低,四代头孢(头孢吡肟)对肠杆菌细菌目同样具有较高的抗菌活性,其他药物敏感性因细菌种类不同存在一定差异。具体情况见表5。

表5 主要肠杆菌科病原菌对常用抗菌药物的敏感率及耐药率(%)
2.3.4 非发酵类细菌的敏感性及耐药性
非发酵菌34 株,占分离病原菌的4.6%,铜绿假单胞菌9株和鲍曼不动杆菌21 株。各抗菌药物对铜绿假单胞菌耐药率相对较低,其中阿米卡星、多粘菌素B、哌拉西林/他唑巴坦对其不耐药;对鲍曼不动杆菌耐药率相对较高,除多粘菌素B和头孢哌酮/舒巴坦外其他抗菌素耐药率均在66.7%以上。具体情况见表6。

表6 非发酵类细菌对抗菌药物的敏感率及耐药率(%)
3 讨论
随着老龄化社会的到来,肿瘤患者的增多,免疫抑制剂的应用,侵入性操作,住院时间长,广谱抗菌药物的大量使用,BSI 患病率有增高趋势[4-5]。将我院近四年血培养标本中检出病原菌分成两组,2016、2017 年设为A 组,2018、2019 年设为B 组,阳性检出率分别是6.6%和8.6%,AB 两组比较有升高趋势,χ2=12.617,P=0.000<0.005 差异有统计学意义。我院血培养标本9477 份,分离出病原菌735 株,检出率7.8%,阳性率低于国内报道[6-9]。这可能和采血量,采血时机和采血套数有关,需加强与临床沟通,进一步提高阳性检出率。
病原菌中葡萄球菌201 株,占分离出病原菌的27.3%;链球菌79 株,占分离出病原菌的10.7%;肠杆菌目379 株,占分离病原菌的51.6%,非发酵菌34 株,占分离病原菌的4.6%,假丝酵母菌42 株,占分离出病原菌的5.7%。排在前五位的分别是大肠埃希菌151 株(20.5%),肺炎克雷伯菌128 株(17.4%),CNS122 株(16.6%),金黄色葡萄球菌79株(10.7%),粪肠球菌46 株(6.3%)。病原菌以肠杆菌目为主,与国内外报道[10-14]各有异同,这可能与各个医院患者类型、治疗手段、季节性、地域性等因素有关。
检出CNS122 株,是葡萄球菌中主要的病原菌,与国内有关报道一致[15]其中MRCNS20 株占16.4%,金黄色葡萄球菌79 株。替考拉宁、利奈唑胺、替加环素敏感率100%,未发现对万古霉素耐药菌株。利福平对葡萄球菌的敏感率在87%以上,但不能单独使用。大环内酯类和氟喹诺酮类耐药率较高。对氨基糖苷类药物试验敏感的葡萄球菌,必须与试验敏感的具有活性的其他药物一起进行联合用药。红霉素耐药率在69%以上,耐红霉素的葡萄球菌易诱导克林霉素耐药。需谨慎使用克林霉素,使用前需作诱导实验。MRSA46 株、占金黄色葡萄球菌的58.2%。AB 两组均为23 株,但所占比率下降,与 2007 至2016 年德国医院内MRSA 引起的感染比例显著下降[16]一致。这可能与临床学科发展,引起血流感染的患者类型不同有关。MRSA 总体耐药率高于MRCNS,但复方新诺明的耐药率MRCNS 远高于MRSA。由于MRSA 存在多重耐药性,它对青霉素类、头孢类、碳青霉烯类和β-内酰胺/β-内酰胺酶抑制剂复合物,体外药物敏感试验显示有活性,但在临床上治疗无效,临床应高度重视。因此万古霉素、替考拉宁、利奈唑胺和替加环素可作为葡萄球菌血流感染的首选药物。
分离粪肠球菌46 株(6.3%),屎肠球菌13 株(1.8%)。屎肠球菌总体耐药率高于粪肠球菌耐药率,氨苄西林和青霉素对粪肠球菌耐药率为19.6%和23.9%。庆大霉素对屎肠球菌耐药率为7.7%。对于氨苄西林耐药的粪肠球菌除获得性耐药的可能外可考虑是否鉴定错误,可能是屎肠球菌,有必要进一步做菌种鉴定。对于严重的粪肠球菌感染,如果用青霉素或氨苄西林治疗,应适当加大剂量,并加用一种氨基糖苷类抗生素更有效。本次报道替考拉宁、利奈唑胺对两种菌100%敏感,未发现耐万古霉素菌株。这三种药物可以作为严重肠球菌血流感染的首选药物。需注意,对于肠球菌属,除青霉素和氨苄西林外的青霉素类和头孢菌素、低浓度氨基糖苷类属于天然耐药,包括克林霉素和复方新诺明即使在体外药敏试验显示活性其在临床治疗过程会无效。
检出肠杆菌目379 株,占分离病原菌的51.6%,其中大肠埃希菌和肺炎克雷伯菌是分离出肠杆菌目主要菌株分别151株(20.5%)、128 株(17.4%),肺炎克雷伯菌的总体耐药率高于大肠埃希菌。阿米卡星对肠杆菌目细菌耐药率较低,四代头孢(头孢吡肟)对肠杆菌细菌目同样具有较高的抗菌活性,其他药物敏感性因细菌种类不同存在一定差异。产ESBLs 大肠埃希菌77 株,占菌的51%,高于全国耐药监测网的45%左右[17]。产ESBLs 肺炎克雷伯菌6 株占4.7%,低于全国耐药监测网的25%左右[17]。产ESBLs 大肠埃希菌由A 组的22 株变为B 组的55 株,产ESBLs 肺炎克雷伯菌由A 组的1 株变为B 组的5 株,均有上升趋势与国内报道一致[18]。对于产ESBLs 大肠埃希菌和产ESBLs 肺炎克雷伯菌对于头孢类应谨慎应用,可选用哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等具有β-内酰胺酶抑制剂的抗菌药物,头孢吡肟和碳青霉烯类抗菌药物可作为经验性治疗的首选药物治疗。Nivesvivat[19]等报道称,通过严格的抗菌药物使用、加强手卫生以及接触性隔离等,使产ESBLs 细菌引起的血流感染随后出现下降。已发现耐药菌株耐碳青霉烯大肠埃希菌1(0.7%)株肺炎克雷伯34 株(26.6%)低于某些国家50%以上的报道[20]。美国疾病预防控制中心将CRE 列为最高级别的对人类健康造成严重威胁的致病菌[21],其严重影响者公共卫生安全,临床需依据碳青霉烯药物的MIC 值及相关敏感药物选择联合用药。我们应提高CRE 重视程度,加强CRE的监测和上报,采取有效措施,减少临床流行。
检出铜绿假单胞菌9 株和鲍曼不动杆菌21 株。检出耐碳青霉烯铜绿假单胞菌2 株,鲍曼不动杆菌14 株。各抗菌药物对铜绿假单胞菌耐药率相对较低,其中阿米卡星、多粘菌素B、哌拉西林/他唑巴坦对其不耐药,可选用阿米卡星和哌拉西林/他唑巴坦作为经验用药,但铜绿假单胞菌极易产生耐药,因此要持续监测细菌的体外药物敏感性试验结果,根据实际情况及时调整更换抗菌药物。对鲍曼不动杆菌耐药率相对较高,除多粘菌素B 和头孢哌酮/舒巴坦外其他抗菌素耐药率均在66.7%以上。多粘菌素B 尽管耐药率较低,但临床单独用药需谨慎。鲍曼不动杆菌无论耐药性的获得还是传播能力都非常厉害,这给临床的感染与控制带来很大难度。头孢哌酮/舒巴坦对鲍曼不动杆菌敏感率相对较高,故可选用其作为抗菌药物,但需结合临床实际效果应用。根据上述数据、变化趋势及体外药物试验结果耐药性情况,希望对指导临床合理使用抗菌药物、控制院内感染、抑制耐药菌的传播、预防血流感染患者败血症的发生和降低因血流感染导致的死亡率[22]均有所帮助。

