起搏诱导性心肌病的临床特征和危险因素分析
林丛 林媛媛 张建华 林伟 黄时伟
起搏器植入是治疗各种缓慢性心律失常的一种有效方案。而常规的单腔或者双腔起搏器,由于其右心室起搏为非生理性,会使心脏收缩不同步,从而引起心脏的各种变化,最终导致起搏诱导性心肌病(pacing induced cardiomyopathy,PICM)。PICM 通常指起搏器植入前左心室收缩功能正常, 左心室射血分数(left ventricular ejection fraction,LVEF)≥50%,术后出现LVEF 下降≥10%且最终LVEF<50%[1]。因永久性起搏器植入的数量越来越多,PICM 带来的潜在公共卫生支出和经济损失是可以预见的,所以预防及治疗PICM 相当重要。本研究对行起搏器植入治疗患者的超声心动图、心电图及程控数据等资料进行回顾性分析,以了解PICM 的临床特征、危险因素及远期预后,现报道如下。
1 对象和方法
1.1 对象 选择温州市人民医院2008 年1 月至2013 年12 月行常规起搏器植入治疗,且起搏器植入前LVEF>50%,术后规律随访的患者共204 例,其中男104 例,女100 例,年龄46~86(72.6±7.9)岁。根据起搏器植入后心脏超声是否出现LVEF 下降≥10%且最终LVEF<50%分为PICM 组和非PICM 组。排除标准:心肌梗死病史、瓣膜性心脏病、扩张型心肌病、肥厚性心肌病、脑血管意外、肺栓塞、肺源性心脏病病史。
1.2 心脏超声检查方法 采用美国GE Vivid E7 超声心动图仪对所有患者行心脏彩色超声检查,记录左心房内径(left atrial dimension,LAD)、左心室舒张末期内径(left ventricular end diastolic diameter,LVEDd)、左心室收缩末期内径(left ventricular end systolic diameter,LVESd)、左心室重量指数(left ventricular mass index,LVMI)、LVEF 等指标。记录患者起搏器植入前后心电图及术后起搏器程控复诊数据。
1.3 统计学处理 采用SPSS 24.0 统计软件。计量资料以表示,组间比较采用t 检验;计数资料以百分率表示,组间比较采用χ2检验。采用logistic 回归分析PICM 的危险因素,通过ROC 曲线确定最佳截点;采用Kaplan-Meier 曲线评估两组远期预后,比较采用log-rank 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床特征比较 见表1。
由表1 可见,204 例起搏器植入患者中PICM 26 例(12.7%)。两组患者性别、年龄、血压、糖化血红蛋白、LDL-C、起搏QTc 间期等指标比较差异均无统计学意义(均P >0.05)。PICM 组β 受体阻滞剂、螺内酯的使用率更高,术后起搏QRS 间期更长,心室起搏比例更高,心脏超声示LAD、LVEDd、LVESd、LVMI 更高,LVEF 更低,差异均有统计学意义(均P<0.05)。
2.2 PICM 危险因素及预后分析 见表2、3 及图1。

表1 两组患者临床特征比较
由表2、3 及图1 可见,对两组差异有统计学意义的指标行logistics 回归分析,结果显示起搏QRS间期、心室起搏比例、LVMI 为PICM 的独立危险因素(均P<0.05)。ROC 曲线分析显示起搏QRS 间期、心室起搏比例、LVMI 的最佳截断值分别为155.5 ms、28.5%、129.1 g/m2。而当起搏QRS 间期>155.5 ms、心室起搏比例>28.5%、LVMI>129.1 g/m2时,PICM 的发病率均明显升高(均P<0.05)。而相对于没有危险因素的患者,有2 个或者以上危险因素的患者PICM 的发病率均明显升高(均P<0.05)。对两组患者术后出现心力衰竭住院情况行Kaplan-Meier 曲线分析,可见PICM 组患者术后心力衰竭的住院率高于非PICM 组患者(P<0.05)。
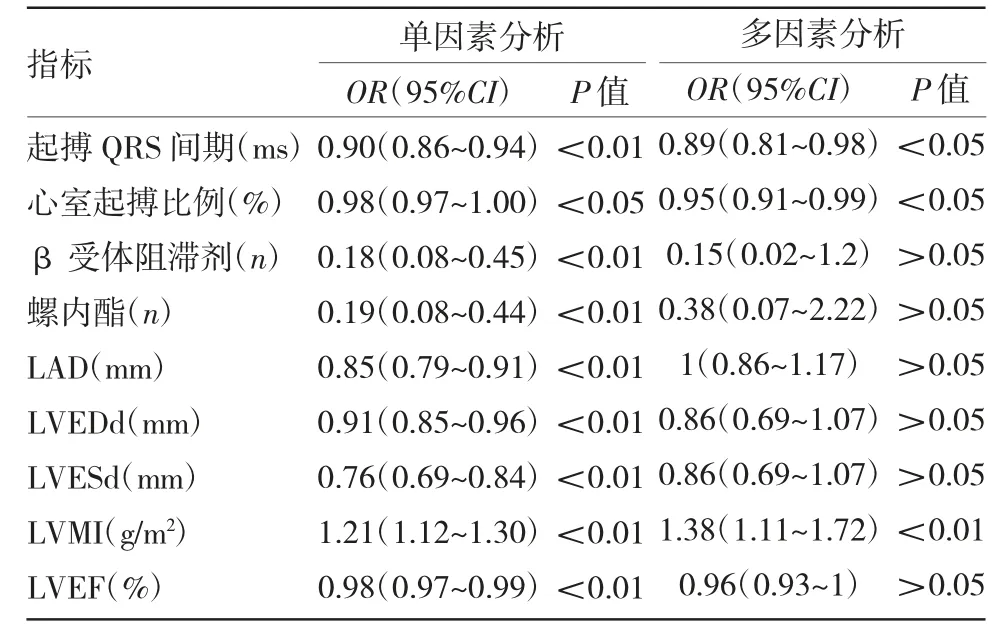
表2 PICM 的危险因素分析
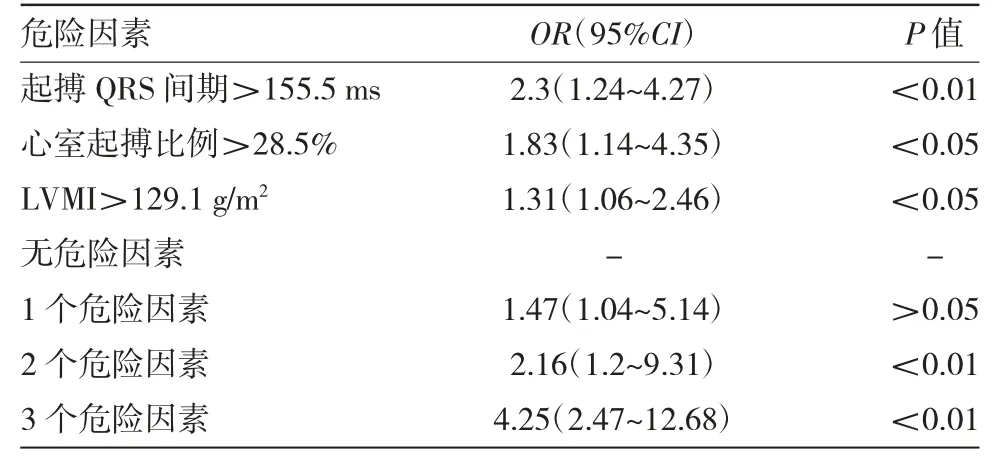
表3 危险因素对PICM 的影响
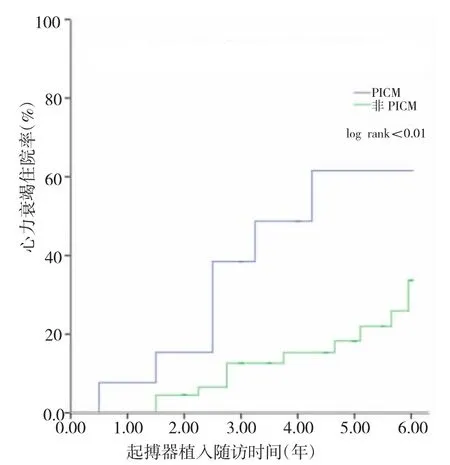
图1 两组患者心力衰竭住院情况比较的Kaplan-Meier 曲线(PICM为起搏诱导性心肌病)
3 讨论
起搏相关的心室功能障碍和心室重构被认为是长期右心室起搏的并发症。右心室起搏部位、电机械的不同步、冠状动脉微循环的损伤与神经内分泌的改变可能与这种起搏器相关的心肌病有关。右心室起搏能引起一系列相反的心脏电机械改变,包括左心室收缩不同步以及引起心室结构和功能退化的血流动力学损伤[2-5]。由于不同研究对PICM 的诊断标准的不同,其报道的发病率也不同。最普遍使用的诊断指标包括LVEF 的下降以及高负荷的右心室起搏。本研究中,PICM 的发病率为12.7%。Khurshid 等[1]的研究中,PICM 被定义为LVEF 下降≥10%且最终LVEF<50%,在3 年的随访中257 例基线LVEF 正常的患者中其发病率为19.5%。Lee 等[6]的研究中,经过平均15.6 年的随访,LVEF 下降5%以上并伴有症状性心力衰竭发作患者占所有患者(234 例)的20.5%。
本研究显示PICM 发病的危险因素包括起搏QRS 间期>155.5 ms、左心室起搏比例>28.5%、LVMI>129.1 g/m2,且随着危险因素的增多,PICM 的发病率增高。MOST 研究显示,右心室起搏比例>40%的患者较起搏负荷低的患者心力衰竭住院率要高2.5 倍[4]。而新发心力衰竭的风险在高度房室传导阻滞患者(其右心室起搏负荷更高)中明显高于非房室传导阻滞患者(HR=1.62,95%CI:1.48~1.79)[7]。DAVID 研究是对LVEF 下降需要行心律转复除颤器植入患者的研究,其结果显示在18 个月内,对于右心室起搏比例>40%的患者,死亡率及心力衰竭住院率为40%,而右心室起搏比例<40%的患者为30%[8]。这些数据显示在起搏器植入后的3~4 年,高负荷的右心室起搏使10%~20%基线LVEF 正常的患者出现LVEF 下降。
右心室起搏人为地生成宽QRS 间期的左束支传导阻滞,从而延长了总心动周期以及心脏各部位不同步的激动。虽然大多数患者能忍受右心室起搏导致不同步心室收缩,但这种医源性的左束支传导阻滞并不认为是一种良性的电生理现象,尤其在其产生不同步的心力衰竭收缩时将导致不良的血流动力学影响,引起心室重构和LVEF 下降[9]。右心室起搏不仅能引起电活动的变化,也有机械运动的改变,进而导致不对称的左心室重构的发生。心脏不同步激动与收缩将引起心脏局部工作负荷的改变,在早激动的部位负荷低,在迟激动的部位负荷高[10]。右心室起搏导致的左束支传导阻滞使室间隔最先激动,而心室侧壁最后激动。在左心室收缩过程中,室间隔较侧壁承担相对更低的工作负荷,导致室间隔功能的退化及侧壁的相对增大[10]。相较于右心室起搏的患者,特发性左束支传导阻滞的患者也表现出相似的左心室壁不均匀的结构变化[11]。持续的左心室重构最终导致左心室扩大及LVEF 下降[12]。除了上述不正常的负荷状态和增加的室壁压力外,心肌灌注、脂肪酸代谢、交感神经的变化也起到了一定作用。
右心室起搏负荷、QRS 间期的延长起到了决定因素。右心室起搏就像“启动子”,它启动或者加速了有各种潜在心室结构功能异常的患者从心室功能不全向心力衰竭发展的过程[13]。从而使PICM 患者的心力衰竭发生率更高,远期预后更差。
综上所述,对于发生PICM 的患者,需要积极的药物保守治疗且通过起搏器程控尽量减少右心室起搏比例,如果患者上述症状仍未改善,建议患者行心脏再同步化治疗或希氏束起搏,改善其临床预后。