母亲孕前BMI和孕期增重与学龄前儿童超重肥胖的相关性研究
鲁旭文,陆 菲
(1.余姚市妇幼保健院儿童保健科,浙江 余姚 315400;2.余姚市人民医院儿科,浙江 余姚 315400)
儿童超重肥胖已逐渐成为全球热议的公共性卫生问题,并且随着社会的发展,儿童肥胖的发病年龄逐渐前移,不仅影响到儿童本身的身心健康,还会使得儿童到达成人期后患代谢性疾病的风险增加[1]。随着对儿童肥胖问题研究的不断深入,诸多研究发现,母亲孕期营养过剩与子代的肥胖和代谢性问题有关,会对子代造成严重的影响[2-3]。目前研究较多的方向为母亲孕前体质量指数(body mass index,BMI)和孕期增重对子代的影响,主要目标人群集中于新生儿,对于学龄前儿童的研究报道较少。学龄前儿童是生长发育过程中脂肪堆积的时期,故极易引发儿童肥胖,也是预防后期超重肥胖的关键时期[4]。本次研究通过对本市学龄前儿童进行相关调查分析,旨在于探讨母亲孕前BMI以及孕期增重对学龄前儿童的影响,为儿童肥胖问题的预防提供理论依据,现报道如下。
1资料与方法
1.1一般资料
选取2019年1月至2020年1月于余姚市妇幼保健院儿童保健科进行儿童保健咨询的3~5岁儿童共300例为研究对象。纳入标准:①母亲孕前BMI和孕期增重信息完整;②年龄<7岁。排除标准:①母亲孕前BMI和孕期增重等信息不完整;②病理性肥胖,如甲状腺功能减退、脑垂体病等;③继发性肥胖,如服用激素药物后肥胖者。儿童超重肥胖的诊断参照2007世界卫生组织(World Health Organization,WHO)推荐的生长发育标准进行,当不同性别的儿童生长发育BMI高于P85则为超重,高于P95则为肥胖[5]。本研究300例儿童中超重肥胖人数为35例(11.67%)。本研究获得医院伦理委员会批准通过,所有研究对象家属均对本次研究知情同意并自愿参与研究。
1.2研究方法
问卷调查:研究对象母亲的个人信息调查通过问卷形式收集,由一名通过标准化培训的调查员进行问卷调查,主要内容包括:一般情况、个人史以及母亲孕期情况、生活习惯、家庭情况等;另外由母亲代为回答儿童的一般情况。体格检测:所有研究对象母亲孕期均进行过体格检测,标准为:脱鞋帽,着轻便衣服进行测量,体重读数精确到0.1kg,身高读数精确到0.1cm,均测量2次后取其平均值,而后进行BMI的计算,BMI=体重(kg)/身高(m2);同时测量生产前产妇的体重,计算孕期增重;儿童的体格测量方法同母亲。
判断标准:①母亲BMI划分参考Goldstein等[6]2017年发表的文献进行,主要分为3个等级:BMI<18.5kg/m2为低体重、18.5~23.9kg/m2为正常体重、>23.9kg/m2为超重肥胖;②母亲孕期增重划分参照美国医学研究所2009年推荐的增重标准进行,具体标准为:孕前低体重孕妇增重范围为12.5~18.0kg、孕前正常体重孕妇增重范围为11.5~16.0kg、孕前体重孕妇增重范围为11.5~16.0kg、孕前肥胖孕妇增重范围为5.0~9.0kg。根据以上标准将孕期增重情况划分为不足、正常以及过度3个等级。
1.3统计学方法
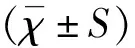
2结果
2.1一般情况分析
本研究300例儿童中,平均年龄为(4.31±0.78)岁,其中男童174例,女童126例;超重肥胖患儿35例,占比11.67%(35/300),其中男童超重肥胖24例,占比13.79%(24/174),女童超重肥胖11例,占比8.73%(11/126);母亲孕前BMI平均为(20.58±2.81)kg/m2,母亲孕前低体重69人,占比23.00%,正常体重199人,占比66.33%,超重肥胖32人,占比10.67%;母亲孕期增重不足121人,占比40.33%,增重正常101人,占比33.67%,增重过度78人,占比26.00%。同孕前正常体重母亲相比,孕前低体重母亲孕期增重过度者比例较低,孕前超重肥胖母亲孕期增重过度者比例较高,差异具有统计学意义(P<0.05),详见表1。
表1 一般情况比较结果
2.2母亲孕前BMI以及孕期增重与学龄前儿童超重肥胖间的相关性
多因素Logistic回归分析结果显示:在校正性别、年龄等混杂情况后,同母亲孕前BMI正常组相比较,母亲孕前低体重的儿童出现超重肥胖的风险降低,母亲孕前超重肥胖的儿童出现超重肥胖的风险增加,其OR值及95%CI分别为0.602(0.413~0.755)、1.822(1.370~2.424),均P<0.05。同母亲孕期增重正常组相比较,母亲孕期增重过度的儿童出现超重肥胖的风险增加,其OR值及95%CI为1.298(1.009~1.669),P<0.05,但是母亲孕期增重不足并不会降低儿童出现超重肥胖的风险(P>0.05),见表2。
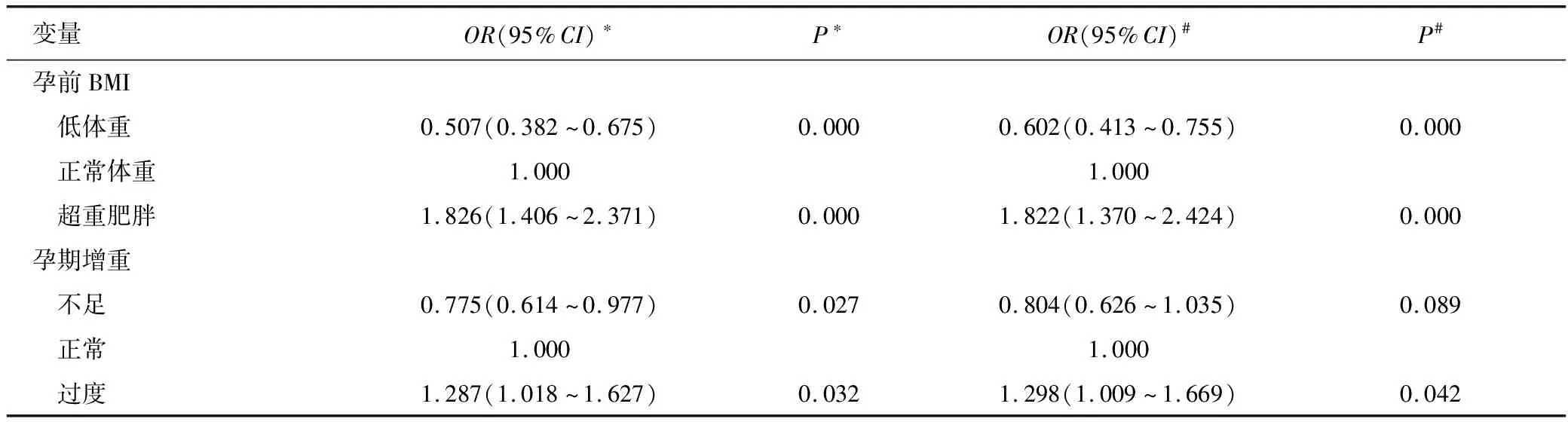
表2 孕前BMI及孕期增重与学龄前儿童超重肥胖关系的Logistic回归分析
2.3母亲孕前BMI合并孕期增重与学龄前儿童超重肥胖的相关性
根据母亲孕前BMI分层分析,结果显示与母亲孕期增重正常组相比较,母亲孕期增重不足或过度均不增加儿童超重肥胖的风险,见表3。而后将两者进行合并,同母亲孕期BMI正常且母亲孕期增重正常组相比较,母亲孕前超重肥胖且孕期增重过度的儿童出现超重肥胖的风险显著增加,母亲孕前低体重且孕期增重不足或孕期增重正常的儿童出现超重肥胖的风险显著降低,其OR值及95%CI分别为1.575(1.031~2.411)、0.556(0.343~0.872)、0.411(0.233~0.719),P<0.05,见表4。
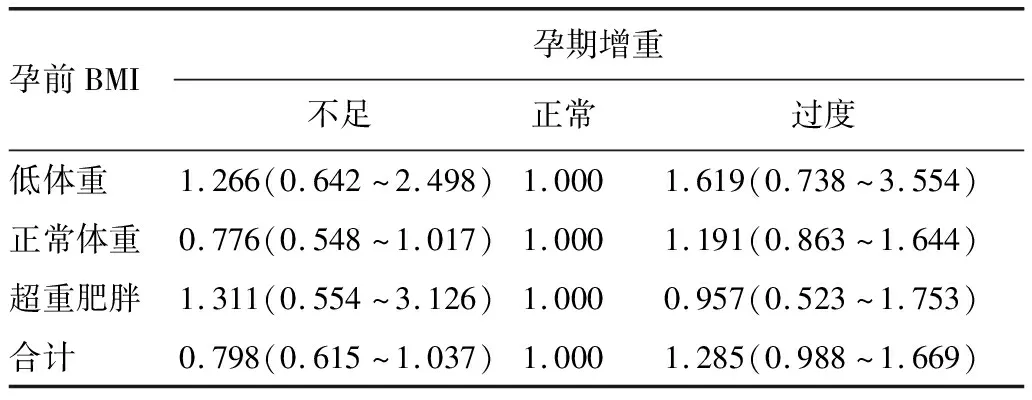
表3 按孕前BMI分层后,母亲孕期增重与学龄前儿童超重肥胖关系的多因素Logistic回归分析
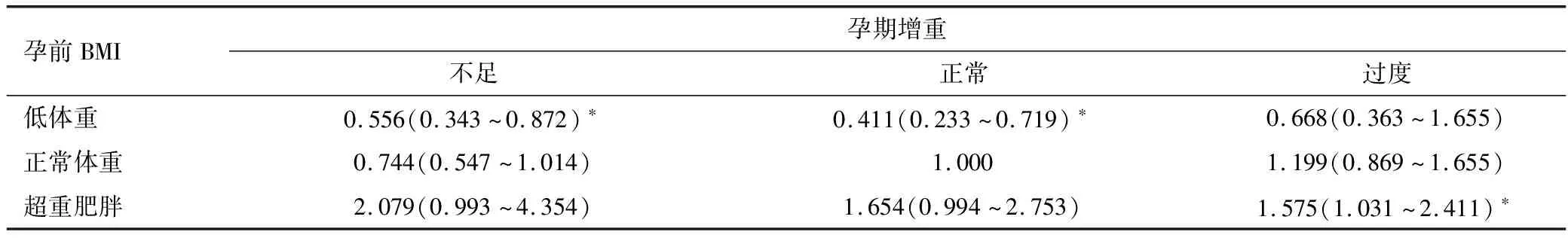
表4 母亲孕前BMI合并孕期増重与学龄前儿童超重肥胖关系的多因素logistic回归分析
3讨论
3.1母亲孕前超重肥胖及孕期增重过度均会不同程度增加学龄前儿童超重肥胖的风险
学龄前儿童超重肥胖已成为全国性的公共卫生问题,儿童生长发育期超重肥胖会增加成年后患其他疾病的风险。本次研究结果表明,母亲孕前超重肥胖以及孕期增重过度均会不同程度增加子代出现超重肥胖的风险,与既往研究结果基本保持一致[7-8]。但既往也有研究发现,母亲孕期增重过度与子代早期超重有关,与子代晚期超重无相关性,母亲孕期增重过度与儿童出生时机体脂肪含量有一定相关性,但到4岁后则无明显相关性,6岁后出现弱相关性[9-10],分析其中原因在于孕期增重可能主要通过出生体重间接性影响到儿童的体重。
本次研究在分析孕前BMI以及孕期增重时,校正混杂因素后结果仍表明母亲孕前BMI以及孕期增重会对学龄前儿童超重肥胖造成一定程度的影响。分析原因在于胎儿在宫内发育时,宫内营养起着关键的作用,而宫内营养与儿童超重肥胖密切相关。当宫内出现营养过剩的情况时,极易造成胎儿生长发育过度,增加巨大儿及儿童超重肥胖的发生风险。同时宫内营养过剩还会进一步影响到胎儿下丘脑中食欲控制中枢的生长发育、脂肪细胞的代谢以及胰岛素分泌,使得胎儿能量平衡系统遭到破坏,更易出现超重肥胖[11-12]。在儿童生长发育过程中,遗传因素以及家庭环境同样起着一定的作用。第一,儿童在遗传了母亲的肥胖基因后,更易在后天的发育过程中出现超重肥胖;第二,超重肥胖的母亲在生活方式方面或多或少均存在高能量饮食和低体力劳动等不健康生活方式,导致儿童生长发育的生活环境出现偏差,进一步增加超重肥胖的风险[13-14]。本次研究结果还显示,将母亲孕前BMI正常且孕期增重正常作为对照组,发现母亲孕前超重且孕期增重过度的儿童出现超重肥胖的风险最高。但是将母亲孕前BMI分成3个等级进行分层分析时发现,母亲孕期增重不足或过度并不会增加儿童出现超重肥胖的风险,提示母亲孕前超重肥胖较孕期增重对儿童超重肥胖的影响更严重。
3.2本研究的局限性
本次研究虽取得一定成果,但仍存在不足。首先,本次研究的样本量偏小,加之收集的产前产后信息均为回顾性信息,使得结果存在一定程度上的偏倚;其次,本次研究中并未将儿童生长发育过程中的饮食以及体力活动等生活情况纳入到研究中,无法避免其对结果产生的影响,但家庭的生活方式与儿童的超重肥胖是存在一定相关性的;最后,本次研究的对象均来源于本市城区,农村和城市的差异依然存在,无法将结果推广到更多地区,需要进一步多中心、大样本的前瞻性研究。
综上所述,母亲孕前BMI超重和孕期增重过度均是学龄前儿童发生超重肥胖的影响因素,并且母亲孕前BMI的影响更加严重。随着国家二胎政策的出台,高龄超重肥胖的孕妇逐渐增多,同时也增加了子代发生超重肥胖的风险,故应加强孕妇的健康教育和体重管理,减少对子代的不良影响。

