乳腺癌MRI表现与血清肿瘤标志物的相关性分析
河南大学淮河医院影像科(河南 开封 475000)
李长波* 王斌杰 周 依
腺上皮和肌上皮细胞构成乳腺导管和腺泡,腺上皮异常增生是乳腺癌发生的基础,经过不典型增生、原位乳腺癌,最终发展成浸润性乳腺癌[1]。乳腺癌作为血管依赖性肿瘤,在其增殖、转移过程中需经过内皮细胞增殖、侵入、成熟、分化阶段形成新的毛细血管网[2-3]。因此,乳腺癌内部存在着分布不均、复杂的血管网络,会增加血管微循环、组织间隙容量,这也是利用影像学评价乳腺癌的病理基础[4-5]。目前,B超、钼靶摄片、磁共振成像(magnetic resonance imaging,MRI)、血清肿瘤标志物检查都是诊断乳腺癌的常用手段[6]。故本研究分析了乳腺癌MRI表现与血清肿瘤标志物的相关性,现报告如下。
1 资料与方法
1.1 一般资料回顾性分析2016年1月至2019年10月医院收治的280例原发性乳腺癌患者的病例资料,均为女性,年龄26~68岁,平均年龄(43.21±6.13)岁,病理类型:浸润性导管癌211例,导管原位例25例,导管内癌17例,炎性乳腺癌9例,浸润性小叶癌10例,其他8例。
纳入标准:参照《新编常见恶性肿瘤诊治规范》[7],由术后病理学确诊为乳腺癌患者;既往未接受过乳腺癌根治术和化疗者。
排除标准:合并其他恶性肿瘤者;合并血液系统疾病;合并严重感染者;合并肝肾严重器质性病变者;合并血栓性疾病;孕妇。
1.2 方法
1.2.1 MRI检查 利用Siemens Verio 3.0T MRI(德国西门子公司)扫描仪,8通道相控阵线圈进行扫描。患者取俯卧位,双侧乳腺悬垂于线圈孔内,胸壁紧贴线圈,进行常规三个平面扫描,然后扫描左右矢状面、双乳横断面,观察乳腺癌患者病变位置、形状、边缘、淋巴结情况;静脉推注0.2mmoL/kg钆喷酸葡胺为线圈造影剂后跟注生理盐水冲管,注射对比剂后,采集增强前后连续6时相的图像,观察MRI图像各指标及强化形式。由2名高年资主治医生利用Siemens后处理工作站分析对MRI图像进行空间FCM粗分割,提取病灶粗轮廓。在此基础上,结合病灶三维信息进行MRF精分割,得到较为精准的病灶区,记录内容包括病灶形态学特征,包括肿瘤大小、形态、边缘、强化特征、强度曲线。
1.2.2 实验室检查 疾病组患者于入院12h内抽取空腹静脉血5mL置于抗凝管中,分离血清后,利用电化学发光仪检测血清腺癌相关抗原(CA153)、卵巢癌相关抗原(CA125)、癌胚抗原(CEA)水平,试剂盒由日本日立公司提供。根据试剂盒给定的正常参考值为CA153<30U/mL、CA125<35U/mL、CEA<5ng/mL,将血清检测值大于正常值记为阳性(+),低于正常值记为阴性(-)。
1.3 统计学方法采用统计学软件SPSS 19.0处理数据,计数资料采用(%)表示,计量资料采用(±s)表示,相关性的评估采用Pearson分析;P<0.05为差异具有统计学意义。
2 结 果
2.1 乳腺癌患者MRI检查结果280例乳腺癌患者的MRI影像学检查发现肿瘤直径>2cm的182例(65.00%),直径<2cm的98例(35.00%);肿瘤形态类圆形92例(32.86%),分叶状88例(31.43%),不规则100例(35.71%);淋巴结有转移者96例(34.29%),无转移者184例(65.71%);肿瘤边缘光滑72例(25.71%),边缘毛刺116例(41.43%),不光整92例(32.86%);强化方式均匀133例(47.50%),混杂68例(24.29%),环形79例(28.21%);强化曲线Ⅱ型138例(49.29%),Ⅲ型142例(50.71%)。由图1可知,右侧乳腺癌患者,病灶类圆形,肿瘤边缘光整;由图2可知,左侧乳腺癌患者,病灶不规则,肿瘤边缘不光整。

图1 患者女1。1A:右侧乳腺癌;2B:强化后呈高信号,病灶椭圆形。
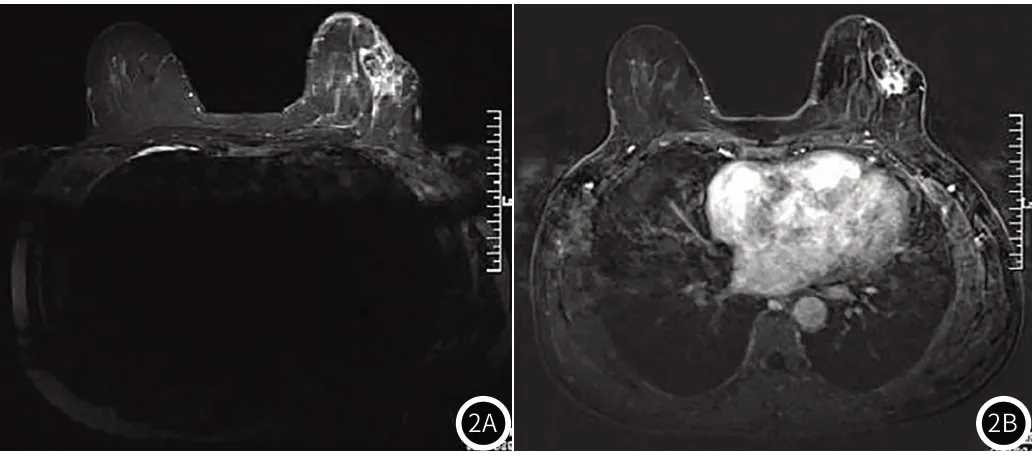
图2 患者(女)2。2A:左侧乳腺癌,病灶不规则;2B:强化后呈高信号,病灶边缘不光整。
2.2 乳腺癌MRI表现与血清肿瘤标志物的相关性经Pearson相关分析,MRI检查显示肿瘤直径≥2cm的乳腺癌患者血清CA153、CA125、CEA的阳性表达率高于肿瘤直径<2cm的患者(P<0.05);合并淋巴结转移的乳腺癌患者血清CA153、CA125、CEA的阳性表达率高于未合并淋巴结转移的患者(P<0.05);MRI影像学检查中,不同肿瘤形态、肿瘤边缘、强化方式、强化曲线的乳腺癌患者血清CA153、CA125、CEA表达比较,差异无统计学意义(P>0.05),见表1。
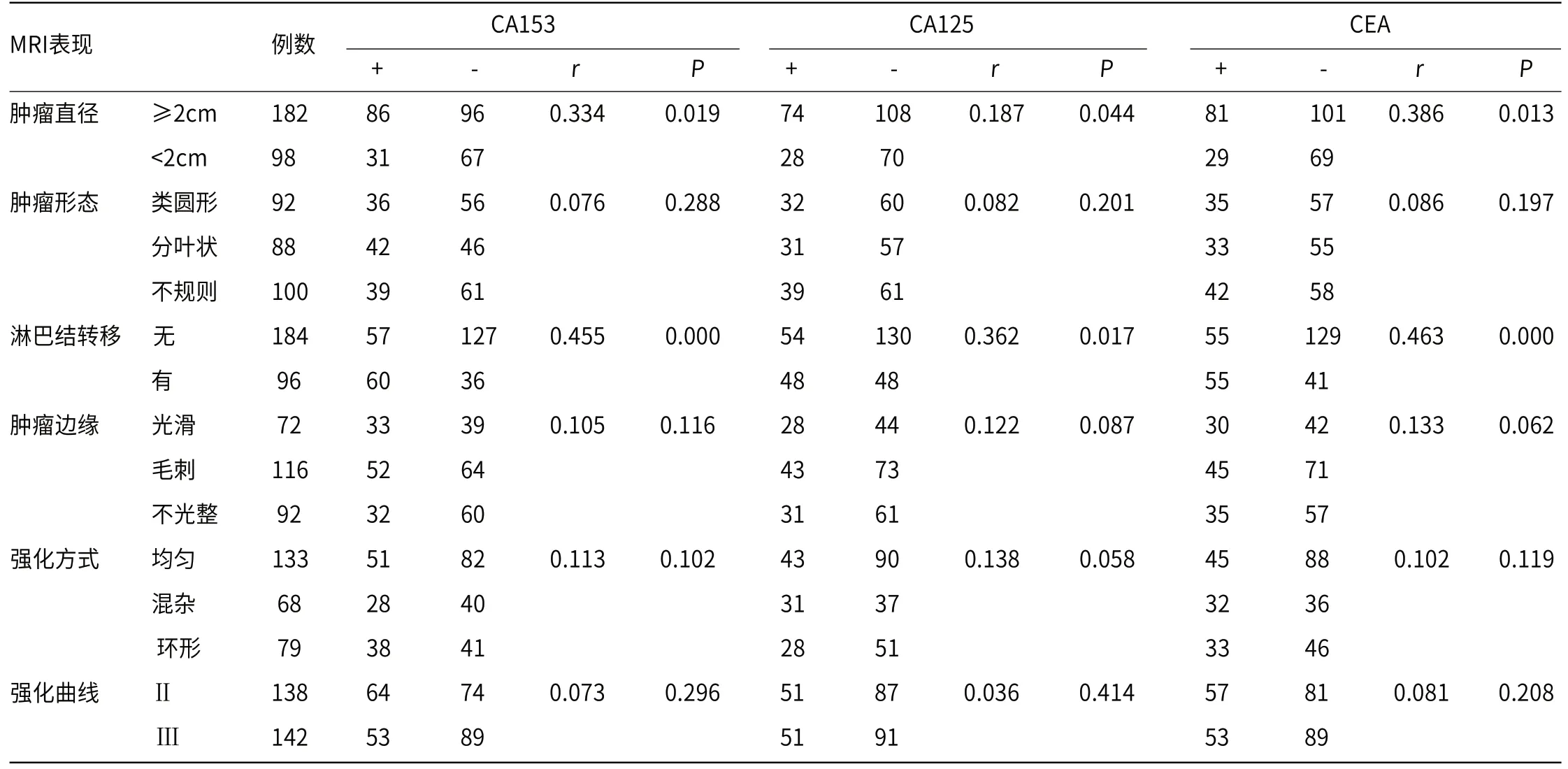
表1 乳腺癌MRI表现与血清肿瘤标志物的相关性
3 讨 论
乳腺癌是女性最多发的恶性肿瘤,我国每年约有27万女性被确诊为乳腺癌,严重危害女性健康,所以,寻求一种可以明确诊断和有效预测预后的方法,对乳腺癌患者至关重要[8-9]。
有研究指出,乳腺癌的诊断常用影像学检查联合血清指标,其中影像学手段包括钼靶X线、MRI、B超等[10]。B超检查操作简便,可精确鉴别囊、实性病变,但对于医师操作要求较高,检查结果具有一定的主观性。此外,钼靶检查可以识别90%的导管原位癌,但是当肿块密度与正常腺体相近时,假阴性率较大增高[11-12]。MRI是一种可以准确区分良性、恶性乳腺病变的方式,既克服了B超检查的主观性,也避免了钼靶检查的假阴性情况,是一种便捷、准确的乳腺癌检查方式[13]。
李晓会等[14]研究指出,MRI检测联合CA153、CEA、CA125等血清肿瘤标志物可以显著提升乳腺癌的诊断准确度,降低漏诊风险。CA125是一种糖蛋白,常用于评估妇科恶性肿瘤、胰腺癌治疗后的病情;CA153是乳腺癌最重要的血清标志物,在转移性乳腺癌的检出阳性率高达80%,辅助检测肿瘤的复发、转移情况;CEA最先为胃肠道恶性肿瘤的特异性标志物,后来逐渐用于乳腺癌、肺癌的诊断与随访中[15-16]。
本研究回顾性分析了280例乳腺癌患者的MRI资料,根据肿瘤直径、肿瘤形态、淋巴结有无转移、肿瘤边缘、强化方式、强化曲线将患者进行区分,并分析了血清CA153、CEA、CA125的表达与MRI表现的相关性,发现MRI图像显示肿瘤直径≥2cm的乳腺癌患者血清CA153、CA125、CEA的阳性表达率高于肿瘤直径<2cm的患者(P<0.05);合并淋巴结转移的乳腺癌患者血清CA153、CA125、CEA的阳性表达率高于未合并淋巴结转移的患者(P<0.05);不同肿瘤形态、肿瘤边缘、强化方式、强化曲线的乳腺癌患者血清CA153、CA125、CEA表达比较,差异无统计学意义(P>0.05),说明肿瘤肿瘤直径≥2cm、合并淋巴结转移的乳腺癌患者血清标志物的阳性表达率更高。有研究指出,肿瘤大小、淋巴结转移情况、手术方式是影响乳腺癌患者术后复发、转移的危险因素[17]。以上结果提示,MRI检查与血清肿瘤标志物水平可以为乳腺癌患者的治疗、预后情况提供预测依据。
杨晶等[18]研究发现MRI图像中肿瘤大小、形态等影像学特征与生物因子的表达密切相关,如p53、Ki-67在淋巴结转移患者体内高表达,提示肿瘤细胞异常增殖、发生转移的几率更大。乳腺癌患者MRI影像学表现可以反映病灶的真实情况,面对病灶体积大、合并淋巴结转移的乳腺癌患者,应给予较多关注,提示患者定期复诊。本研究的不足在于回顾性研究,选择样本存在偏倚,此外仍需要对患者进行长远的随访,来验证MRI影像学检查和血清标志物对其预后的判断能力。
综上所述,乳腺癌患者血清CA153、CA125、CEA的阳性表达率与MRI图像中肿瘤直径、淋巴结转移情况相关,可结合血清肿瘤标志物和MRI检查评估乳腺癌患者预后情况。

