微创治疗幕上脑出血术中、术后持续颅内压监测的临床研究
吴泽宇,孙 杰,刘兴海,欧阳超,苏 平,高 鸿*
(1.南充市中心医院疼痛科,四川南充 637000;2.昆明医科大学附属甘美医院神经外科,昆明 650011)
脑出血是指原发性非外伤性脑实质出血,最常见的病因是高血压合并细、小动脉硬化,是神经内、外科常见的多发性疾病之一。最新文献报道,每年脑出血的发病率为(12~15)∕10万人,在西方国家中,脑出血约占所有脑卒中的15%,占所有住院卒中患者的10%~30%;我国脑出血的比例更高,占脑卒中的18.8%~47.6%,重度高血压脑出血患者残疾风险高,预后不良率高,发病30 d 的病死率高达35%~52%,仅有约20%的患者在6 个月后能够恢复生活自理能力〔1〕。因此,合理的治疗高血压脑出血患者,可改善患者结局。颅内压(intracranial pressure,ICP)监测仪作为神经外科重要的监测手段,能实时反映颅内压力的变化,临床医师可根据ICP 变化选择不同的诊疗措施。本研究分析ICP监测在微创治疗高血压致幕上脑出血患者诊治过程中的临床应用价值。
1 资料与方法
1.1 一般资料收集昆明医科大学附属甘美医院2017年6月至2019年6月收治的高血压幕上脑出血且接受微创治疗的患者68例。使用随机数字表法分为颅内压监测组(以下简称“监测组”)及对照组,每组34例。监测组:男性20例,女性14例;年龄42~78岁,平均年龄(65.70±8.57)岁;血肿量30~100 mL,平均血肿量(64.91±14.01)mL;入院格拉斯哥昏迷指数(GCS)评分5~12 分,平均评分(7.64±1.70)分。对照组:男性18 例,女性16 例;年龄45~75 岁,平均年龄(63.35±7.21)岁;血肿量30~80 mL,平均血肿量(61.76±10.18)mL;入院GCS 评分4~12 分,平均评分(7.09±1.71)分。两组患者性别、年龄、血肿量、入院GCS 评分比较差异无统计学意义(P>0.05)。本研究获得昆明市第一人民医院伦理委员会批准,患者或家属签署知情同意书。
1.2 纳入与排除标准纳入标准:①符合高血压脑出血的诊断标准〔1〕且24 h 内入院,影像学检查示出血位置处于幕上;②经本次影像学检查排除外脑血管病及肿瘤卒中;③有手术指征且选择微创手术;④有完整的治疗周期;⑤患者或家属签署知情同意书。排除标准:①本次发病前已经存在神经功能障碍;②入院时已经存在严重并发症及心肺功能衰竭表现;③影像学检查示严重脑疝表现者;④不符合入组标准。入组患者需满足所有纳入标准,符合排除标准中的一项则给予排除。
1.3 研究方法与评价指标记录并比较两组患者一般资料及术中、术后相关指标,一般资料主要包括性别、年龄、血肿量、入院GCS 评分,术中及术后相关资料包括术中血肿抽吸量、术后使用甘露醇量、复查CT 次数、电解质紊乱率、肾功能损伤率、肺部感染率、颅内感染率、消化道出血率、再发出血率、住院时间、住神经外科重症监护室(NICU)时间、住院费用。GCS 评分〔2〕标准参照最新标准。术前血肿量体积采用多田公式(血肿量(mL)=[长(cm)×宽(cm)×层厚(cm)]∕2),电解质紊乱、肾功能损伤以抽血查电解质及肾功能相关指标为准,颅内感染参照最新颅内感染指标为准〔3〕。记录两组患者出院3 月GOS(格拉斯哥预后评分)评价日常生活能力,其中GOS 5 分为预后良好,4 分为预后中等,1~3 分为预后不良。
1.4 治疗方法监测组根据术前CT 影像,在头颅表面标记血肿投影、血肿最大平面及长轴方向,避开重要功能区,手术视野常规消毒铺巾后,于穿刺点用小尖刀切开皮肤约5 mm,椎颅至硬脑膜。使用穿刺针由穿刺点皮下移行约3 cm 穿出皮肤,沿穿刺针置入颅内压探头(codman,美国强生公司生产),置入颅内约2 cm,持续监测ICP 值,固定颅内压探头。取带探针的12F引流管(天津塑研)沿血肿方向垂直插入脑内血肿腔,见暗红色血液流出,取5 mL注射器反复抽吸冲洗,抽出陈旧性血液,直至ICP下降至5 mmHg(1 mmHg=1.333 3 kPa)左右,观察30 min,ICP 变化在5 mmHg,术野无明显新鲜出血,予固定引流管,外接一次性使用脑室外引流装置,手术完毕。术后持续监测ICP 的变化,术后根据ICP 的变化调整使用脱水药物(首选20%甘露醇125 mL∕25 g,当ICP<20 mmHg,不使用脱水药物,当ICP处于20~40 mmHg,调整脱水药物,当ICP持续>40 mmHg,脱水效果差的患者行去骨瓣减压术)。当度过术后脑水肿高峰期(3~5 d),ICP<15 mmHg达1 d 以上,波动范围于5 mmHg 内,可拔出颅内压探头,一般在5~7 d。对照组根据术前CT影像,在头颅表面标记血肿投影、血肿最大平面及长轴方向,避开重要功能区,手术视野常规消毒铺巾后,于穿刺点用小尖刀切开皮肤约5 mm,椎颅至硬脑膜。取带探针的12F引流管(天津塑研)沿血肿方向垂直插入脑内血肿腔,见暗红色血液流出,取5 mL 注射器反复抽吸冲洗,根据术前计算血肿量抽出陈旧性血液,使残余血肿量<15 mL,观察30 min,术野无明显新鲜出血,予固定引流管,外接一次性使用脑室外引流装置,手术完毕。两组患者术后都常规给予止血、脱水降颅压,预防感染、控制血压等综合治疗。监测组根据ICP 变化及时复查CT,明确ICP 变化原因,对照组根据患者意识变化定时复查CT。监测组术后并发2例颅内压探头脱落不良事件,1例并发出血,因ICP监测压力不高,未再次手术。对照组术后2例并发出血,2例再次手术行去骨瓣减压术。
1.5 统计学处理使用SPSS 25.0 软件对数据进行处理分析,计量资料使用(xˉ±s),组间比较采用t检验;偏态分布的计量资料以中位数和四分位数间距[M(Q1-Q3)]表示,组间比较采用Mann-Whitney U检验;计数资料以[n(%)]表示,组间比较使用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术中、术后情况比较两组患者术中血肿抽吸量、术后使用甘露醇量、复查CT 次数比较差异有统计学意义(P<0.05)。见表1。
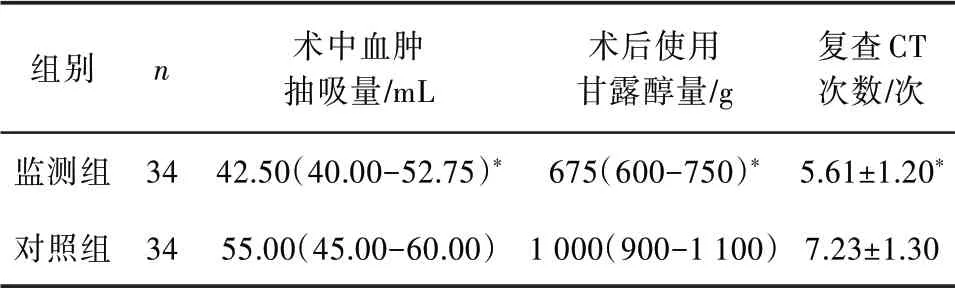
表1 两组患者术中、术后情况比较[M(Q1-Q3),(xˉ± s)]
2.2 两组患者术后并发症比较两组患者术后再发出血率、肺部感染率、颅内感染率、消化道出血率比较差异无统计学意义(P>0.05),而监测组电解质紊乱率、肾功能损伤率显著低于对照组,差异有统计学意义(P<0.05)。见表2。
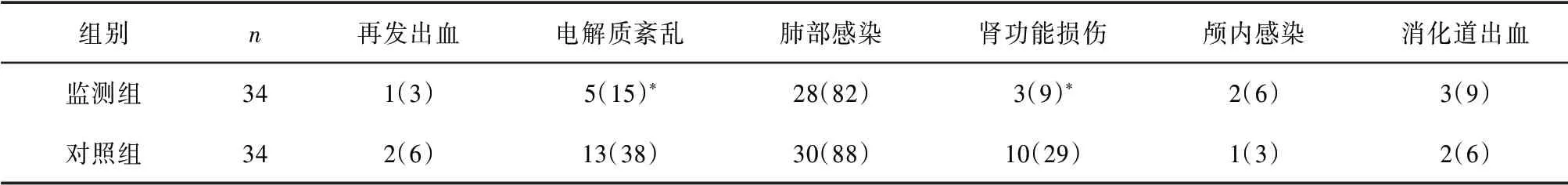
表2 两组患者术后并发症比较[n(%)]
2.3 两组患者住院时间及费用情况比较监测组住院时间、住NICU 时间、住院费用均低于对照组,差异具有统计学意义(P<0.05)。见表3。
2.4 两组患者出院情况比较两组患者出院3 月后GOS 比较,监测组患者出院预后不良率显著低于对照组,差异有统计学意义(P<0.05)。见表4。

表3 两组患者住院时间及费用比较[M(Q1-Q3)]
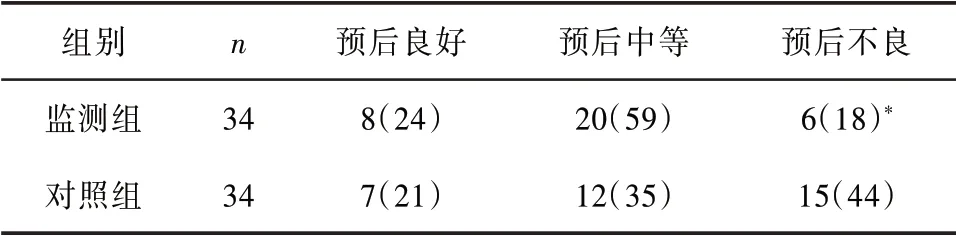
表4 两组患者出院情况比较[n(%)]
3 讨论
高血压脑出血是高血压病引起脑血管破裂,其发生发展分为血压增高(脑血管损伤的病理基础),星形胶质细胞破坏,脑出血量进一步扩大,脑出血后发生继发性损伤等过程〔4〕。治疗方法分为手术治疗及保守治疗,在高血压脑出血手术治疗中微创治疗常作为首选。Gui 等〔5〕在对126 例高血压脑出血患者进行手术方法研究中发现,与小骨窗开颅治疗高血压相比,神经内镜手术具有更有效、更安全,出血更少,预后更好,神经功能恢复更好的优点。Sun等〔6〕探讨89 例高血压脑出血患者在不同手术方式下,分析患者术中、术后情况时发现,锁孔内镜治疗高血压脑出血具有创伤小、效果好、手术时间短、出血减少、血肿清除率高等优点,其认为术中微拉技术的应用和在尽可能短的时间内清除脑内血肿是导致日常生活能力评分高的关键因素。脑出血后治疗的主要目的是清除部分血肿,解除占位效应,降低颅内压,减轻脑水肿,但清除血肿量仍存在争议。2019 版中国脑出血诊治指南〔1〕指出微创治疗脑出血应尽可能清除血肿,使残余血肿<15 mL,可能会提高患者好的结局率(Ⅱ级证据,B级推荐)。黄耿滨〔7〕在对45例高血压脑出血的微创治疗研究中发现,清除20%血肿能有效解除占位效应,达到治疗效果,残余血肿可以对血肿腔起压迫作用,达到止血目的。祁海晖〔8〕临床研究中发现在ICP 监测下抽吸部分血肿达到满意值,未发生不良事件,因此,在ICP监护下是否需要进一步抽吸仍需探讨。本研究显示在ICP 监护下,两组患者术中血肿抽吸量比较差异有统计学意义(P<0.05)。监护组在ICP 指导下会清除更少的血肿,及时停止手术,从结局看,并不会增加其不良事件发生率。由于脑实质破坏,脑出血患者存在不同程度的意识障碍,术前、术后查体不能反映或不能及时反映其真实情况。该类患者表现颅高压症状需要一定时间,临床医师不能准确、及时作出处理,势必造成该类患者的继发性损伤,增加病死率及致残率。ICP监测能实时反映患者真实颅内压力,在颅内压力有波动变化时,临床医师可通过一定手段调整至目标压力,及时发现、及时诊治,减少脑组织继发性损伤,改善患者预后。
在高血压脑出血术后的临床治疗中,防止术后出血的发生及减轻脑水肿是其主要的治疗目标。脑水肿是脑出血后必然发生的病理生理过程,是脑出血后二次损伤的主要原因。唯有合理使用药物减轻水肿,减轻并发症发生。脑出血后脑水肿管理专家共识〔9〕上推荐使用脱水剂、七叶皂苷钠、亚低温、高压氧治疗等方法治疗脑水肿。甘露醇作为临床上最常见的脱水剂,主要是提高血浆渗透压使组织脱水,降低颅内压。王澍等〔10〕在2019 年发表的Meta 分析中发现半量与全量甘露醇治疗脑水肿后颅高压的疗效无明显差异,而半量甘露醇安全性更高。甘露醇最常见的不良反应是水和电解质紊乱,长时间使用会增加其不良反应发生率,短时间、小剂量使用甘露醇不能达到理想ICP,术后使用ICP监测,可在监护下进行目标性脱水,使得甘露醇的使用更加合理、科学。本研究中监测组甘露醇使用量显著少于对照组,差异有统计学意义(P<0.05),其电解质紊乱率及肾功能损伤率也显著低于对照组,差异有统计学意义(P<0.05),与既往文献〔11〕报道一致,更加说明ICP 监测的重要性。而在两组患者住院时间及相关费用的比较中,结果显示差异有统计学意义(P<0.05),考虑尽管监测组患者较对照组患者多花费颅内压传感器费用,但能在术后减少相关药物的使用及复查影像学的次数,更科学地指导相关治疗。文献报道术后持续监测颅内压的变化,根据变化的数值能有效预测患者继发性脑损伤的程度及短期预后水平〔10〕,研究结果显示监测组预后良好率明显高于对照组,本研究中出院3 月后GOS 比较,监测组患者出院预后不良率显著低于对照组,差异有统计学意义(P<0.05),因此住院期间ICP 变化值也可以作为预测患者短期预后的评价指标。ICP 监测能在脑出血术后指导药物治疗,评估患者整体预后水平,其并不增加颅内感染率及其他不良事件发生率,但ICP 监测也存在弊端〔12〕,ICP 监测属于有创操作,对术者要求较高,不慎操作可能加重脑组织损伤及其他不良事件发生率。
综上所述,幕上高血压脑出血患者术中及术后持续性ICP监测,能科学指导甘露醇的使用,减少脱水药物使用后电解质紊乱及肾功能损伤率的发生,减少CT 复查次数,缩短住院时间,节省住院费用,改善患者预后,并不增加术后颅内感染率及其他不良事件发生率,具有良好的临床使用价值与最新理念〔13〕知识一致。本研究仍属于小样本对照研究,可能会对统计结果有一定影响,未来仍需多中心大样本综合性研究进行统计分析,更加有益指导临床。

