常规皮下注射胰岛素(MSⅡ)与胰岛素泵(CSⅡ)治疗2型糖尿病效果及安全性
张慧君,黄思哲
汕头市潮阳区大峰医院内分泌科,广东汕头515154
近些年糖尿病发病的年龄日趋低龄化,不断有儿童、青少年患上2型糖尿病,引起广泛关注[1]。2型糖尿病与自身胰岛β细胞受损,功能降低,导致血糖升高有关。目前治疗糖尿病是通过药物调节患者血脂和炎症,通过使用胰岛素控制血糖和相关代谢,来消除患者症状[2-3]。胰岛素泵具有能够模拟人体胰腺分泌胰岛素的功能将胰岛素输注到患者体内的特性[4]。胰岛素泵能够按照患者需要的胰岛素剂量持续地对患者进行皮下给药,确保患者血糖水平保持稳定,通过有效的代谢控制,达到预防2型糖尿病慢性并发症的发生和减少产生不良反应的效果[5],能够维持患者健康和生活能力,提高患者的生活质量,延长患者寿命。该次研究选择2019年2月—2020 年6 月期间该院210 例2 型糖尿病患者作为研究对象。 对常规皮下注射胰岛素(MSⅡ)与使用胰岛素泵(CSⅡ)治疗2 型糖尿病的临床效果进行对比分析。现报道如下。
1 资料与方法
1.1 一般资料
该研究所选病例经过伦理委员会批准,选择该院内分泌科收治的2 型糖尿病住院患者中,抽取210 例作为观察对象。所有患者经检查均确诊为2 型糖尿病,符合WHO 相关糖尿病诊断标准,均自愿参与该研究并签署知情同意书,已排除其中感染疾病、严重高血压疾病、非糖尿病性肾疾病、心脏等重要器官器质性病变、患者患有酮症或Ⅰ型糖尿病等患者。应用分层区组随机化分组法将患者平均分为研究组和对比组。其中研究组105例,男性患者 52 例,女性患者 53 例;年龄 42~75 岁,平均年龄(62.26±6.17)岁。对比组 105 例,男性患者 51 例,女性患者 54 例;年龄 41~77 岁,平均年龄(61.35±5.32)岁。两组患者性别、年龄等差异无统计学意义(P>0.05),具有可比性。 该研究已通过该院伦理委员会审批。
1.2 方法
对比组:患者使用胰岛素注射液(国药准字H3202 1786),用法用量:皮下注射:一般 3 次/d,餐前 15~30 min注射,必要时睡前加注一次小量。 2 型糖尿病患者每日需用总量变化较大,在无急性并发症情况下,敏感者仅需 5~10 U/d,一般约 20 U。
研究组:使用胰岛素泵(批准文号(准)字2013 第3540548 号)进行治疗,通过针头插入到患者腹壁组织,输注管路24 h 持续的输入胰岛素(基础率),餐前进行大剂量泵入,根据患者血糖情况,调整胰岛素一日内不同时间段的用量。
1.3 观察指标
比较两组患者治疗前后血糖控制水平、胰岛素用量、血酮体转阴时间、血糖达标时间及不良反应发生情况。
2 型糖尿病患者血糖控制标准为:空腹血糖为3.6~6.1 mmol/L,餐后 2 h 血糖为 4.5~8.0 mmol/L,低血糖为<3.5 mmol/L,可伴有自觉症状。
不良反应包括低血糖、乏力、恶心和腹泻等临床症状。
1.4 统计方法
采用SPSS 20.0 统计学软件予以数据处理,计量资料以()表示,组间差异比较采用t 检验;计数资料以[n(%)]表示,组间差异比较采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 血糖水平
研究组患者治疗后空腹血糖和餐后2 h 血糖控制情况均优于对比组,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后血糖控制情况比较[(),mmol/L]
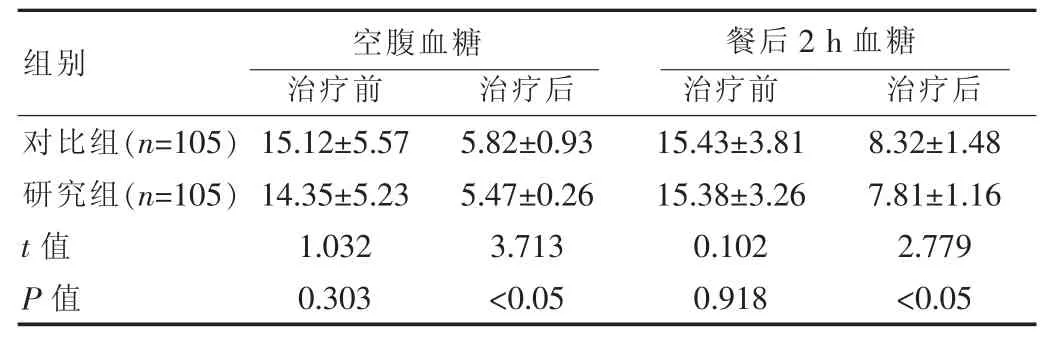
表1 两组患者治疗前后血糖控制情况比较[(),mmol/L]
组别 治疗前 治疗后 治疗前 治疗后对比组(n=105)研究组(n=105)t 值P 值餐后2 h 血糖空腹血糖15.12±5.57 14.35±5.23 1.032 0.303 5.82±0.93 5.47±0.26 3.713<0.05 15.43±3.81 15.38±3.26 0.102 0.918 8.32±1.48 7.81±1.16 2.779<0.05
2.2 治疗情况
研究组患者血酮体转阴时间、血糖达标时间和胰岛素用量情况明显低于对比组,差异有统计学意义(P<0.05),见表2。
表2 两组患者血酮体转阴和血糖达标时间及胰岛素用量情况对比()
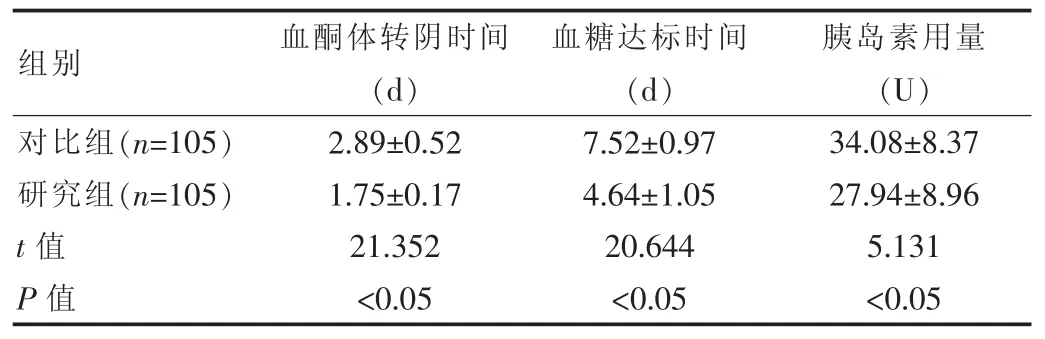
表2 两组患者血酮体转阴和血糖达标时间及胰岛素用量情况对比()
组别 血酮体转阴时间(d)血糖达标时间(d)胰岛素用量(U)对比组(n=105)研究组(n=105)t 值P 值2.89±0.52 1.75±0.17 21.352<0.05 7.52±0.97 4.64±1.05 20.644<0.05 34.08±8.37 27.94±8.96 5.131<0.05
2.3 不良反应发生情况
研究组患者不良反应发生率明显低于对比组,差异有统计学意义(P<0.05),见表 3。
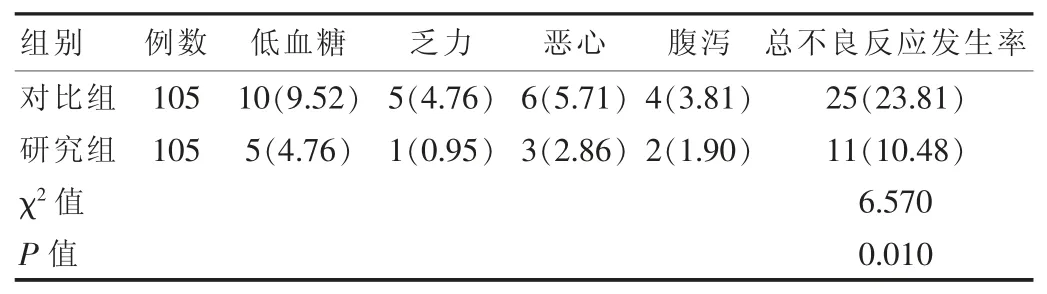
表3 两组患者不良反应发生情况对比[n(%)]
3 讨论
2 型糖尿病又名非胰岛素依赖型糖尿病,患者自身能够产生胰岛而细胞无法作出正常反应的病症,主要是由于胰岛素抵抗和胰岛素分泌较少所致,造成胰岛素不能完全发挥应有的功效[6]。 近年来2 型糖尿病的发病率呈上升趋势,因此在临床中受到重点关注,针对2 型糖尿病患者,通常采用胰岛素皮下注射进行治疗[7]。常规皮下注射胰岛素治疗可以获得较好的降糖效果, 但是需要进行多次注射,给患者带来许多不便,易造成注射次数不足,无法起效的问题,因此需要更便捷有效的治疗方式[8]。
近几年胰岛素泵被广泛应用于糖尿病的治疗。 该次研究中对2 型糖尿病患者使用胰岛素泵(CSⅡ)治疗与常规皮下注射胰岛素(MSⅡ)治疗进行了比较。由研究数据得出,相比于对比组,研究组患者血糖值和胰岛素用量更低,血酮体转阴和血糖达标用时明显更少,低血糖等不良反应发生率明显更低(P<0.05)。可见,长时间进行皮下注射胰岛素(MSⅡ)治疗损伤了胰岛β 细胞,引起其加速衰退导致胰岛功能不断下降,最终造成药物起效不理想且易引发低血糖等并发症,对患者的治疗造成不利影响。 使用胰岛素泵(CSⅡ)治疗弥补了这一不足,同时胰岛素泵还具有体积小便于携带,容易操作的优势。胰岛素泵模拟人体分泌胰岛素的状态进行给药,可以根据不同时间段患者血糖水平进行灵活用药,例如,在患者用餐前加大剂量泵入,及时控制就餐引起的血糖短期升高问题。 依据患者进食量对胰岛素追加剂量进行调整。 如果患者发生应激反应,能够对基础胰岛素注入量进行及时改变,待身体恢复后,再恢复基础胰岛素注入量以免造成低血糖。夜晚睡眠时间减少药物泵入,避免患者发生血糖过低的现象。 使用胰岛素泵(CSⅡ)治疗减少了药物吸收过程中的延迟和变异,对血糖进行长期稳定的抑制作用,实现较好的临床治疗效果。 糖尿病早期对胰岛β 细胞造成的损伤是可以恢复的,胰岛素泵对胰岛素注入的稳定控制满足了这一治疗需求,通过稳定持续给药,可以减缓胰岛β 细胞的衰竭,逐渐恢复细胞功能, 达到对糖尿病并发症进行控制甚至延缓其发生的治疗效果。在日常生活除了按时使用药物进行治疗,还需注意以下事项:①定期对血糖进行检测:最好可以每天多次对血糖水平进行检测,并对将如何快速对高血糖以及低血糖进行识别以及应对方法有所掌握。 ②规律进行锻炼:运动极利于对血糖进行控制,因此应尽量规律的进行运动。 每周最少需要运动2~3 h 左右,可选择强度为中等的有氧运动,如快走或者骑车等。在进行运动前,需要向医生进行咨询,以保证血糖稳定。 ③控制饮食:禁止不规律进食以及暴饮暴食等,需要定时且定量的进食,要对膳食的营养搭配进行注意。④戒烟:2 型糖尿病极易导致心血管疾病产生,吸烟会致使该疾病产生的风险加大,因此禁止吸烟。 ⑤限制饮酒:酒精极易导致血糖出现不稳定情况,在饮酒初期极易导致使用胰岛素等药物进行治疗的患者产生低血糖现象,且随后又会出现血糖升高现象,因此糖尿病患者每日饮酒量需要进行限制,糖尿病患者每日饮酒不得超过1~2 份标准量。 ⑥足部以及皮肤检查:要经常对脚步以及皮肤进行检查,糖尿病极易对患者神经产生损伤,从而伤害到其皮肤或者脚步,一旦出现异常,需及时就诊。 ⑦定期对眼底进行检查:2 型糖尿病患者每年都需对眼底进行检查,以了解其是否产生糖尿病性视网膜病变。
综上所述,胰岛素泵(CSⅡ)治疗2 型糖尿病与常规皮下注射胰岛素(MSⅡ)相比,能够为患者提供更便捷有效的治疗方式,对患者血糖水平的改善更稳定持久,从而改善患者胰岛β 细胞功能,安全性更高,疗效更显著,具有临床应用推广价值。

