胃癌合并尿毒症和心功能不全多学科团队协作诊疗一例
朱巍莹 严震文 石 川 刘松彬 陈佳艳 邱继刚 沈达明
1 临床资料患者男,69岁,因“进食后恶心、呕吐1个月”,于2018年10月23日在复旦大学附属华东医院门诊行胃镜检查,提示胃窦浸润性肿块伴狭窄(图1),活组织病理学检查提示腺癌。于2018年10月25日收治入院。患者于2013年发现血肌酐水平升高,外院诊断为CKD 5期(尿毒症期);2013年10月建立左前臂动静脉内瘘,12月起行维持性血液透析(HD)治疗,每周3次至今,透析间歇期每日尿量约200 mL。患者有高血压病史10余年,体力劳动后感胸闷、气促。入院后体格检查:全身皮肤、巩膜无黄染,左锁骨上淋巴结未扪及肿大;全腹软,中上腹深压痛,无反跳痛,肝脾肋下未触及,移动性浊音阴性,未闻及肠鸣音亢进;直肠指诊无异常。实验室检查:白细胞计数6.8×109/L,血红蛋白87 g/L,血小板计数138×109/L,血白蛋白27.5 g/L,血肌酐543.6 μmol/L。腹部CT检查提示胃窦增厚伴胃潴留(图2)。心电图检查提示窦性心律,完全性右束支传导阻滞,频发室性早搏。心脏多普勒超声检查提示左心房、左心室扩大,左心功能降低,二尖瓣、主动脉瓣返流,左心室射血分数(LVEF)0.46。入院后诊断:胃窦腺癌伴幽门梗阻(临床分期为cT4NxM0),CKD 5期(尿毒症期),慢性心功能不全(Ⅲ级),高血压病。

图1 门诊胃镜检查见胃窦浸润性肿块
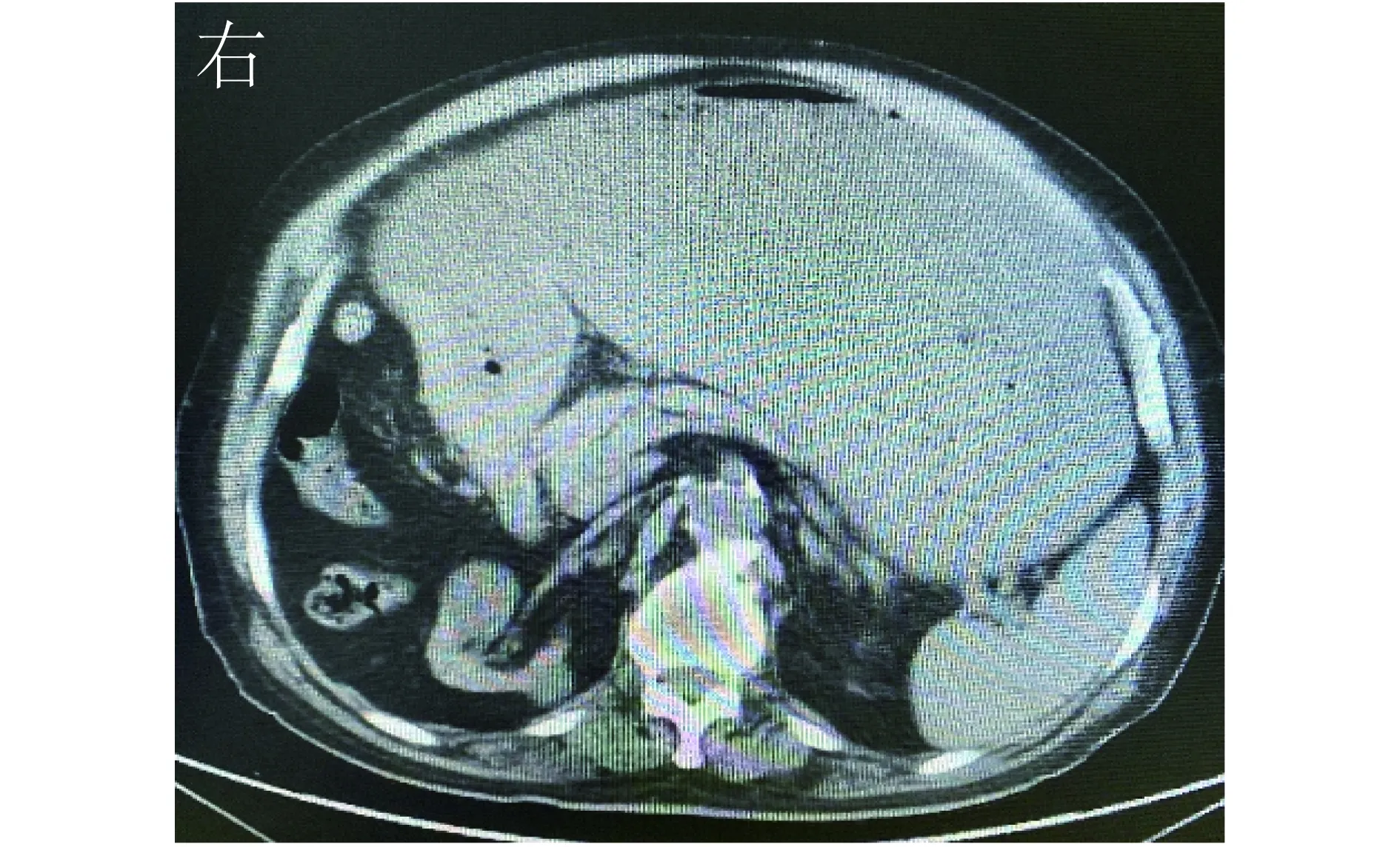
图2 入院后腹部CT检查见胃潴留
2 MDT诊疗经过本例患者有消化道梗阻症状,胃镜检查已确诊为胃窦腺癌伴狭窄,合并CKD 5期(尿毒症期)、慢性心功能不全(Ⅲ级)。遂进行MDT病例讨论,以制订合适的治疗方案。
肿瘤内科:患者胃癌诊断明确,但合并尿毒症,为化学治疗(简称化疗)相对禁忌证;此外,针对患者的梗阻症状,宜先解除梗阻,故建议先行远端胃癌根治术,术后根据肿瘤的病理学分期决定化疗与否。
普外科:患者梗阻症状明显,胃镜和活组织病理学检查明确诊断胃窦腺癌,手术指征明确,但患者合并的尿毒症和慢性心功能不全等均为手术相对禁忌证。
血透室:建议先评估患者的心、肺功能和残余肾功能,给予充分的HD治疗,术前HD宜采用低剂量低分子肝素抗凝,以减少术中、术后出血。术前须纠正贫血,改善患者全身情况,提高其手术耐受力。术中、术后需维持容量平衡,由于该患者肾小球滤过率<5 mL/min,选用经肾脏清除的抗生素治疗时需调整每日用药频次和剂量,在HD治疗结束后追加药物剂量,控制感染。因术后禁食,在行HD期间应检测患者的血糖水平。
心内科:患者入院诊断为CKD 5期(尿毒症期),慢性心功能不全(Ⅲ级),高血压病。术后发生急性心力衰竭的风险大,建议围手术期控制入液量,量出为入,并准备无创面罩呼吸机,防止术后发生急性心力衰竭。
麻醉科:患者合并尿毒症,故应选择对肾功能影响较小的麻醉药物,术中维持心肌氧供需平衡,采用保护性肺通气策略,以减少机械通气相关肺损伤的发生。
经MDT病例讨论后,本科室启动医院重大手术汇报流程,相关人员与家属进行充分的沟通,告知手术的必要性及其风险。术前继续行维持性HD治疗,给予低剂量低分子肝素(依诺肝素钠2 000 U)抗凝,血流速度250 mL/min,透析时间4 h/次,根据容量管理目标体重(干体重)设定每次超滤脱水总量;透析前控制血压<140/90 mmHg(1 mmHg=0.133 kPa),避免透析中发生低血压。术前常规行心电监护,给予吸氧、控制心室率,限制总补液量<2 000 mL以降低心脏负荷。2018年11月2日患者于全身麻醉下行远端胃癌根治术(D2,毕Ⅱ式吻合),手术历时110 min,术中出血量70 mL,手术顺利。术后予抗感染、营养支持、化痰、抗凝等,常规行HD治疗。因患者合并慢性心功能不全,术后第3天出现胸闷、气促症状,脑钠尿肽(brain natriuretic peptide,BNP)水平升至4 765 ng/L。遂组织第2次MDT病例讨论。
普外科:患者3 d前行胃癌根治术,手术顺利,术中生命体征平稳,术后控制总补液量和输液速度,常规行HD治疗,但出现急性左心衰竭症状,BNP水平快速上升。术后病理学检查示:中-低分化腺癌,浸润至浆膜下,脉管腔内见癌栓,上下切缘未见癌细胞累及;淋巴结[11(+)/15]。病理分期为pT3N3aM0。
心内科:患者术前即存在慢性心功能不全,麻醉和手术创伤导致其术后发生急性左心衰竭,建议予强心、扩张冠状动脉、控制总补液量和输液速度,加强HD时超滤脱水等处理。
血透室:术后患者急性左心衰竭诊断明确,应立即增加HD频率,酌情延长每次透析时间,增加超滤脱水量,下调容量管理目标体重。控制补液量,严密监测中心静脉压(central venous pressure,CVP),并控制感染。
经MDT病例讨论后,给予患者静脉注射米力农强心,硝酸甘油扩张冠状动脉,控制输液速度为120 mL/h,每日总补液量<2 000 mL。及时调整HD方案,急诊加行HD治疗,设定超滤率为800 mL/h,完成净脱水量3 000 mL,有效缓解了患者胸闷、气促症状。继续给予常规HD治疗,每周3次,每次4 h,逐步下调术后透析目标体重。给予促红细胞生成素纠正贫血,术后第10天患者BNP水平降至2 568 ng/L。术后第18天顺利出院。
3 讨 论近年来,中国的胃癌发病率呈逐年上升趋势,居恶性肿瘤死因第2位[1],其发病率和病死率分别占全世界的42.6%和45.0%[2],有60%~70%的胃癌患者在发现时已处于进展期。本例患者为进展期胃癌合并尿毒症、慢性心功能不全,因尿毒症为手术禁忌证,故对此类患者进行手术治疗罕见。
MDT是由相关的多个学科组成工作组,针对某种疾病进行定期、定时的临床会议讨论,提出诊疗意见的临床工作模式[3]。改变传统的以疾病为中心的治疗模式,转为以患者为中心,通过制度设计打破学科之间的界限,定时、定期进行MDT联合诊疗,共同评估、制订规范化的诊疗方案,能够最大限度地提高胃癌患者的生活质量[4-5]。本例患者自入院即启动MDT流程,组织普外科、麻醉科、血透室、心内科等多学科医师共同讨论,制订诊疗方案。考虑该患者诊断为胃窦腺癌合并尿毒症,为化疗相对禁忌证;患者伴幽门梗阻,有手术指征,但因尿毒症、慢性心功能不全为手术相对禁忌证,故手术风险大。根据医院重大手术汇报制度,由主刀医师报备医务处,与医务处工作人员一起在术前与家属充分沟通,告知患者的病情,以及术中、术后存在的风险,经家属同意后进行手术。
手术于HD治疗后24 h进行,此时既可降低因尿毒症导致手术并发症发生的风险,又能尽量减少因透析时肝素化而延长凝血时间导致术中、术后出血的发生。因患者为进展期胃癌,病灶位于胃窦,故手术方式采用远端胃癌根治术(D2),手术历时110 min,术中出血量70 mL;术中采用毕Ⅱ式吻合行消化道重建,该方式操作简单,可缩短麻醉和手术时间,并可避免原幽门处远期复发导致进食梗阻(即使原来病灶的幽门处肿瘤复发,食物仍可从位于胃大弯侧的毕Ⅱ式吻合口进入小肠)。手术选择对肾功能影响较小的麻醉药物;术中维持心肌氧供需平衡,减少心肌损伤,采用保护性肺通气策略,以减少机械通气相关肺损伤发生。术后患者出现急性左心衰竭症状、BNP水平升高,经再次MDT病例讨论后,给予强心、扩张冠状动脉、加强HD时超滤脱水处理后,BNP水平显著下降。患者术后第18天顺利出院。
本例患者术前诊断胃窦腺癌(cT4NxM0)明确,伴消化道梗阻症状,有手术指征,但合并CKD 5期(尿毒症期)、慢性心功能不全(Ⅲ级)、高血压病,手术风险极大。为此,术前和术后组织两次MDT病例讨论,充分预估可能出现的各种风险,做好应对措施,对已出现的问题进行妥善全面的处理,使患者成功接受手术并平稳度过术后恢复期,顺利出院。综上,MDT是诊治此类涉及多学科的疑难危重手术患者的理想模式。

