院前EMS对AIS患者发病-溶栓时间及溶栓疗效的影响
赵扬,袁宇凤,颜源均,李良
(1.川北医学院临床技能中心;2.川北医学院附属医院急诊科,四川 南充 637000)
脑卒中又称“中风”或“脑血管意外”,70%~80%由脑缺血所致[1],好发于40岁以上中老年人群。多数急性缺血性脑卒中(acute ischemic stroke,AIS)患者发病时往往在院外,急诊效率低,常因院前延误错过最佳治疗时机,造成不可挽回的致残致死结局[2]。静脉溶栓是目前抢救治疗AIS的有效手段,且抢救效果具有时间依赖性,尽早治疗对减少脑组织损伤和改善预后意义重大。院前急救干预(emergency medical services,EMS)是我国近年日益完善的急诊理念,但实施效果并不满意,接受院前急救转运至医院的比例较低,延误现象较多见,对溶栓时机和疗效造成不利影响。目前关于院前EMS对静脉溶栓患者发病至入院时间(onset to door time,ODT)和溶栓疗效影响的研究报道较少。本研究旨在探讨院前EMS对AIS患者发病-溶栓时间及溶栓疗效的影响。
1 资料和方法
1.1 一般资料
选择2017年1月至2018年12月川北医学院附属医院接受静脉溶栓治疗的80例AIS患者为研究对象,按就诊前是否启动EMS分为EMS组(n=36)和非EMS组(n=44)。本研究在伦理委员会的审核批准,且两组患者性别、年龄、吸烟史、饮酒史、基线简化卒中量表(national institute of health stroke scale,NIHSS)评分及合并基础疾病等溶栓前一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者溶栓前一般资料比较
纳入标准:(1)病历记录资料完整;(2)转运入院后经颅脑CT或MRI确诊为AIS;(3)评估具备溶栓指征,且发病至接受静脉溶栓治疗时间<4.5 h。排除标准:(1)院内卒中;(2)患者或家属对医疗救护配合度较差;(3)患者发病前存在神经功能障碍或认知缺陷。
1.2 方法
非EMS组未启动EMS。发病感觉不适后,患者本人或在他人陪护下自行来院就诊,卒中急救小组成员对患者进行病情评估,开启绿色通道后接受生化和影像学检查,排除溶栓禁忌和必要医患沟通后,转入卒中单元接受溶栓治疗。EMS组启动MES。发病感觉不适后,患者本人或他人(家属/朋友/同事/路人)及时呼叫120急救电话,医院出诊途中初步了解患者的病情及症状体征变化等,并通过电话简要指导相关急救。到现场后,EMS急救人员采用卒中筛查表评估病情,对疑似AIS患者立即启动绿色通道,包括:建立静脉通道并持续低流量吸氧。转运至医院途中,抽取血液标本,并向患者及陪同人员简要介绍病情、溶栓风险及效果。到达医院后迅速获取实验室检测及影像学检测结果,并记录NIHSS评分[3]。经卒中急救小组评估确认后立即接受溶栓治疗。两组患者溶栓及对症治疗均严格参照《中国急性缺血性脑卒中诊治指南》(2014)[4]进行。
1.3 观察指标
(1)ODT、入院至溶栓开始治疗时间(door to needle time,DNT)、发病至溶栓时间(onset to needle,OTN)[5]。(2)DNT达标率:DNT<60 min为达标。(3)溶栓效果:治疗1周后采用NIHSS评分评估;共15项,总分42分,评分越高,表明神经功能缺损程度越严重。NIHSS评分较基线值减少≥3分或降至≤1分为有效[6]。
1.4 统计学分析
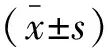
2 结果
2.1 两组患者溶栓救治情况和疗效比较
EMS组ODT、DNT、OTN短于非EMS组,DNT达标率、治疗1周溶栓有效率高于非EMS组,差异均有统计学意义(P<0.05)。见表2。

表2 两组静脉溶栓救治情况和疗效比较
2.2 AIS患者溶栓疗效的影响因素
溶栓治疗1周后,将患者按疗效评估结果分成溶栓有效组(n=37)和溶栓无效组(n=43)。单因素分析显示,溶栓有效组基线NIHSS评分、ODT、DNT、OTN低于溶栓无效组(P<0.05),且启动EMS的患者占比较高(P<0.05)。以AIS患者近期溶栓治疗有效为因变量,单因素分析指标作为自变量引入Logistic回归模型,校正性别、年龄、吸烟史、饮酒史和合并疾病史等因素,结果显示,基线NIHSS评分、OTN及是否启动EMS是影响AIS患者近期溶栓疗效的主要因素(P<0.05)。见表3及表4。

表3 AIS患者溶栓有效组和溶栓无效组部分资料比较

表4 影响AIS患者溶栓疗效的多因素Logistic回归分析
3 讨论
指南和专家共识[7]均指出,AIS发病<4.5 h应尽早溶栓治疗,或4.5 h<发病<6 h,经严格评估考虑给予尿激酶溶栓,使闭塞血管恢复血流灌注,减少缺血区脑组织缺血缺氧性损伤。因此,AIS治疗需争分夺秒,高效的EMS对争取最佳治疗时机尤为重要。EMS包括发病-120呼救、120呼救-转运入院两个环节。实际工作中,公众对脑卒中的认识不足,对EMS缺乏足够重视和“时间窗”的急救意识,造成院前急救处理较差,易延误最佳治疗时机。已有报道[8-9]表明,我国AIS疾病负担沉重,溶栓率仍处于较低水平,其中院前转运延误是主要原因。
本研究对比发现,EMS组ODT、DNT、OTN短于非EMS组(P<0.05),且DNT达标率较高(P<0.05),与已有报道[10]相吻合,表明EMS能提高急诊效率,缩短OTN,节约宝贵治疗时间。OTN是最直接反映启动EMS干预对AIS患者静脉溶栓状况影响的指标,缩短OTN是AIS患者溶栓治疗的关键[11],而提高ODT、DNT的时间效率性是缩短OTN的两个重要环节。OTN分为ODT和DNT两部分,其中ODT反映院前启动EMS到达现场、进行相关医疗处理和快速转运的时间效率性。EMS组接到120调度指令后,迅速发车并选择最佳路线赶往现场,且途中在确保安全前提下,可不受交通信号灯、行驶速度等限制,缩短到达现场时间,对患者初步急救处理后迅速返回,相较自行转运,ODT明显更短。DNT反映患者到院后,院内卒中急救小组进行溶栓治疗的时间效率性,目前国际公认DNT应控制在60 min内[12]。ODT和DNT存在紧密联系,缩短DNT时间并不仅仅依赖于院内卒中绿色通道,还与EMS有紧密关联,EMS组转运入院前,已经完成了患者病史查询、病情评估与监护、对症处理、生化标本采集等工作,入院后快速交接,为院内卒中急诊小组节省较多医疗干预时间,能有效提高DNT的时间效率,缩短DNT。
本研究显示,EMS组治疗1周溶栓有效率也高于非EMS组(P<0.05),提示EMS对提高溶栓疗效有益。多因素Logistic分析发现,入院基线NIHSS评分、OTN和是否启动EMS均是AIS患者静脉溶栓疗效的影响因素,其中入院基线NIHSS评分属于不可控因素,但启动EMS不仅能高效转运入院,减少院外延误,缩短ODT,而且能提前与患者家属沟通,减少入院后医患家属间的沟通和决策时间,同时与院内卒中急救小组无缝对接,交接患者病情资料,绿色通道快速完成相关检查,减少病情评估的时间,缩短DNT,使溶栓治疗时机更早,OTN更短,提高最佳溶栓时间窗治疗的比例,溶栓救治效果更佳。但一项2 123例AIS患者回顾性研究[13]发现,EMS与患者3个月预后无明显相关性(OR=0.856,95% CI 0.664~1.103),可能是该项研究中接受EMS以高龄、病情严重者居多,患者NIHSS基线值较高,预后往往较差,而病情相对较轻、青壮年者可能更倾向于自行转运。
高效科学的EMS依赖于院前急救“120”通讯网络系统、高素质出诊急救医疗队伍以及配备完善的院前急救设备,同时也需要不断完善出诊-到达现场(T1)、现场急救(T2)、转运入院途中(T3)3个阶段的急救处理。T1阶段通过电话初步了解患者情况并进行远程急救指导,避免家属或他人因缺乏急救知识而采取一些错误的处理措施,有利于减少并发症发生和危险因素暴露,为现场开展急救节省了时间和条件[14-15]。T2阶段是稳定病情、减少病情进展危险因素的关键环节,根据症状体征检查结果对患者病情做出迅速评估,并采取相应的对症处理,包括建立静脉通路、呼吸支持、降低颅内压、改善抽搐或躁动情绪和降血压。T3阶段应密切监测患者生命体征,同时注意保护患者头部,避免剧烈振动或晃动,与患者家属做好沟通和决策工作,并以最快速度安全转运入院,到院后做好交接工作。
综上,EMS能为AIS尽可能争取宝贵的治疗时间,缩短ODT、DNT和OTN,提高溶栓治疗效果,应加强EMS的推广建设和公众健康教育,让更多的AIS患者充分获益。

