胰腺神经内分泌肿瘤的CT和MRI特征
王明亮,纪 元,姚秀忠,曾蒙苏
1.复旦大学附属中山医院放射科,上海 200032;
2.复旦大学附属中山医院病理科,上海 200032
胰腺神经内分泌肿瘤(pancreatic neuroendocrine neoplasm,pNEN)是一类罕见的神经内分泌肿瘤,是起源于肽能神经元和神经内分泌细胞的异质性肿瘤,占所有胰腺肿瘤的l%~2%[1]。2019年第5版世界卫生组织(World Health Organization,WHO)消化系统肿瘤分类标准中,将神经内分泌肿瘤分为神经内分泌瘤(neuroendocrine tumor,NET)和神经内分泌癌(neuroendocrine carcinoma,NEC)。NET从低到高又分为3个级别:G1、G2、G3;NEC为分化差的肿瘤,属于高度恶性肿瘤(G3)。pNEN中,多数为NET(G1,G2,G3),NEC G3非常少见[1-3]。
所有的pNEN都具有不同程度的恶性潜能,组织学分级越高,肿瘤的浸润范围越广,越容易发生淋巴结转移和远处转移。计算机体层成像(computed tomography,CT)和磁共振成像(magnetic resonance imaging,MRI)是pNEN术前常用的影像学检查方法,本文通过分析143例经手术后病理学检查证实的pNEN的CT和MRI表现,旨在总结pNEN的典型影像学特征。
1 资料和方法
1.1 临床资料
回顾并分析2009年2月—2020年9月复旦大学附属中山医院经手术后病理学检查确诊的pNEN患者。纳入标准:① 术前1个月内行增强CT和增强MRI检查;② 肿瘤病灶能在CT和MRI图像上清晰显示;③ CT或MRI检查前未行治疗;④ 病理学诊断为pNEN,且能按照第5版WHO消化系统肿瘤分类标准进行病理学分级。排除标准:① 病灶未经手术完整切除;② 胰腺肿瘤病灶≤5 mm。最终143例患者纳入研究,其中男性71例,女性72例;年龄9~77岁,中位年龄53岁。临床表现:所有患者中有症状93例,临床症状包括腹痛、腹胀等腹部不适,头晕,心慌,乏力或晕厥,低热不适,皮肤及巩膜黄染,进食哽噎,便血,腹泻,体重下降,胸部麻木感,腰背痛等;无症状50例。
1.2 检查方法
1.2.1 CT检查方法
采用德国Siemens公司的SOMATON Definition AS CT机。扫描参数:管电压120 kV,管电流250 mA,重建层厚3~5 mm,层间距3~5 mm。对比剂为碘普罗胺(含碘300 mg/mL)80~100 mL,流率2~3 mL/s,经肘静脉穿刺建立注药通道,注入对比剂后,靶血管达到100 HU后自动触发扫描获得动脉期图像,注射对比剂后70~80 s进行静脉期扫描。
1.2.2 MRI检查方法
采用德国Siemens公司的Magnetom Avanto和Magnetom Aera 1.5 T超导MRI仪。扫描范围为上腹部,包括全部肝脏和胰腺。MRI扫描包括屏气快速自旋回波T2加权成像(T2-weighted imaging,T2WI)(抑脂)、梯度回波正反相位T1加权成像(T1-weighted imaging,T1WI)、弥散加权成像(diffusion-weighted imaging,DWI)、动态增强成像[对比剂为钆喷替酸葡甲胺(Gd-DTPA),总量为15~20 mL,经肘静脉注射后分别于20~25、35~40、55~60、150~180 s行4期扫描]。DWI检查采用自旋回波平面回波成像(spin echo-echo planar imaging,SE-EPI)序列,b值为0、500 s/mm2,动态增强成像采用一次屏气三维容积间插重建梯度回波(threedimensional volumetric interpolated breath-hold examination,3D-VIBE)序列,常规视野为32 cm×32 cm~38 cm×38 cm。
1.3 图像分析
由2名高年资影像学诊断医师共同阅片,达成一致意见。观察病变位置(胰头、胰颈、胰体或胰尾)、数目、大小(最长径)、形状,平扫边界是否清晰,有无钙化、囊变坏死、胰管扩张、远端胰腺萎缩,邻近组织受侵、淋巴结肿大或肝转移情况等。选择正常胰腺组织的信号强度作为参照标准,在同一成像序列上,肿瘤信号强度和正常胰腺组织信号相等者为等信号,依次将肿瘤的信号强度分为低信号、稍低信号、等信号、稍高信号、高信号。
1.4 病理学分析
参照第5版WHO消化系统肿瘤分类标准,将pNEN按照肿瘤细胞Ki-67增殖指数和有丝分裂指数划分为NET G1、NET G2、NET G3和NEC G3,记录患者术后免疫组织化学病理学报告中瘤灶的Ki-67值(表1)。

表1 pNEN的病理学分级
1.5 统计学处理
采用SPSS 22.0软件对数据进行统计学分析。非正态分布的连续变量记录为中位数和范围(最小值和最大值)。分类变量表示为数字和百分比。
2 结 果
2.1 临床特征
143例pNEN患者共检出149个病灶,其中NET G1 63个、NET G2 74个、NET G3 8个、NEC G3 4个。25例(16.8%)患者有内分泌功能,包括18个分泌胰岛素,4个分泌胃泌素,1个分泌胰高血糖素,1个分泌胃泌素、胰高血糖素和胰多肽,1个分泌胰岛素和血管活性肠肽;无功能性肿瘤患者118例。NET G1病灶中,18个有内分泌功能;NET G2病灶中,6个有内分泌功能;NET G3病灶中,1个有内分泌功能;NEC G3病灶均为无功能性(表2)。

表2 不同病理学分级的pNEN患者的临床特征
2.2 CT和MRI形态特征
149个病灶在CT和MRI上均能显示,64个(43.0%)位于胰头颈部,85个(57.0%)位于胰体尾部;NET G1、NET G2、NET G3和NEC G3病灶的大小依次为2.24(0.7~5.6)、3.29(0.9~8.6)、2.88(1.0~5.3)和5.75(3.0~7.4)cm;类圆形病灶为127个(85.2%),不规则形病灶为22个(14.8%);130个(87.2%)病灶CT平扫为等密度,19个(12.8%)病灶呈稍低密度;124个(83.2%)病灶为T2WI高或稍高信号;146个(98.0%)病灶实性区为T1WI低或稍低信号;130个病灶实性区DWI均表现为高信号,表观弥散系数(apparent diffusion coefficient,ADC)图呈低信号(19例显示欠清);边缘清晰76个(51.0%);病灶内钙化22个(14.8%);囊变57个(38.3%);胰管扩张14个(9.4%);远端胰腺萎缩9个(6.0%);胰周侵犯30个(20.1%);淋巴结转移14个(9.4%);肝转移15个(10.1%)。

表3 pNEN的CT和MRI形态特征
2.3 CT和MRI强化特征
C T增强:在动脉期与静脉期,9 2个(61.7%)病灶呈持续显著强化,NET G1、NET G2、NET G3病灶明显强化的个数依次为50个(79.4%)、40个(54.1%)、2个(25.0%)。MRI增强:115个(77.2%)病灶动脉期明显强化,强化程度高于正常胰腺组织,并随时间延长呈持续性强化,NET G1、NET G2、NET G3病灶明显强化的个数依次为59个(93.7%)、52个(70.3%)、4个(50.0%),NEC G3的4个(100%)病灶在CT和MRI增强均表现为动脉期轻度强化,随时间延长强化程度稍增加,但始终低于胰腺组织(图1~4)。

图1 典型病例1(NET G1患者)CT和MRI图像
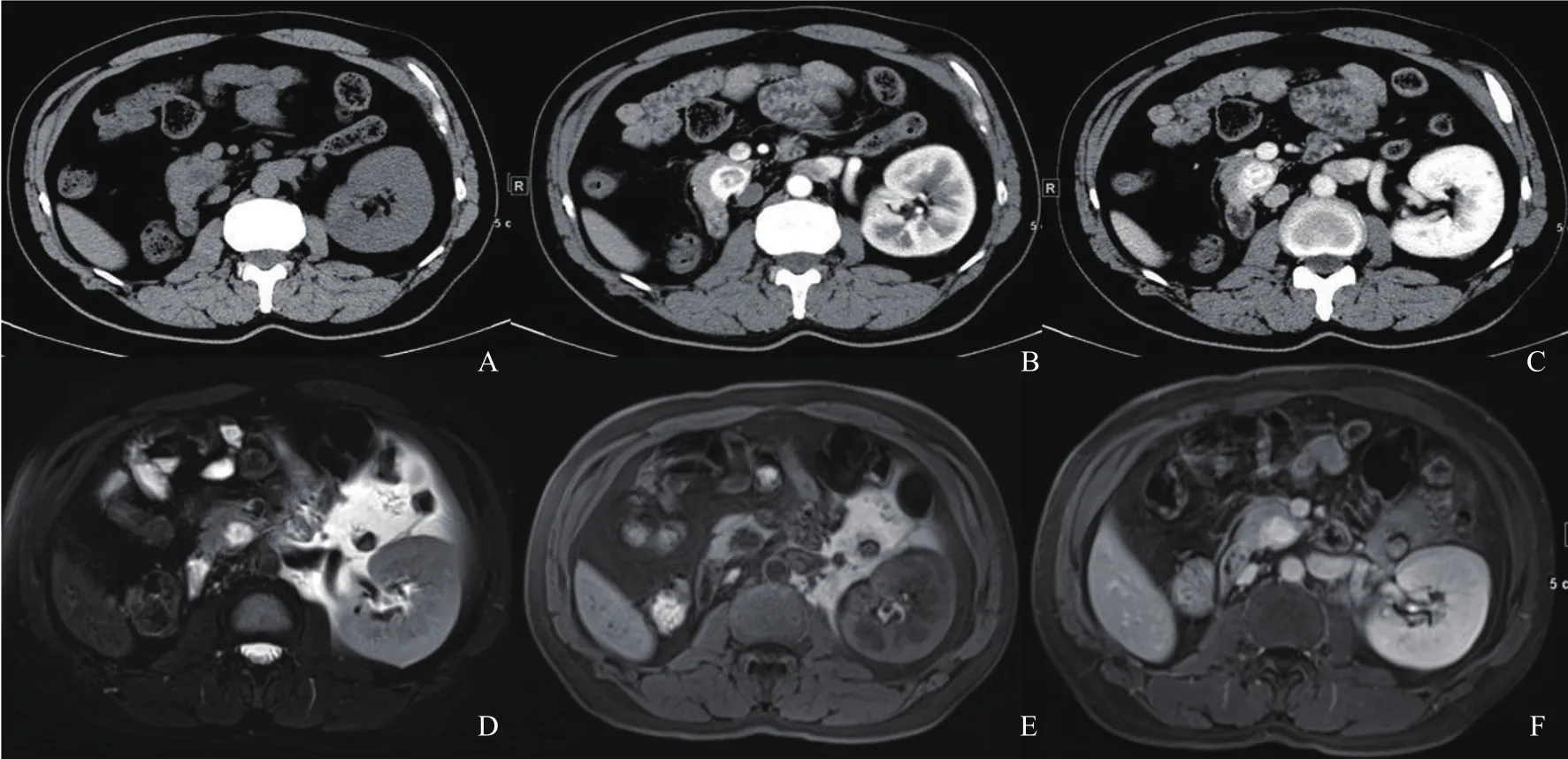
图2 典型病例2(NET G2患者)CT和MRI图像

图3 典型病例3(NET G3患者)CT和MRI图像

图4 典型病例4(NEC G3患者)CT和MRI图像
3 讨 论
依据激素的分泌状态和患者的临床表现,pNEN分为功能性和无功能性pNEN。无功能性pNEN占pNEN的大多数,功能性pNEN仅占约15%[4]。本研究中功能性pNEN约占16.8%,与文献报道一致,同时发现功能性pNEN均为胰腺NET,且多为NET G1级,提示功能性神经内分泌肿瘤因为早期出现临床症状而更容易被发现,同时有无内分泌功能也可以作为胰腺NET与胰腺NEC的鉴别点之一。
本研究发现pNEN不同病理学级别患者在性别、年龄方面没有差别,与相关研究[5-6]结果一致。肿瘤可以发生在胰腺头颈部,也可以位于体尾部,不同病理学分级之间也没有明显的位置差异;胰腺NEC病灶明显比胰腺NET病灶大,提示胰腺NEC的生长速度更快,生物学行为更差;本研究中pNEN大多数病灶呈类圆形,在G1级的NET中更明显,与既往研究[7]结果相似。大约一半的肿瘤边缘比较清晰,超过1/3的肿瘤内可见囊变坏死,而钙化比较少见,与相关研究[5-6]结果也一致。胰管扩张更少见,在高级别肿瘤(NET G3和NEC G3)出现的概率较高,提示肿瘤容易侵犯到主胰管造成胰管堵塞,从而引起远端的胰管扩张,也有研究[6]证实这个观点,而胰管扩张更常见于胰腺导管腺癌,因此胰管扩张可以作为pNEN与胰腺导管腺癌的鉴别点之一[8],可以用于乏血供的pNEN与胰腺导管腺癌的鉴别[9]。远端胰腺萎缩较少见,而胰周侵犯、淋巴结转移多数出现在NET G2及更高级别的肿瘤中,肝转移在NET G3中出现的比例最高,但也可以发生在G1级的肿瘤中。
本研究发现pNEN的病灶CT平扫呈等或稍低密度,密度与胰腺密度接近,与既往研究[6,10]结果一致,因此CT平扫容易漏诊。MRI由于软组织分辨率高,在pNEN的检出方面有天然的优势,因为正常胰腺在T1WI上显示为高信号,神经内分泌肿瘤显示为低或稍低信号,尤其对于小病灶的检出,具有明显优势,本组中98%的病灶平扫T1WI就可以发现病灶。肿瘤实性区在DWI上均呈高信号,ADC图呈低信号,提示水分子弥散受限。注射对比剂后病灶在动脉期大多数肿瘤明显强化,静脉期呈持续显著强化,低级别肿瘤(NET G1、NET G2)尤为明显,可能是因为pNEN血窦丰富,但随着病理学级别增高,病灶增强程度逐渐减低,高级别肿瘤(NET G3、NEC G3)强化程度接近或略低于周围正常胰腺组织,也许与肿瘤内坏死及纤维组织增生等有关,这与多项研究[10-13]一致。
综上所述,pNEN的典型CT和MRI表现为类圆形的实性结节或肿块,CT平扫呈等或稍低密度,T1WI低或稍低信号,增强后大多数低级别肿瘤呈明显持续强化,高级别肿瘤多数强化程度较低,接近或稍低于周围胰腺。

