循证护理在食管癌术后早期微生态肠内营养支持病人中的应用
蒋春霞,曹晓东,顾 虹,陆 燕,肖淼丹,丁一冲
南京医科大学附属无锡人民医院,江苏214023
有研究显示,2015年我国食管癌发病率在癌症发病率中居第3位,死亡率居第4位[1]。目前,食管癌最有效的治疗手段是手术彻底切除癌肿部位[2-3]。快速康复外科(FTS)的概念首先由丹麦医生Kehlet等[4-5]于2001年提出,通过在围术期对传统治疗措施进行优化,以减少机体的应激反应进而加速病人康复。近年来广泛用于食管癌病人手术中,而早期肠道营养是其重要一环。本研究应用循证护理(evidence-based nursing,EBN)理念,对食管癌术后病人给予早期肠内营养(early enteral nutrition,EEN)[6],配合使用肠道原居菌,并与传统的营养支持方法进行比较。现报道如下。
1 资料与方法
1.1 临床资料
选取2017年3月—2019年12月我院收治的食管癌病人250例作为研究对象,随机分为对照组和试验组,各125例。纳入标准:①未接受激素、化疗等治疗;②无手术无禁忌证;③病人及家属同意,并签署同意书。排除标准:①有内分泌及代谢性疾病者;②有抑郁症或精神疾病者;③存在认知障碍者;④有慢性肠道疾病者。对照组:男103例,女22例;年龄44~77(64.86±7.21)岁;文盲20例,小学55例,初中47例,高中及以上3例;试验组:男96例,女29例;年龄49~79(64.51±7.64);文盲24例,小学46例,初中51例,高中及以上4例;两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获得医院伦理委员会批准。
1.2 干预方法
1.2.1 对照组
给予常规营养干预及康复管理。①健康宣教:护理人员根据病人基本情况向病人讲解疾病发展和主要治疗原则,建立有效的护患沟通,取得病人的信任,提高配合程度。②专科护理:做好护理评估,充分了解病人病情、生命体征、管道引流情况、切口恢复状况、营养状况、各类实验室检查结果、病人胃肠道功能恢复情况等,并针对评估结果采取相应护理措施。③营养支持:术后早期病人采用全胃肠外营养(total parenteral nutrition,TPN),肛门排气后加入肠内营养,根据病人的身高、体重、生化指标等测算出每日病人所需热量。④生活护理:保持病房安静、整洁,指导病人早期适当地活动。⑤心理护理:护理人员针对病人的心理问题进行及时疏导,及时进行有效的沟通,提高病人对抗疾病的信心。
1.2.2 试验组
1.2.2.1 证据资源检索
计算机检索Up to Date、Clinical evidence、the Cochrane Library、PubMed、EMbase、中国知网、万方数据库,采取PICO转化策略。将检索字段分别设定为主题词、题名、摘要或关键词,检索词为主题词和自由词相结合,中文检索词为“食管癌”“早期肠内营养” “微生态”“快速康复”;英文检索词为“esophageal cancer”“early enteral nutrition”“microecology”“rapid rehabilitation”。
1.2.2.2 纳入标准和排除标准
纳入标准:①研究对象为食管癌围术期病人;②文献类型为临床决策、指南、系统评价、证据总结、专家共识、随机对照试验;③发表语言为中、英文;④检索时限为各数据库建库至2017年2月。排除标准:研究计划书或报告书、摘要、文献质量评价低的研究。初步检索到相关文献154篇,根据纳入标准和排除标准,阅读全文后,进行文献质量评价,最终纳入文献32篇,其中中文文献28篇,英文文献4篇。
1.2.2.3 寻找最佳证据
术后肠内营养应用的时机。早期食管癌临床症状不明显,容易被忽视。等到病人进食明显受限,确诊时已是中晚期,此时大多数病人已经出现全身营养不良的情况。术后由于手术创伤和应激反应引起的高分解代谢,进一步加重了机体营养不良[7]。食管癌根治术切除肿瘤组织及其所在节段的食管,并取用胃或空肠进行食管重建。既往研究认为,该手术胃肠道恢复期至少4 d后才能给予肠内营养。龙晓静等[8]提出小肠的蠕动和吸收功能在术后6 h就能得到有效恢复,可以接受肠内营养。而且长期禁食对小肠的功能损伤较大,破坏肠道正常菌群,不利于病人远期营养状态及免疫功能的恢复。术后快速康复理念指导下的早期肠内营养可尽可能地提供机体的营养支持。在病人血流动力学稳定的前提下,对于大手术后病人,理想的肠内早期营养可于术后24 h内开始[9]。陈婷等[10-12]在术后12~24 h开始输注肠内营养液,试验组病人术后排气和排便早于对照组,胃肠道反应和并发症发生率并未明显增加。
使用营养液的选择。陈婷等[10-12]在术后第1天经营养管开始注入生理盐水250 mL。张传利等[13]注入了5% 葡萄糖注射液250 mL。刘清航等[14]注入葡萄糖氯化钠注射液500 mL进行肠道的预适应。闫凤艳[15]在术后第1天经营养管注入氯化钾溶液促进肠蠕动恢复。何小萍等[12,16-17]在术后第2天开始使用瑞能。刘薇等[11,18]术后第2天使用百普力。这两类肠内营养液均为复方制剂,含足量的蛋白质、碳水化合物、脂肪、微生物、矿物质及膳食纤维。
热量供给。有学者采用营养风险筛查表-2002(Nutritional Risk Screening 2002,NRS-2002)调查我国食管癌营养风险发生率为26.8%~61.3%[19-21]。该量表可评估食管癌病人营养风险,及时进行营养干预,可为肿瘤后续治疗提供良好的治疗条件。能量需求的准确预测是临床营养支持的前提。能量需求的预测方法有测定法和估算法,估算法操作方便,应用范围更广。Harris-Bendeict公式至今作为临床上计算机体静息能量消耗(resting energy expenditure,REE)的经典公式。Okamoto等通过Harris-Benedict公式计算食管癌手术病人术前每日静息能量消耗(RDEE)为(23.3±2.1)kcal/kg(1 kcal=4.186 kJ),手术后第7天能量需求增加为每日(27.3±3.5)kcal/kg[22]。陈双喜[23]为食管癌术后病人提供的每日热量为35 kcal/kg,叶梅等[6]为125.52 kJ/kg,徐延昭等[17]为104.65 kJ/kg。
喂养速度的控制。成人经鼻胃管喂养临床实践指南中建议:肠内营养时,速度从慢到快。鼻饲营养液黏度较高,需要严格控制输注速度时或输注大剂量、高渗透压的营养液时,推荐使用营养泵(证据等级5 b,推荐级别A)。刘薇[11]肠内营养液的输注速度为30~40 mL/h,逐渐增加50~60 mL/h,最快速度80~100 mL/h。何小萍等[12]肠内营养液的输注速度为35~55 mL/h,逐渐增加到50~60 mL/h,最快速度75~100 mL/h。
肠内营养时病人的体位。刘薇[11]认为在肠内营养液输注时,床头抬高30~45°较合适,金霞[24]认为30°为宜。
营养液温度控制。随着术后早期肠内营养研究的不断深入,研究发现,肠内营养液的温度对肠内营养的效果有着较大的影响。胃肠道对营养物质的吸收能力取决于消化酶的活性,低温使酶的活性降低,高温使酶蛋白变性,酶反应速率下降,所以酶的催化活性在温度最适时最强。哺乳动物组织中酶的最适温度为35~40 ℃[25]。消化酶的最适温度相当于细胞最适生活环境的温度,而人体小肠消化酶活性最高的温度是37 ℃[26]。成人经鼻胃管喂养临床实践指南指出,持续输注鼻饲营养液时,可使用加温器,使营养液温度维持38~40 ℃,但加温器须谨慎使用(证据等级2C,推荐级别B)[27]。翁霞等[28]认为对于高龄老年病人,应将鼻饲温度控制在37~42 ℃较适宜。孔静等[29]认为危重病人肠内营养温度以40~42 ℃为宜。郐华等[30]认为营养液温度35~40 ℃可降低腹痛、腹泻的发生。
冲管护理。营养管留置时间长、营养液浓度高、冲洗不彻底、药物碾磨不细等因素可导致输注营养液后出现管道堵塞。成人经鼻胃管喂养临床实践指南指出,持续鼻饲时,每4 h用20~30 mL温水脉冲式冲管1次,每次给药前后用10~30 mL温水脉冲式冲洗胃管,以减少堵管和药物腐蚀管壁的危险(证据等级2C,推荐级别A)[27]。刘薇[11]在肠内营养使用过程中4 h冲管1次。朱丽娜等[16]在使用药物时用温水充分溶解后注入。
改善肠道微生态环境。食管癌术后病人因手术对消化道结构的改造,加上麻醉药、镇痛药对胃肠动力的影响,常导致病人术后出现胃排空障碍、肠蠕动减慢或被抑制的胃肠动力障碍,严重影响病人术后肠内营养的实施。朱丽娜等[16]研究肠内营养联合肠道益生菌使用,具有协同作用,可有效降低术后胃肠道不良反应的发生率,并改善病人肠内营养的实施,保证了病人的机体需要。还有研究表明,在接受肠内营养的老年人中连续使用双歧杆菌能够使其排便更规律[31]。
1.2.2.4 证据应用
总结以上证据,以Iowa循证实践模式为指导,制定食管癌术后病人早期肠内营养临床实践方案,主要包括NRS-2002评估表的应用,确定肠内营养开始应用的时机,肠内营养泵的使用规范及流程,输注营养液时病人的体位、温度,食管癌术后病人早期肠内营养输注过程中的临床观察,健康宣教方案等。临床实践中如发现影响方案进展的因素,护理团队将及时进行讨论分析,调整策略,确保该方案的顺利实施。
1.2.2.5 实施干预
对试验组125例食管癌术后病人进行基于循证护理进念的早期营养干预及快速康复护理。①在试验组术后第1天,采用NRS-2002进行营养风险筛查,评估病人营养风险并定期复评。术后病人NRS-2002评分为4~5分,若评分≥3分,则存在营养风险,需要营养干预。②根据病人耐受性,最早于术后20 h开始肠内营养液输注,第1天先使用生理盐水250 mL+10%氯化钠20 mL +10%氯化钾10 mL给肠道预适应,第2天开始加用完全膳食的肠内免疫配方营养制剂(复方营养混悬剂),每天约500 mL,根据病人的实际公斤体重进行调整。③使用肠内营养泵输注营养液,从30 mL/h开始,根据胃肠道的反应情况,每4 h增加10 mL,直至增加到100 mL/h。④进行肠内营养时,病人的体位保持抬高床头30~45°。⑤使用营养泵加温器加热,使营养液的温度维持在38~40 ℃。⑥每次使用前后用20~30 mL温开水脉冲式冲管,持续使用期间每4 h用20~30 mL温开水脉冲式冲管1次。⑦营养管注入枯草杆菌二联活菌,每天3次,每次0.5 g。在使用益生菌时,将胶囊打开,予以温开水充分溶解后经营养管注入。⑧若液体和电解质不足,可经中心静脉途径进行补充。护理人员在护理期间观察病人营养管的通畅情况以及病人有无出现腹痛、腹胀、腹泻、恶心、呕吐等胃肠道反应症状,及时进行对症处理。
1.3 观察指标
1.3.1 试验室检查
护士遵医嘱在术后1 d、3~5 d和7~10 d抽血检查两组病人的血清白蛋白、血清总蛋白、白细胞计数、C-反应蛋白。
1.3.2 胃肠动力恢复情况
统计两组术后肛门排气时间、肛门排便时间、开始进食流质饮食和半流质饮食时间。
1.3.3 消化道症状
记录两组肠内营养支持治疗期间发生腹胀、腹痛、腹泻、恶心、呕吐等胃肠道反映情况。
1.3.4 管道留置时间
统计两组术后胃管、腹腔引流管、胸管留置的时间,并记录住院时间。
1.4 质量控制
组建研究小组,在方案准备阶段即对因变量、预测变量进行文献检索及理论分析。实施阶段,进行人员的统一培训,制定各类预案,以预防研究过程中可能出现的各种问题。研究过程中进行双审核,即对已完成统计的数据动态审核,以确保数据的完整性及正确性,二次审核将要录入的数据,剔除无效数据。数据编号并由双人录入,避免沾染问题的发生。
1.5 统计学方法
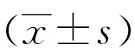
2 结果
2.1 两组实验室检查指标比较(见表1)
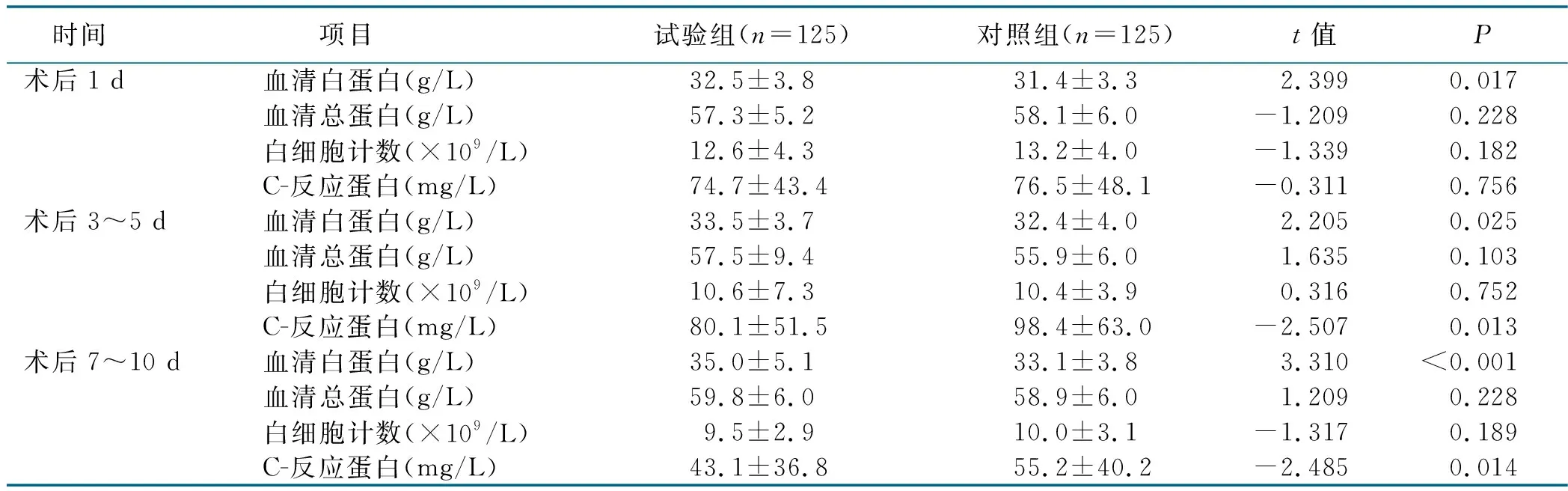
表1 两组实验室检查指标比较
2.2 两组胃肠动力恢复情况比较(见表2)
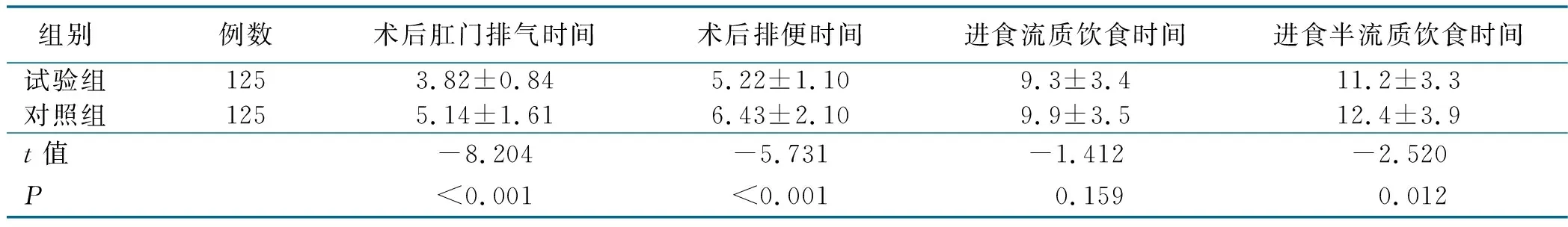
表2 两组胃肠动力恢复情况比较 单位:d
2.3 两组消化道症状比较(见表3)
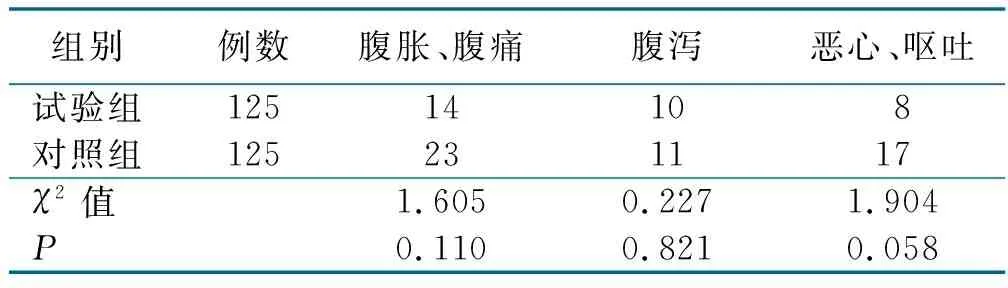
表3 两组消化道症状比较 单位:例
2.4 两组管道留置时间及住院时间比较(见表4)
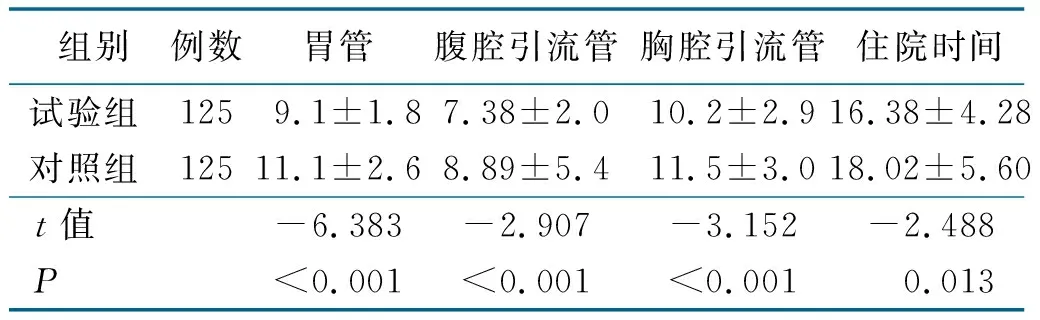
表4 两组管道留置时间及住院时间比较 单位:d
3 讨论
循证护理是受循证医学影响而产生的护理概念,其真实含义可理解为慎重、准确、明智地应用当前所获得的最好的研究证据,并根据护理人员的个人技能和临床经验,考虑病人的价值、愿望和实际情况而制订出完整的护理方案[32]。营养支持是食管癌病人术后护理工作的一项重要内容,如何正确地营养支持对促进机体功能早日恢复,减少术后并发症的发生具有重要的意义。病人的康复与治疗方案的有效执行、精心护理关系密切。在食管癌术后早期肠内营养护理中,围绕整体护理要求,引入循证护理理念,通过数据库检索、期刊查阅、专家咨询等方式,获得相关指南、专家共识、随机对照实验等作为循证依据,对相关问题进行循证。试验组按循证得出的结论进行护理,实施前充分评估病人的护理问题,预先制定出最优护理计划,实施个体化护理措施。
随着医疗技术水平的提高,快速康复外科近年来得到了迅速发展,并在临床上得到了广泛应用,特别是在疾病疼痛控制、麻醉学科和微创外科[10]。早期肠内营养支持是快速康复外科的重要环节,有助于维持肠道正常菌群,有利于小肠吸收功能的恢复,能够促进病人营养的吸收,对改善病人营养状态和免疫功能效果明显[19]。在充分复苏和血流动力学稳定后尽早开始肠内营养已得到广泛共识。近年来,有研究提出免疫微生态营养,即在肠内免疫营养配方中增加人体肠道的原居菌如乳酸杆菌、双歧杆菌,与肠内致病菌竞争,最终恢复肠内正常菌群[9]。随着微生物出现抗生素耐药性,有益的肠道原居菌作用变得越发重要,通过给予有益的肠道原居菌以降低肠道菌群的致病性,甚至可能对这些“好”细胞进行基因工程改造,能使它们产生某些生长因子或特殊的营养物质维持病人的正常状态,能够有效改善病人营养状况,调节免疫,增强抗感染的能力[11]。两组术后发生腹痛、腹胀、腹泻、恶心、呕吐情况比较差异均无统计学意义,表明该措施下食管癌手术病人对早期肠内营养的耐受性好,未增加病人不适。本研究中,试验组术后血清白蛋白水平均优于对照组,术后3~5 d、7~10 d C-反应蛋白低于对照组,术后拔管时间、住院时间上均低于对照组。
4 小结
综上所述,早期微生态肠内营养支持的循证护理实践对食管癌术后病人快速康复护理有积极影响,有助于病人改善术后营养状况,补充手术创伤后所需的能量,减轻炎性反应,减少胃肠道反应的发生,缩短管道留置的时间,减少术后住院时间,是病人术后安全、简便的营养补给方法。同时,护理人员在进行临床护理工作时有系统的指南做指导,也有明确的护理目标,当护理人员知晓病人的需求后能够制定最佳支持方案对病人进行针对性的护理,也保证了临床护理工作的连续性、完整性和有效性。

