直肠憩室合并绒毛状腺瘤1例
黄丽,黄日龙,王建民,李明,张媛媛,邹国蓉
(安徽中医药大学第一附属医院治未病健康管理中心,安徽 合肥 230031)
1 临床资料
患者,女性,56岁。患者于2年前发现大便带白色胶冻状黏液,无脓血,无肛口肿物脱出,无大便带血,无肛门疼痛、瘙痒,无腹痛。平素大便2-3天/次,质偏稀,余无不适。既往有高血压病史5年余,现口服卡托普利片25mg qd、硝苯地平片 10mg qd,自诉血压控制尚可;2014年、2018年于当地人民医院因子宫肌瘤、胆囊结石行“子宫次全切除术”“胆囊切除术”;余无特殊病史。专科检查:肛外观未见明显异常;指诊:距肛缘7cm直肠右侧壁可触及一深大瘘口,周围黏膜下触及质地较硬肿物,大小约4cm×4cm,指套退出有白色粘液附。辅助检查:入院查血常规、凝血全套、生化中套、免疫组合、肿瘤标志物、心电图、肛管彩超均未见明显异常。2019年8月26日门诊电子肠镜检查:肛缘上8cm左右直肠发现一溃口,见透明状黏液附着,取溃口病理,未回示。2019年8月29日肠镜病理回示:(直肠黏膜)两小片黏膜:其中一枚黏膜慢性炎,伴浅表糜烂,另一黏膜呈息肉状增生,被膜鳞/腺两种上皮,腺上皮局灶呈绒毛状增生。2019年8月30日复查肠镜病理回示:直肠窦道内壁数小枚黏膜,腺上皮呈绒毛状增生,局部伴高级别上皮内瘤变,未见正常黏膜结构,平滑肌束未见明确浸润。2019年8月27日心脏彩超示:1.主动脉瓣少量返流;2.左室舒张功能下降。全腹部CT平扫示:1.直肠右侧囊袋状突起并与直肠远端相通,部分壁明显不均匀增厚伴强化:憩室并肿瘤可能;2.肝囊肿,肝脏钙化灶;3.胆囊术后并肝内外胆管轻度扩张;4.子宫术后(见图1A,B,C)。盆腔MRI平扫示:1.直肠远端前缘囊袋状混杂信号并与直肠远端相通:憩室并黏液腺瘤(或癌)?请结合肠镜病理或增强检查了解病灶实性部位情况;2.子宫术后,宫颈囊肿(见图2A,B,C)。2019年8月28日胸部CT平扫示:1.两肺未见明显实质性病变;2.食道中下段壁可疑增厚,建议胃镜检查;3.肝内囊性灶及钙化灶。2019年9月4日胃镜示:慢性胃炎伴隆起糜烂、胆汁反流;病理(胃窦)黏膜慢性活动性炎,中度,伴部分腺体轻度肠化。2019年9月6日阴道彩超:宫颈囊肿,直肠壶腹部占位。术前诊断:1.直肠憩室?
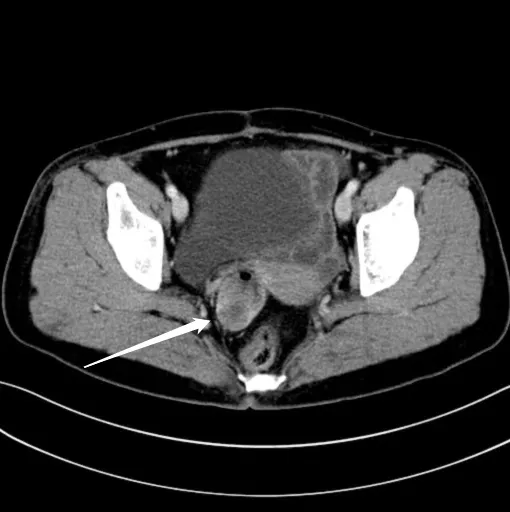
图1A
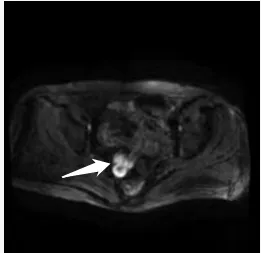
图2A
2 直肠肿物
2019年9月18日在全麻下行“直肠肿物切除术”,插管全麻,麻醉达效后,患者取截石位,常规消毒铺巾,泌尿外科协助行双侧输尿管导管置入术,左侧导管置入10cm进入困难,考虑输尿管狭窄,右侧顺利插入25cm,尿液引出,接尿管。取正中切口,长约20cm,切开皮肤、皮下组织,腹直肌前鞘,推开腹直肌,切开后鞘腹膜后进腹。术中探查:在直肠指引下,提示盆腔右前肿物,逐层分离,直至肿物底部,在直肠指诊引导下,用线性切割闭合器在肿物底部与直肠连接处切断,切口完整,标本送冰冻(见图3A,B,C)。约32min接病理科电话:提示泄殖腔囊肿可能,排除恶性病变。腹腔内探查无活动性出血,于骶前间隙留置多孔引流管一根从右侧腹壁戳口引出,游离盆底腹膜后,缝合重建盆底,严密止血,清点纱布、器械无遗漏,逐层关腹。术后病理:冻头及冻剩组织:(1)(直肠)憩室内绒毛腺瘤,部分腺上皮伴高级别上皮內瘤变,基底部切缘未见肿瘤残留。肌层见不规则囊腔,囊壁大量中性粒细胞为主混合性炎细胞浸润,伴出血及黏液积聚,并见部分肿瘤性上皮陷入。(2)(直肠)憩室内平滑肌层见泄殖腔源性残件,呈小管囊腔及实性上皮巢结构(p40+)。建议随诊,定期复查(见图4A,B)。术后创面愈合良好,肛门功能未见异常。

图1B

图1C
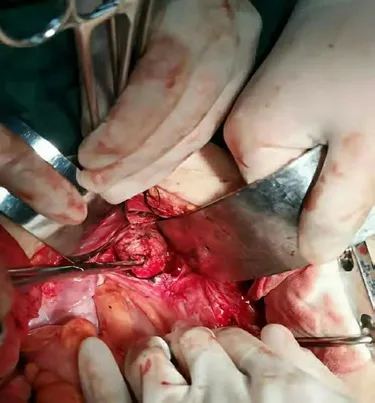
图3A
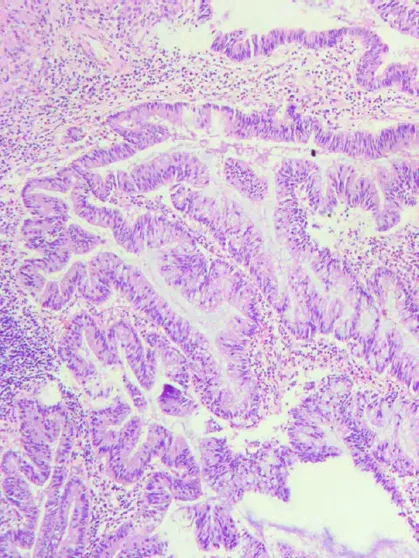
图4A

图2B

图2C

图3B
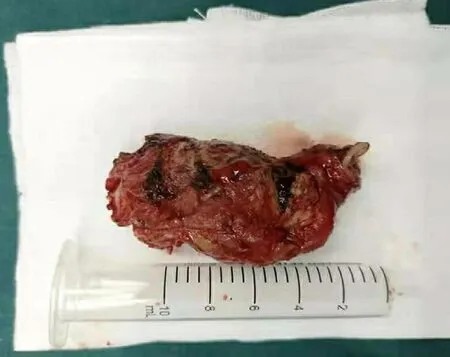
图3C
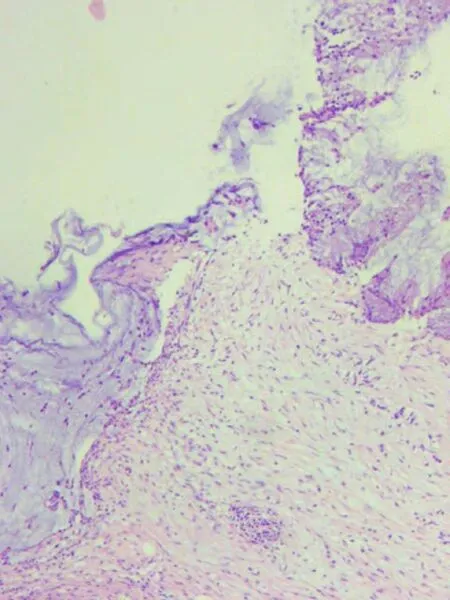
图4B
2 讨论
直肠憩室是直肠的肠壁局部向外凸出,形成了一个或多个囊袋状间隙,囊袋状物通过口部或颈部与直肠肠腔相通,根据组织解剖的不同,分为先天性和后天性,又称原发性与继发性[1]。原发性直肠憩室属于下消化道的一种先天性发育畸形,于1809年由Meckel首次提出,故又称Meckel憩室。卵黄囊形成于人胚第3周时消化道的腹侧,通过一短而宽的卵黄管与消化道相通,随着胚胎的发育,卵黄管逐渐伸长、变窄,若第5周时,此管近端不闭锁,并且未与胚胎分离,则形成憩室。憩室多发生于对肠系膜侧的肠壁上,大多具有正常肠壁的全层结构,肉眼形态相似,但卵黄管黏膜起自多功能方向分化的细胞,故憩室内可见异位的胃、十二指肠、结肠黏膜或胰腺组织。继发性直肠憩室又称假憩室,多因直肠肠壁局部薄弱处如系膜脉管、神经进入部,长期遭受肠腔内压持续性升高,反复的高压冲击造成经常性直肠创伤,使直肠内薄弱点受压向外突出,憩室肌层可见薄弱缺损[2],与长期便秘努责、溃疡性直肠炎、直肠中重度前突、机械性创伤、肛周直肠感染有关[3],近年来可见部分医源性损伤导致的直肠憩室[4,5]。假憩室壁通常只有直肠黏膜、黏膜肌层及黏膜下层,缺乏完整的肌层。直肠憩室多发于年龄较大者,西方国家发病率高于我国,但目前临床报道较少[6]。本病并发炎症时可表现为腹痛、便血、发热、便秘、腹胀,若发生穿孔,可出现急腹症。辅助检查有直肠指诊、肛门镜检查、电子结肠镜检查、盆腔CT或MRI平扫或钡剂灌肠造影等。临床上肛周脓肿、肠炎等疾病也会出现发热、肛周不适、腹胀、腹痛等症状,需与直肠憩室相鉴别。直肠憩室多数情况下较小,无明显症状,不需要治疗,当伴随合并症,如炎症、穿孔、粪石嵌顿、畸胎瘤、腺瘤等情况下,需结合各项临床症状及辅助检查,排除手术禁忌,及时进行手术治疗[7]。
直肠绒毛状腺瘤表现为以血管和结缔组织为中心,基底宽广的绒毛状或乳头状组织,多单发,属于腺瘤性息肉,虽为良性,但属于下消化道常见的癌前病变,且癌变率较高[8]。直肠绒毛状腺瘤发病率男性多于女性,尤其多发于40岁以上人群,癌变率与年龄增长、腺瘤大小成正相关[9]。发病原因尚不明确,目前认为可能与生长因子、癌基因、体重指数、甘油三酯、空腹血糖等相关[10]。早期主要表现为黏液便、排便次数增多、排便不尽,晚期可表现为腹泻、便血,消瘦、乏力、低钾、低钠等。辅助检查有直肠指诊、肛门镜检查、电子结肠镜检查或钡剂灌肠造影、病理活检。CD、UC、痢疾等临床表现与直肠绒毛状腺瘤有相似之处,需进行鉴别诊断。直肠绒毛状腺瘤术前不易判断是否发生的癌变,因其癌变多呈局限性分布,常位于中央,导致活检若没有取到癌变部位,则结果可能是良性,但不能判断活检以外的组织是否为良性[11]。故临床上确诊后,应尽早手术治疗,完整彻底的切除。
直肠憩室为临床上的罕见疾病,合并绒毛状腺瘤则更为罕见,辅助检查中CT或MRI能够比较清楚的显示憩室内肿物的大小、位置、生长形态、密度、边缘及与周围组织的关系[12],电子结肠镜检查则能直观的看见憩室的位置、大小、开口情况,故术前结合全面的影像学及内镜检查十分重要。本次手术,术前王建民主任与李明主任经过了充分、仔细的研究与讨论,制定了详细的手术预案,术中精细观察、操作,并非常注意保护肛门括约肌及周围血管神经,术后密切监测,重视抗感染治疗及创面护理,避免感染及直肠粪块的损伤,出院后定期复查随访,做到了既治愈患者疾病,又保留了患者的良好肛门功能。

