“专科医生-全科医生-患者”结合模式在顽固性高血压患者中的应用效果分析
刘伟芳 葛玲玉 陈歆 蔡颖超

摘 要 目的:分析“專科医生-全科医生-患者结合”(1+1+1结合)模式在顽固性高血压患者中的应用效果。方法:将2019年1月-2020年9月在上海市嘉定区南翔镇社区卫生服务中心高血压专家门诊及全科门诊诊治的顽固性高血压患者120例随机分为对照组与观察组,每组60例。对照组为全科医师干预,观察组采取“1+1+1结合”模式干预。两组均治疗12周,评价两组患者治疗前后血压控制率情况。结果:治疗后两组患者的诊室血压和动态血压均有明显下降(P<0.05),但“1+1+1结合”模式治疗的患者诊室血压和动态血压均明显低于对照组(P<0.05),血压达标率也明显优于对照组(P<0.05)。观察组患者出现的不良反应也得到较好的改善。结论:“1+1+1结合”模式对顽固性高血压患者降压优势更为明显,达标率更高,安全性较好,疗效确切,提高了患者的生存质量,在社区有一定的推广应用价值。
关键词 顽固性高血压;专科医生-全科医生-患者结合模式;社区;血压控制
中图分类号:R544.1 文献标志码:A 文章编号:1006-1533(2021)22-0041-04
基金项目:上海市社区卫生协会2019社区科研项目(SWX19M15);第二轮嘉定区中医药专家社区师带徒项目(ZYY(2021-2023)-SQSDT-02);上海市同济大学医学院附属社区慢病管理科研项目(TYS2019Q003)
Analysis of application effect of “specialist-general practitioner-patient” combination mode in patients with refractory hypertension
LIU Weifang1, GE Lingyu1, CHEN Xin2, CAI Yingchao1( 1. Department of Traditional Chinese Medicine of Nanxiang Community Health Service Center of Jiading District, Shanghai 201802,
China; 2. Department of Hypertension of Ruijin Hospital Affiliated to Shanghai Jiao Tong University, Shanghai 201821, China)
ABSTRACT Objective: To explore the application effect of specialist-general practitioner-patient combination (1+1+1 combination) mode in patients with refractory hypertension. Methods: One hundred and twenty patients with refractory hypertension diagnosed and treated in high blood pressure expert clinic and general practice clinic of Nanxiang Community Health Service Center of Jiading District, Shanghai from January 2019 to September 2020 were collected and randomly divided into a control group and an observation group with 60 cases in each group. The control group was intervened by the general practitioners, and the observation group adopted the “1 + 1 + 1 combination” mode. Both groups were treated for 12 weeks, and the blood pressure control rate of the two groups before and after treatment was evaluated. Results: After treatment, the consulting room blood pressure and ambulatory blood pressure of the two groups decreased significantly (P < 0.05), however, the consulting room blood pressure and ambulatory blood pressure of patients treated with “1+1+1 combination” mode in the observation group were significantly lower than those in the control group(P<0.05), and the compliance rate of blood pressure in the observation group was also significantly better than that in the control group(P<0.05). The adverse reactions in the observation group were also better improved. Conclusion: The “1+1+1 combination” mode has more obvious advantages in lowering blood pressure for patients with refractory hypertension, higher compliance rate, better safety, and definite curative effect, and improves the quality of life of patients, which has certain popularization and application value in the community.
KEY WORDS refractory hypertension; specialist-general practitioner-patient combination mode; community; blood pressure control
顽固性高血压(refractory pertension,RH)的定义为在改善生活方式的基础上,应用了可耐受的足够剂量且合理的3种降压药物(包括一种噻嗪类利尿剂)至少治疗4周后,诊室和诊室外(包括家庭血压或动态血压监测)血压值仍在目标值之上,或至少需要4种药物才能使血压达标者[1]。一般高血压患者经过抗高血压药物治疗后血压可以控制在满意水平,而其中有15%~20%的高血压患者为RH[2]。近年来,绝大部分RH患者仍然在二、三级医院诊治,基层社区医师对RH诊治不够成熟,也不够规范。有研究显示,在我国约2.7亿的高血压患者中只有10%在大医院就诊[3],大部分高血压患者蓄积在社区卫生服务中心或村卫生室。因此推广专科医师-全科医师-患者结合(1+1+1结合)模式在社区对RH患者进行规范化管理,不仅有助于优质医疗资源下沉,提高社区医生诊治疾病的水平,还可实现社区医师对RH的规范化诊治及稳定期高血压随访的“防复一站式”服务,有效控制血压。本研究旨在探索“1+1+1”结合模式对社区RH患者干预的疗效。
1 对象与方法
1.1 对象
在2019年1月至2020年9月在上海市南翔镇社区卫生服务中心全科门诊及高血压专家门诊收治的RH患者中选取120例作为研究对象。参照随机数字表法将其分为对照组和观察组,两组均包括60例患者。对照组中有男性38例,女性22例,年龄为42~85岁,平均年龄为(66.90±8.24)岁,病程为2~50年,平均病程为(16.08±9.76)年。观察组中有男性31例,女性29例,年龄为39~80岁,平均年龄为(68.50±8.38)岁,病程为2-57年,平均病程为(17.62±11.03)年。两组性别、年龄、病程的差异均无统计学意义(P>0.05)。
RH的诊断是参照《中国高血压防治指南(2018年修订版)》的诊断标准[1]。纳入标准:(1)服用可耐受的足够剂量且合理的3种及以上降高血压药物(其中1种为利尿药)至少1个月治疗,诊室和诊室外(包括家庭血压或动态血压监测)血压未达标的高血压患者;(2)年龄18~85岁,性别不限;(3)上海嘉定区常住居民并与南翔社区家庭医生签约的患者;(4)患者知情,并同意配合定期随访。剔除标准:(1)受试者不符合标准误纳入者;(2)无法配合血压测量及随访者。本研究通过上海市嘉定区南翔镇社区卫生服务中心医学伦理委员会审批,所有患者均签署知情同意书,满足了对照实验的原则和标准要求。
1.2 方法
(1)对照组患者由没有经过专家带教或者指导的社区全科医师组(此社区全科医师均参加过上海市住院医师规范化培训,并均已参加过上海嘉定区难治性高血压规范化培训)进行常规干预,治疗和随访。(2)观察组患者由三级医院专科专家与专家带教的社区全科医师共同,形成“1+1+1结合”模式。管理内容①建立RH患者个人电子健康档案及医疗信息库,包括人口学资料及相关的医疗信息、发放家庭血压测量表、健康教育处方及完善相关检查等;②生活方式干预,如减少钠盐摄入(每人每日<6 g)、增加钾摄入、多食蔬菜水果,减少饱和脂肪和胆固醇摄入、控制体重(体重指数<24 kg/ m2;男性腰围<90 cm;女性腰围<85 cm)、戒烟、戒酒、增加运动(中等强度运动,每周4~7次,每次30~60 min)、减轻精神压力,保持心理平衡;③根据患者并发症、合并症等调整降压联合方案。首先检查多药联合方案的组成是否合理,优先选择常规剂量的肾素-血管紧张素系统(renin-angiotensin system,RAS)抑制剂(血管紧张素Ⅱ受体拮抗剂或血管紧张素转换酶抑制剂)+钙拮抗剂+噻嗪类利尿剂的“三联治疗”方案,如血压仍不能达标,可依据患者特点再加用第四种降压药,如b阻滞剂、a阻滞剂、醛固酮拮抗剂或交感神经抑制剂(可乐定),根据患者的个体差异选取相应的药物治疗方法[4];④血压仍不能得到有效控制,及时转诊瑞金医院北院查因,明确病因进行专科会诊,4周使血压达标,转回社区随访。两组均连续干预12周。
1.3 观察指标
评价两组患者治疗前后血压达标率,同时记录两组治疗前后不良反应发生情况。诊室血压达标标准为治疗后收缩压<140 mmHg,且舒张压<90 mmHg。动态血压达标标准为24 h平均血压收缩压<130 mmHg,且舒张压<80 mmHg。
诊室血压测量选用经国际标准认证合格的上臂式OMRON自动(电子)血压计(HEM-7312)测量。测量前均休息5 min,共测量2次,间隔至少1 min,取2次测量的平均值。如果2次读数相差5 mmHg,测量第3次,取后2次测量的平均值。动态血压采用经国际验证的AND动态血压监测仪(TM-2430)监测24 h,监测前、中不饮酒及咖啡或浓茶。血压仪器为自动测量,机器测量时手臂自然下垂。保持静止状态。日间每20 min测量1次,夜间每30 min测量1次。血压有效数据应至少达到80%,每小时至少有1次血压数据,取24 h平均血压。
1.4 统计学方法

2 結果
2.1 两组治疗前后血压水平比较
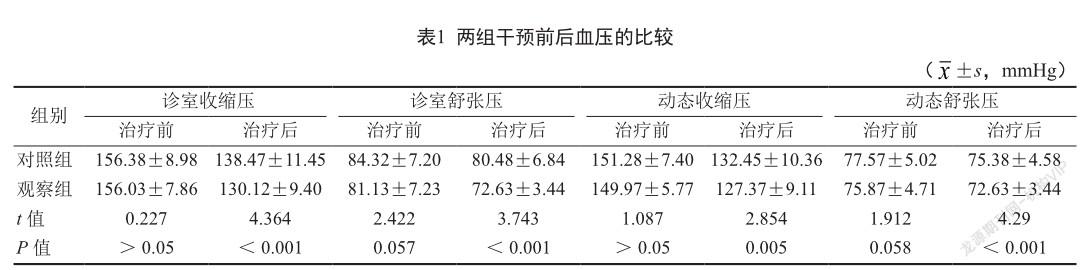
治疗前两组的诊室收缩压、诊室舒张压、动态血压收缩压、动态血压舒张压的差异无统计学意义(P>0.05)。治疗后,两组患者的诊室血压和动态血压均有明显下降,但观察组血压的下降水平均优于对照组(P<0.05),见表1。

2.2 诊治后血压控制达标情况
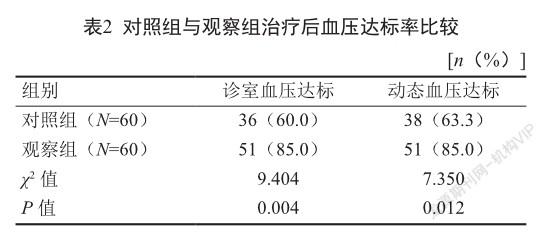
两组患者治疗前血压均未达标,治疗后诊室血压和动态血压达标率均有提高,但观察组患者的诊室血压和动态血压达标率均高于对照组(P<0.05)。观察组因血压不达标而转诊至瑞金医院就诊者共12例。由降压药物引起的不良反应如脚肿、高尿酸血症等不良反应经调整治疗方案后均已缓解或消失。对照组无转诊至瑞金医院病例,由药物引起的不良反应在疗程结束基本未解决。对照组不达标的患者在研究结束后已全部转入观察组诊治。

3 讨论
RH的长期血压升高会导致心、脑、肾等靶器官损害,从而促进临床心血管事件的发生,危及患者的生命,影响患者的生存质量[5]。选择合适的干预方式对患者的病情控制及预后有重要影响[6]。社区医师干预可在社区卫生服务中心门诊为患者提供用药、日常饮食等方面的指导干预,但干预范围及内容均受一定的限制[7]。有调查结果显示,有52%的基层医生未学过高血压防治指南,有61.6%的医务人员对高血压如何危险分层不能全面和准确地掌握,对有不同心血管危险因素的患者采用千篇一律的降压方法,并对血脂高、血尿酸高、糖耐量异常等情况未采取任何治疗措施,使相当部分的患者继续保持其致病的高危因素[8]。李娟等[9]通过对嘉善县慢病管理系统中479例RH患者进行1年的社区个体化干预观察发现,由慢病防治指导团队专家和社区医师的结合,将高血压病因、预防、治疗、危害及非药物治疗作用等知识进行多形式、反复的健康教育,实施个体化社区干预,可有助于提高患者依从性,有效控制血压。因此如何将规范的高血压防治流程及技术手段有效的传递给基层医务人员,建立完善的社区慢病防治人才培养机制,从而开展社区高血压的规范化管理,改善社区高血压防治的现状是值得重视的问题。
上海南翔镇社区全科医师均参加过上海市住院医师规范化培训,并均参加过上海市嘉定区RH规范化培训。本次研究结果显示,经社区全科医师组的干预,RH患者平均血压水平均有下降。表明住院医师规范化培训及RH培训提高了临床全科医师对RH患者的诊治水平,但达标率低于“1+1+1结合”模式。RH患者大部分已经服用三四种降压药,其调整诊治方案对全科医生确实有些棘手,故仍约有五分之二的RH患者在治疗后血压不能达到控制目标,因疾病、药物引起的副作用不能得到根本解决。“1+1+1结合”模式是由三级医院高血压科专家每月下沉社区,对社区卫生服务中心全科医师进行手把手带教,在门诊中对RH患者进行规范化诊治(即观察组的治疗中融入了三级医院优质医疗资源),包括建立健康档案,诊疗流程、血压的标准测量、动态血压监测系统的临床应用等,提高社区全科医师RH诊治水平。门诊结束后通过微信平台在线上对RH患者血压实时监测,患者随时随地在家也可根据指导意见调整降压方案,这种便捷提高了患者的依从性。对多次血压诊治后仍不达标的RH患者由下沉社区的专科医师协调安排至三级医院住院诊治,并由团队中全科医师继续随访血压,做到无缝衔接,优化了双向转诊路径。本研究结果表明,“1+1+1结合”模式有效降低了RH患者的收缩压及舒张压,观察组患者的血压达标率明显优于对照组。同时通过调整诊疗方案解决RH患者因服用多种药物引起的水肿、糖脂代谢紊乱等不良反应,提高了RH患者的生存质量。
综上所述,在社区形成“1+1+1结合”模式对RH患者规范化管理降压效果优势更明显,达标率更高,安全性较高,疗效确切,此模式同样适用于糖尿病、冠心病等慢病管理。将三级医院专家与社区全科医师对接,全科医师又与签约患者对接,将优质医疗资源与患者通过社区紧密联系起来,可极大的减轻三级医院就医难的压力,提升居民的健康指数。
虽然大部分RH患者对专家依从性很高,仍有非常少数患者心理预期达标目标宽松,不愿对饮食、运动等生活方式的做出调整,造成血压未能达标。应在“1+1+1结合”模式中对这部分患者匹配家庭医生进行监督及更频繁的健康宣教,从而提高患者对疾病的重视程度。
参考文献
[1] 《中国高血压防治指南》修订委员会. 中国高血压防治指南(2018年修订版)[J]. 心脑血管病防治, 2019, 19(1): 1-38.
[2] 郑刚. 高血压临床研究新进展[J]. 中华老年心脑血管病杂志, 2018, 20(6): 651-655.
[3] 张洪良. 基层社区高血压防治中需认清的几个误区[J]. 中国社区医师. 2016, 32(11): 184-186.
[4] 乔瑞峰, 白利华, 徐春艳. 门诊高血压患者中睡眠质量和血压控制水平及难治性高血压的相关研究[J]. 世界睡眠医学杂志, 2020, 7(2): 222-223.
[5] 孙宁玲. 《难治性高血压诊断治疗中国专家共识》要点及解读[J]. 中国循环杂志, 2014, 29(4): 241-243.
[6] Cruickshank JK, Beevers DG, Osbourne VL, et al. Heart attack, stroke, diabetes, and hypertension in West Indians, Asians, and whites in Birmingham, England[J]. Br Med J, 2019, 281(6248): 1108.
[7] 李鞍英, 賈晶晶, 吴海燕, 等. 护理干预配合饮食调护在高血压合并高脂血症患者护理中的疗效观察[J]. 四川中医, 2020, 435(2): 205-207.
[8] 苏怡茜. 基层医院高血压诊治的现状与问题[J]. 兵团医学, 2003, (1): 23-26.
[9] 李娟, 王勇, 李其龙. 嘉善县难治性高血压患者个体化社区干预的效果[J]. 中国乡村医药, 2015, 222(19): 69-70.

