胃肠道间质瘤的影像学特点及CT诊断价值
陈建新

摘要:目的 浅析胃肠道间质瘤(GIST)的影像学特点及CT诊断价值。方法 选入本次研究对象共计50例,均是2017年1月至2021年9月入院的疑似胃肠道间质瘤患者,术前进行CT检查,分析CT影像學特点,并将诊断结果与手术病理诊断结果做对比。结果 经CT检查44例患者确诊为胃肠道间质瘤,与手术病理诊断结果为金标准,经计算CT诊断灵敏度为97.67%、特异度为71.43%、准确度为94.00%。确诊为GIST的患者,CT诊断良性符合率为66.67%、恶性符合率为81.82%。GIST患者CT影像学特点:27例为不规则形、17例肿块呈圆形;肿块最大直径在4.2-15.7cm之间;有20例为不均匀实性、8例为均匀实性、2例可见钙化灶、14例为囊实性混合。2例良性GIST边缘清晰,和附近器官有着明确的分界线;15例潜在恶性GIST患者中有10例与附近器官边界不清、有5例边界清晰;27例恶性GIST患者中有23例未能确定和附近器官的关系,有4例附近器官受累,另有1例向肠系膜淋巴结转移。肿块位置:10例胃间质瘤、20例小肠间质瘤、1例直肠、3例结肠间质瘤、3例肠系膜间质肿瘤、7例未能明确部位。结论 在胃肠道间质瘤诊断中CT发挥较大作用,通过影像学特点可以准确的判断良性或恶性,还能判断肿瘤位置、肿瘤形态、肿瘤的大小、近远处转移等情况,为后续手术治疗方案确定提供资料,是值得大力宣传推广的诊断方式。
关键词:胃肠道间质瘤;CT;胃间质瘤;小肠间质瘤
【中图分类号】R730.4 【文献标识码】A 【文章编号】1673-9026(2021)13-02
在所有胃肠恶性肿瘤患者中,胃肠间质瘤(GIST)患者占比1-3%,肿瘤位置处于胃肠间叶组织,近些年发病率在逐渐升高,增长速度约为10-20万例/年[1]。针对该疾病在临床中需要及时、准确诊断,之后在制定合理的介入手术方案,才能最大程度减轻对生命健康的伤害。在众多诊断方式中,影像学技术是GIST诊断的重要方式,其中CT有着扫描范围广、扫描时间短等优势,同时还能准确鉴别GIST所处位置,评估病情的严重程度以及危险性,为疾病确诊和后续手术治疗提供更多可靠的参考资料,优化治疗效果,改善患者的预后[2]。为了更好的推广应用CT诊断GIST,本次研究筛选50例2017年1月-2021年9月本院收治的疑似GIST患者为对象,对术前CT诊断效果和影像学特点做详细阐述,具体内容报道如下:
1 资料和方法
1.1 一般资料
收集2017年1月至2021年9月在本院就诊的疑似胃肠道间质瘤患者为研究对象,共计50例。患者年龄区间34-79岁,均值(52.74±3.62)岁,其中包括21例女性患者、29例男性患者;临床症状:14例腹痛、14例腹部肿块、10例上腹部不适、12例便血。
1.1.1 纳入标准:①存在胃肠道肿块;②经血常规检验,血红蛋白、红细胞、红细胞压积等指标不同程度降低;③无CT扫描禁忌症,并与术前进行CT检查,保留完整影像学资料;④研究通过患者和家属同意,已经签订书面协议。
1.1.2 排除标准:①不能严格遵医嘱者;②因为辐射等其他原因拒绝CT检查者;③伴随精神分裂症、意识不清等精神疾病者。
1.2 方法
1.2.1 CT检查方法:所有研究对象均使用检查仪器为:GE16排、西门子双源CT机。检查前要求受检者禁食禁水至少8小时,检查前15分钟,使用浓度为2%的500-800mL泛影葡胺充盈胃肠道;患者保持仰卧体位,结合临床症状确定扫描位置。参数设置:间距为1.5cm,螺距为0.9,重建层厚为2mm,层厚为5mm,管电流为140mAs,管电压为120kV。再实施双期增强扫描时,使用高压注射器以2.5-3.0mL/s的速率向肘静脉注射浓度为300mgI/mL的造影剂100mL,注射25-30秒开始进行动脉期扫描,注射60-80秒开始进行静脉期扫描。
1.2.2 CT对肿瘤性质的判断标准:检查结束后由2名资深影像科医师进行阅片,认真观察CT征象,判断肿瘤性质。如果软组织肿块经过CT平扫,可见混杂密度或是均匀的等密度影,增强扫描后可见明显的周边强化,或是囊变、中心坏死情况,则判断为恶性。两名医师给出的诊断结果不一致时,再由第3方介入;如果结果一致则出具诊断报告。
1.2.3 病理诊断方法:均进行免疫组化、光镜检查。GIST诊断标准:S-100为阴性或弱阳性,CD34为阳性,CD117为阴性。根据细胞是否异型、细胞核是否分裂为标准判断光镜检查结果。病理诊断结果有三种,分别是潜在恶性、恶性、良性;诊断指标:①潜在恶性肿瘤诊断:肿瘤细胞排列密集、丰富,肿瘤细胞核异型明显,肿瘤内部可见出血、坏死、囊变,胃间质瘤核分裂像在5个/50HPF以上,肠间质瘤直径在4cm以上,胃间质瘤直径在5.5cm以上;②恶性肿瘤诊断:肿瘤呈浸润性,或是肿瘤向附近淋巴结或是近处、远处器官转移。如果有1项潜在恶性指标,最终结果为潜在恶性;如果有至少2项潜在恶性指标,或是1项恶性指标,最终结果为恶性;如果无上述两种指标,最终结果为潜在恶性。
1.3 观察指标
1.3.1 对比CT和手术病理诊断胃肠道间质瘤良恶性结果,并计算诊断符合率。
1.3.2 分析50例研究对象的CT确诊胃肠道间质瘤的结果,将手术病理诊断结果做为金标准,计算CT诊断的灵敏度、特异度和准确度。
1.3.3分析所有胃肠道间质瘤患者的CT影像学特点。
1.4 统计学分析
所有数据用SPSS24.0软件整理,定量资料行t检验,用()表示,定数资料行x2检验,用率(%)表示,统计学意义成立时P<0.05。
2 结果
2.1 所有疑似胃肠道间质瘤患者CT诊断结果
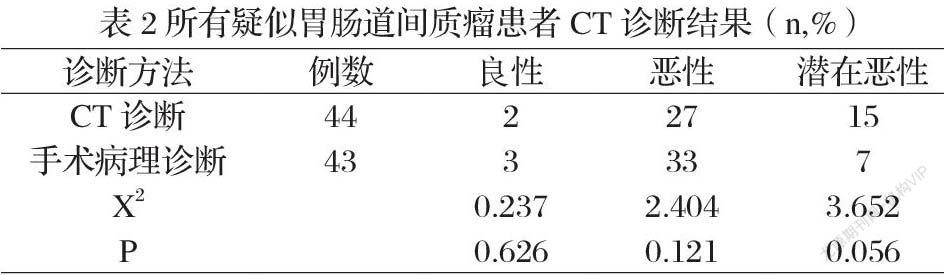
50例患者经过手术病理检查43例确诊为GIST,CT检查确诊44例。与手术病理诊断结果对比,CT诊断灵敏度为97.67%(42/43)、特异度为71.43%(5/7)、准确度为94.00%(47/50)。見表1
2.2 对比CT和手术病理诊断胃肠道间质瘤良恶性结果
确诊为胃肠道间质瘤的患者经手术病理诊断,2例为良性、27例为恶性、15例为潜在恶性;CT定性诊断符合率方面,良性符合率为66.67%(2/3)、恶性诊断符合率为81.82%(27/33)。见表2
2.3 胃肠道间质瘤患者的CT影像学特点分析
44例胃肠道间质瘤患者都为外生性肿块,CT影像学特点如下:①在肿块形态方面,17例肿块呈圆形,27例为不规则形;肿块最大直径在4.2-15.7cm之间;肿块密度方面,有20例为不均匀实性、8例为均匀实性、2例可见钙化灶、14例为囊实性混合。均匀实性肿块患者经过增强扫描,有4例不均匀性强化、4例明显均匀性强化,内部可见斑点状坏死灶。2例良性患者肿块形态均为类圆形,最大直径小于5cm,密度、大小、形态等与恶性存在显著差异。②44例胃肠道间质瘤都是腹腔内肿块,体积较小的肿块在CT图像中未能清晰显示向消化道腔内突出的部分。其中10例胃间质瘤患者中,有9例为腔内外混合性肿块,1例良性患者为腔外型肿块,与胃壁相连,胃壁增厚,与正常胃壁相比较在增强扫描时稍强。20例小肠间质瘤患者中,有4例肿块与小肠广基接触,表明小肠为肿块来源,同时可见局部肠壁偏心性增厚、扩张。1例直肠、3例结肠间质瘤主要是向腔外生长,均为混合性。7例未能明确来源部位和3例肠系膜间质肿瘤均为恶性。③2例良性GIST边缘清晰,和附近器官有着明确的分界线;15例潜在恶性GIST患者中有10例与附近器官边界不清、有5例边界清晰;27例恶性GIST患者中有23例未能确定和附近器官的关系,有4例附近器官受累,另有1例向肠系膜淋巴结转移。
3 讨论
在临床中胃肠道间质瘤发生率并不高,患者主要集中在中老年群体中,大部分患者无明显症状,一般都是在体检或是其它胃肠道手术时才发现患病。即使患者有不适症状也缺乏特异性,以腹部包块、呕血黑便、机体消瘦、腹胀腹痛、上腹部不适等症状为主,上述症状的出现与肿瘤良恶性、大小、发生部位的不同存在一定关系[3]。GIST常发生部位是,食管和阑尾、结直肠、小肠、胃部,发生率分别是2%、5%、25-35%、60-70%,另外也有极少数发生在腹膜、肠系膜、腹膜后[4]。如果是恶性GIST患者在血液循环和种植等因素影响下,容易向着肝脏、腹膜、肺部等器官转移[5]。根据肿瘤和胃肠道壁管之间的关系进行类型划分,主要有胃肠道外型、浆膜下型、肌壁间型、黏膜下型[6];其中胃肠道外型肿瘤的起源部位是胃肠道管壁以外相关的腹内其他部位;浆膜下型肿瘤起源是浆膜下,管壁基底与肿瘤蒂相连,向壁外突出;肌壁间型的特点是可见向腔内外生长;黏膜下型肿瘤特点是向腔内突出生长,通过蒂与管壁连接[7]。
如果胃肠道管壁肌层内分布的肿块,在生长过程中会向腔内突出,让黏膜隆起,就容易引发溃疡。向腔内突出的肿瘤有部分为息肉状,与基底是依靠蒂连接。部分肿瘤会向浆膜外、浆膜下生长,但是主体在壁外,只通过细蒂与胃肠道管壁相连,也就让处在肠系膜浆膜下、结膜下、网膜下、胃下的肿瘤主体产生,部分表现与肠系膜或大网膜肿块相似[8]。大多数GIST为膨胀性生长,肿块内部可见出血、坏死、囊性变等情况;肿块呈孤立性圆形或是椭圆形,有着清晰的边界,少数为分叶状或多发[9]。
尽管患者经过手术治疗能够获得良好的预后效果,但是患者如果存在高危因素,术后还是容易复发。为了保证手术质量,最大程度清除高危因素,降低患者术后复发率,就要在术前有明确的诊断,对病情有全面的认识,再以此为依据制定更加可靠的手术方案。以往在临床诊断中主要是按照平滑肌瘤、平滑肌母细胞瘤、平滑肌肉瘤等标准来判断,但是在电镜和免疫组织化学研究中发现,GIST病灶内部主要是由梭形细胞、上皮样细胞组成,数量不等,不存在平滑肌细胞[10]。根据组织学形态、免疫学表现以及电镜特点,可以将GIST分成四种类型,分别是平滑肌和神经双向分化型、未分化型、平滑肌分化型、神经分化型[11]。
CT是目前诊断GIST主要影像学技术,在平扫过程中可以反映肿瘤和胃肠壁之间的关系,肿块便捷清晰光整,为类圆形,一部分呈分叶状,疾病是尺寸巨大的恶性GIST,对附近组织的浸润程度也比较轻,只能看到与附近组织边界模糊不清[12]。如果是良性GIST患者,一般肿瘤直径不超过5cm,大部分为密度不均匀[13]。如果是恶性GIST患者,则肿瘤直径在5cm以上,密度不均匀,病灶内部存在变性坏死、囊变,可见低密度影[14];肿块黏膜面溃疡比较多见,经过观察,如果溃疡深且大,说明肿瘤内部出现气液平面[15]。经肘静脉注射对比剂后,进行增强扫描,可见肿块实质部分有明显或是中度强化,而且恶性GIST一般强化不均匀,部分患者会累及附近器官和组织,比较少见向淋巴结转移的病灶,多见向肝脏、腹膜等部位转移的病灶。在本次研究中,50例疑似GIST的患者经过CT检查确诊44例,诊断灵敏度为97.67%、特异度为71.43%、准确度为94.00%;与手术病理诊断结果对比,良性符合率为66.67%、恶性符合率为81.82%。上述结果说明,CT诊断有着较高的灵敏度,诊断效能好,还能比较准确的区分肿瘤的良性和恶性。主要是因为,CT检查能够弥补X线片等影像学手段的不足,干扰因素少,能同时查看肠腔外、肠腔内的情况,提高早期肿块检出率和GIST确诊率;同时还能为肿块内部结构特点、病发部位、周围脏器浸润等情况提供更多影像信息,方便进一步进分析GIST的表现,从而准确鉴别良性和恶性。
综上所述,在胃肠道间质瘤诊断中CT发挥较大作用,通过影像学特点可以准确的判断良性或恶性,还能判断肿瘤位置、肿瘤形态、肿瘤的大小、近远处转移等情况,为后续手术治疗方案确定提供资料,是值得大力宣传推广的诊断方式。
参考文献:
[1]邢金子,郝丽,秦绪杰. 多层螺旋CT影像诊断中老年胃肠道间质瘤的价值[J]. 中国当代医药,2019,026(025):171-173.
[2]蒋明巧,韩福刚,罗丽. 胃肠道间质瘤的CT表现分型及意义初探[J]. 临床放射学杂志,2020,v.39;No.356(03):77-80.
[3]胡东,哈九大,王东海,等. 多排螺旋CT增强扫描对胃肠道间质瘤的影像诊断[J]. 中国实验诊断学,2019,023(008):1376-1378.
[4]路鸣,魏赟,史红媛,等. CT纹理分析在鉴别胃肠道异位胰腺和直径小于3 cm的间质瘤中的应用价值[J]. 临床放射学杂志,2020,39(03):493-496.
[5]黄送,李玉林,樊妮娜. 多排螺旋CT在胃肠道间质瘤定性,定位诊断中的价值[J]. 广州医科大学学报,2019,v.47;No.229(05):38-40+44.
[6]寻航,王立兵,孟德杰. MPR及CTA诊断胃肠道间质瘤的价值[J]. 中国中西医结合影像学杂志,2020,018(003):281-283.
[7]孟建民,陳立光. 基于增强CT的胃肠道间质瘤纹理分析对术前危险度分级的预测价值简[J]. 医学影像学杂志,2019,29(3):420-424.
[8]唐雪松,周宇. 基于增强CT的胃肠道间质瘤纹理分析对术前危险度分级的预测价值[J]. 新疆医科大学学报,2019,42(01):97-101.
[9]龚海鹏. 胃肠道间质瘤患者的CT及MR表现及其影像学诊断价值分析[J]. 影像研究与医学应用,2019,003(018):68-69.
[10]全志成,邱强,许欣. 良,恶性消化道间质瘤MSCT影像学表现及其病理对照分析[J]. 中国CT和MRI杂志,2020,18(8):141-143.
[11]袁芬,刘震,李泽然,等. CT增强鉴别诊断腹内型韧带样纤维瘤病与胃肠道间质瘤的价值[J]. 医学影像学杂志,2020,v.30(03):106-110.
[12]何蕙香,杜振双,胡清福,等. 64层螺旋CT对胃肠道间质瘤的临床诊断价值[J]. 中国现代普通外科进展,2020,v.23(11):57-59+63.
[13]魏磊,刘世超,李颖. 飞利浦64-MSCT检查对胃肠道间质瘤的诊断价值[J]. 河南医学研究,2019,028(024):4540-4541.
[14]任采月,王升平,任敏,等. CT纹理分析在胃肠间质瘤危险度分级价值的初步研究[J]. 实用放射学杂志,2019,035(002):228-231.
[15]孟美玲,房良,刁泽园,等. 胃肠道间质瘤CT表现与Ki-67指数及危险分层相关性[J]. 青岛大学学报(医学版),2020,056(001):P.17-21.

