介入治疗膜周部室间隔缺损术后传导阻滞的危险因素再分析
邢子琳,张 浩,孙 伟,张海锋,2,雍永宏,杨 荣,盛燕辉,2,孔祥清,2
1南京医科大学第一附属医院心血管内科,江苏 南京 210029;2南京医科大学附属苏州医院心血管病中心,南京医科大学姑苏学院,江苏 苏州 215008
室间隔缺损是最常见的先天性心脏病之一,其中膜周部室间隔缺损(perimembranous ventricular sep⁃tal defect,pmVSD)约占80%[1]。2002 年Hijazi 等将Amplatzer封堵器首次应用到介入封堵pmVSD后,因创伤小、术后恢复快等优点,该术式迅速得到应用和推广[2]。由于pmVSD与心脏传导束在解剖上相临近,传导阻滞是介入治疗pmVSD术后最常见的并发症之一[3],术后发生高度房室传导阻滞且不恢复的患者需要外科手术取出封堵器甚至起搏治疗[4]。预防pmVSD封堵术后传导阻滞的发生一直是介入治疗工作的重点和难点,国内外尚没有统一的诊疗策略。由于接受pmVSD封堵术的患者普遍年轻,且术后存在发生高度房室传导阻滞的风险,美国食品及药物管理局至今未批准任何类型的封堵器用于介入封堵pmVSD[4-5]。
南京医科大学第一附属医院心血管内科是国内最早开展先天性心脏病介入治疗的医院之一[6-7],2011 年本科室分析了从2003 年1 月—2007 年12 月接受pmVSD介入治疗并随访1年的数据(以下简称“2011年分析”),结果表明,pmVSD上缘与主动脉瓣右冠瓣的距离(distance from the aortic valve to the defect,DAVD)过长、pmVSD下缘与三尖瓣隔瓣的距离(dis⁃tance from lower rim of the defects to the septal leaflet of the tricuspid valve,DDSTV)过短、封堵器直径与pm⁃VSD直径的差值过大是术后传导阻滞的主要原因[8]。2011年《常见先天性心脏病介入治疗中国专家共识》中pmVSD 介入治疗适应证要求DAVD≥2 mm[9],尚未有指南或专家共识对DDSTV进行推荐。为了预防术后传导阻滞发生,结合2011年分析结果及专家共识,2012年后对pmVSD封堵手术做如下改进:①入选pmVSD 患者术前超声心动图测量DDSTV≥2.5 mm;②采用对称型封堵器(北京华医圣杰有限公司),选用封堵器型号直径与pmVSD破口直径的差值<3 mm。本文分析了2012年1月—2020年7月期间成功接受介入封堵pmVSD的患者术后发生传导阻滞的情况。
1 对象和方法
1.1 对象
连续入组2012年1月—2020年7月期间在南京医科大学第一附属医院心血管内科成功接受介入封堵的196例患者,其中,男80例(40.8%),女116例(59.2%),平均年龄(25.8±15.1)岁。
1.2 方法
1.2.1 临床资料收集
本研究的手术方式和随访内容等与2011 年分析[8]相似。分别穿刺股静脉和股动脉置入导管,行右心导管测量右房室腔压及肺动脉压,行左室造影评估室间隔缺损后,建立轨道送入释放封堵器。术后连续7 d行心电图检查,术后5 d和术后1、3、6、12个月行24 h动态心电图及超声心动图检查。
对术前评估及术中测量做出调整:术前统一通过经胸超声心动图在胸骨旁大动脉短轴切面测量DDSTV(图1);术中左心室造影增加测量pmVSD 封堵前基底部直径、破口直径、瘤体长度(图2),其中未形成膜部瘤的pmVSD 的基底部直径与破口直径相等,瘤体长度为0 mm;根据封堵器左盘位于pm⁃VSD的基底部左侧或pmVSD膜部瘤瘤内,将封堵方式分为基底封堵和瘤内封堵(图3);增加测量封堵术后封堵器实际的左盘直径、右盘直径、腰部直径、腰部长度(图4);用封堵器型号直径与封堵后封堵器的腰部直径的差值(diameter difference between the occluder and wasit,DDOW)取代封堵器型号直径与pmVSD破口直径的差值,更能反映封堵器释放后周围组织的受压程度。
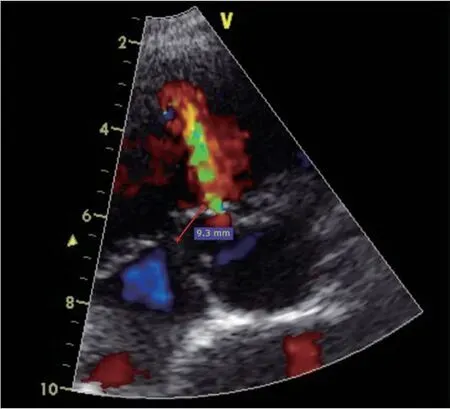
图1 经胸超声心动图大动脉短轴切面DDSTV测量图Figure 1 DDSTV measurement of short axis section of aorta by transthoracic echocardiography

图2 pmVSD封堵前左心室造影各参数测量图Figure 2 Measurement of parameters by left ventricular angiography before closure of pmVSD
图3 封堵方式判断示例Figure 3 Example for the judgment of occlusion method

图4 pmVSD封堵后左心室造影各参数测量图Figure 4 Measurement of parameters by left ventricular angiography after closure of pmVSD
1.2.2 传导阻滞治疗
结合专家共识[9]及临床实际情况,对于术中出现持续的完全性左束支传导阻滞或高度房室传导阻滞的患者,予地塞米松5 mg 静脉推注,待传导阻滞恢复后继续封堵,术后予严密心电监测。对于术后7 d内出现的新发传导阻滞患者,予地塞米松5 mg静脉推注治疗3~5 d,并心电监测。
1.3 统计学方法
采用IBM SPSS Statistics 25统计分析软件,计量数据用均数±标准差()表示,计量数据呈正态分布且方差齐时采用t检验,非正态分布或方差不齐时采用秩和检验;计数资料采用例数(百分比)[n(%)]表示,组间比较根据实际情况使用χ2检验或者Fisher 确切概率法;危险因素与术后新发传导阻滞危险性高低的关系采用Logistic 单因素和多因素回归分析。上述比较均为双侧检验,P<0.05 为差异有统计学意义。
2 结果
2.1 术后传导阻滞发生及转归
196 例入组患者通过门诊及电话全部完成随访,男80 例(40.8%),女116 例(59.2%),平均年龄(25.8±15.1)岁。术后新发传导阻滞18 例(18/196,9.2%),其中与术中操作损伤相关的传导阻滞1 例(1/196,0.5%)。从传导阻滞的种类构成上看,新发完全性或不完全性右束支传导阻滞15 例(15/18,83.3%),其中1例合并Ⅰ度房室传导阻滞,1例合并左前分支传导阻滞;其余3 例中新发Ⅰ度房室传导阻滞2 例(2/18,11.1%),新发室内传导阻滞1 例(1/18,5.6%)。传导阻滞初发时间集中在术后5 d 内,共15 例(15/18,83.3%),初发时间的中位数为3 d,最早出现在术中,最迟出现在术后32 d。经随访,所有患者的新发传导阻滞在2个月内恢复。
2.2 术后传导阻滞危险因素
传导阻滞组与无传导阻滞组相比,DAVD 更长[(7.56±5.31)mmvs.(4.60±3.38)mm,P=0.026],DDSTV 更短[(5.76±1.99)mmvs.(6.96±2.47)mm,P=0.022],破口直径更大[(4.28±2.69)mmvs.(3.29±1.46)mm,P=0.040],采用基底封堵的占比更大(OR=0.116,95%CI:0.015~0.890,P=0.014)。患者的年龄、性别、心脏房室腔大小、封堵器各参数、DDOW、手术及X 线曝光时间在两组间差异无统计学意义(表1)。
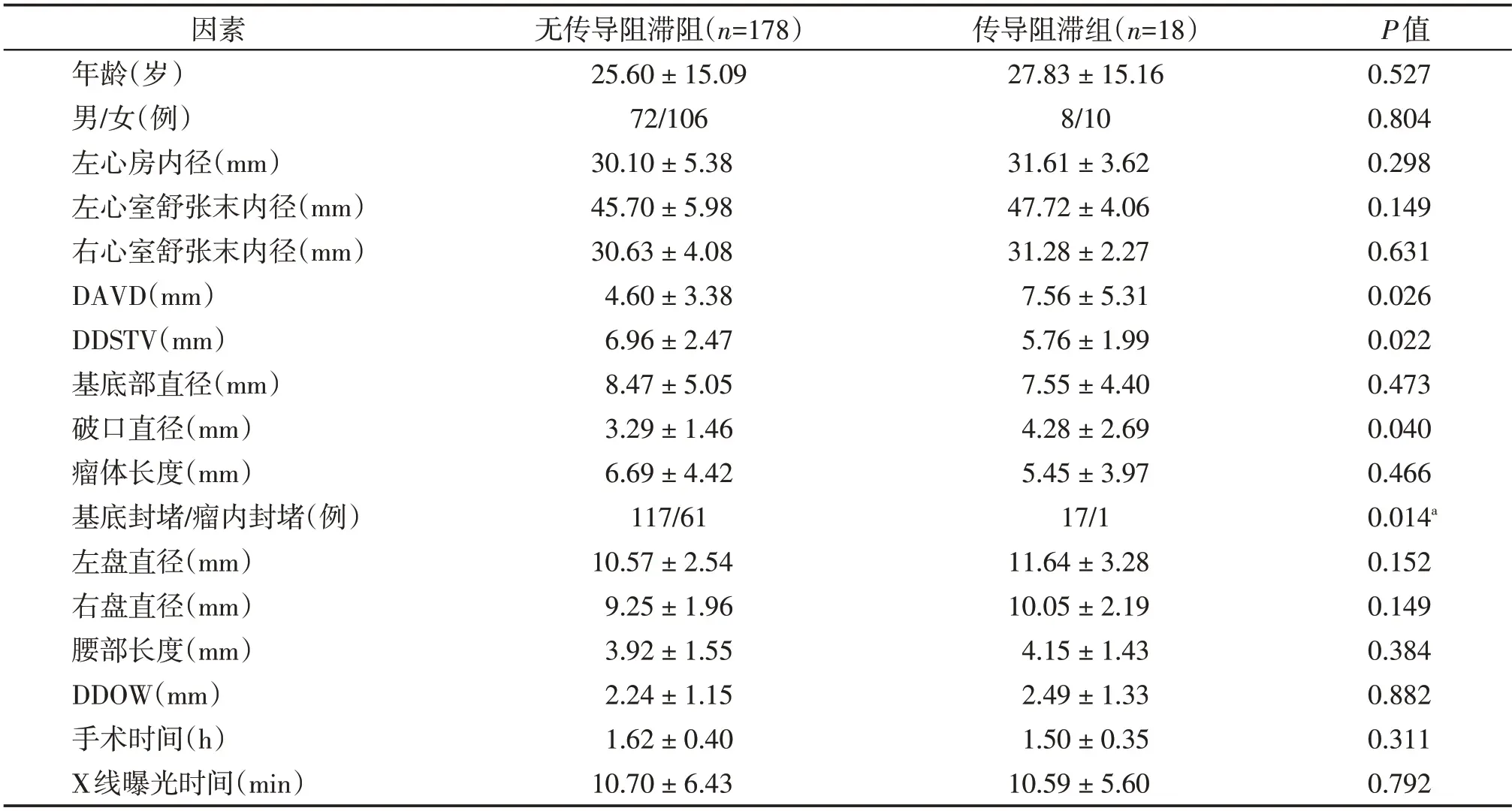
表1 pmVSD介入封堵术后传导阻滞危险因素分析Table 1 Analysis of risk factors of post⁃procedure heart blocks after transcatheter closure of pmVSD
2.3 亚组间pmVSD各参数比较
按封堵方式将患者分为瘤内封堵组和基底封堵组,传导阻滞主要发生在基底封堵组。仅有1 例瘤内封堵的患者术中出现了完全性右束支传导阻滞合并左前分支传导阻滞,经地塞米松治疗后,于1 d后恢复。基底封堵组与瘤内封堵组相比,DAVD更 长[(5.50±3.91)mmvs.(3.50±2.71)mm,P<0.001],DDSTV 更 短[(6.37±1.98)mmvs.(7.89±3.00)mm,P=0.001],破口直径更小[(3.25±1.67)mmvs.(3.67±1.49)mm,P=0.015,表2]。
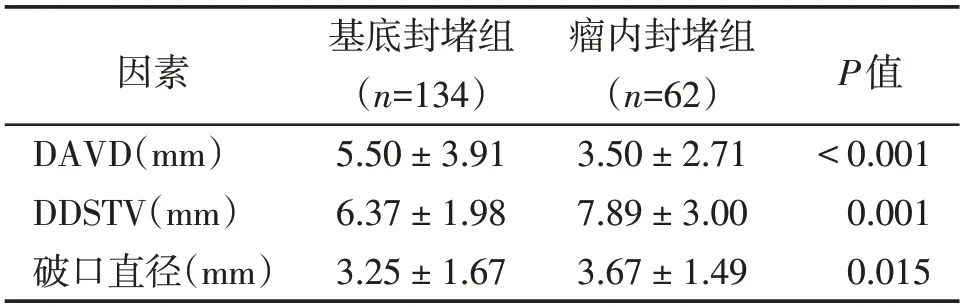
表2 基底封堵亚组与瘤内封堵亚组pmVSD各参数比较Table 2 Comparison of pmVSD parameters between basal occlusion subgroup and in tratumoral occlusion subgroup
2.4 基底封堵亚组术后传导阻滞危险因素的分析
在总体分析中,DAVD、DDSTV和破口直径在传导阻滞组与无传导阻滞组间存在差异,故在分析基底封堵亚组时,将DAVD、DDSTV 和破口直径纳入分析。传导阻滞组与无传导阻滞组相比,破口直径更大[(4.19±2.74)mmvs.(3.12±1.42)mm,P=0.020],DAVD及DDSTV在两组间无显著差异(表3)。单因素Logistic 回归分析显示,DAVD 和破口直径越大,术后发生传导阻滞的风险越高。多因素Logistic回归分析的结果显示,DAVD(OR=1.162,95%CI:1.030~1.310,P=0.015)和破口直径(OR=1.369,95%CI:1.047~1.790,P=0.022)与术后传导阻滞有关,两个指标为影响术后传导阻滞发生的独立影响因素(表4)。

表3 基底封堵亚组pmVSD介入封堵术后传导阻滞危险因素分析Table 3 Analysis of risk factors of post⁃procedure heart blocks after transcatheter closure of pmVSD in basal occlusion subgroup
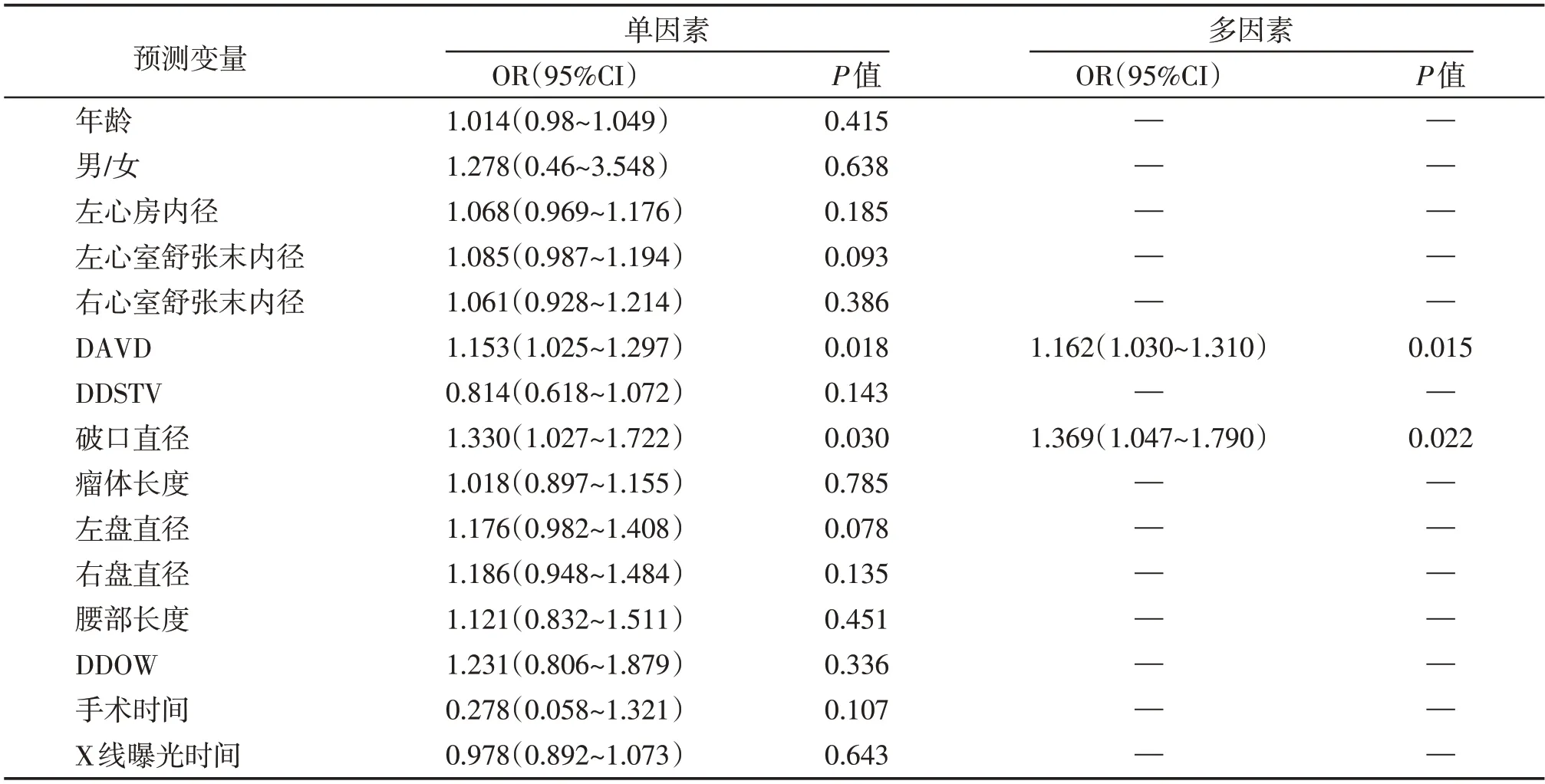
表4 基底封堵亚组单因素和多因素Logistic回归分析Table 4 Univariate and multivariate logistic regression analysis of risk factors in basal occlusion subgroup
3 讨论
希氏束的穿透部穿过中心纤维体走行在膜部室间隔的后缘和下缘,向前和向下延伸至肌部室间隔的顶端,沿肌部室间隔顶部走行5~10 mm 后,分裂出左束支,另一支延伸并穿过室间隔到达右侧心内膜下形成右束支[10]。pmVSD是缺损超出膜部,向流入道间隔、肌小梁间隔和流出道间隔扩大而形成的,传导束走行位置离前两种pmVSD 的距离较近。解剖上,偏向流入道间隔、肌小梁间隔的pmVSD 距离三尖瓣隔瓣较近,距离主动脉瓣较远,偏向流出道的pmVSD距离三尖瓣隔瓣较远,距离主动脉瓣较近[11]。因此DAVD 越长、DDSTV 越短,pmVSD 边缘距离传导束越近,术中损伤传导束的风险越大,这与2011年分析中的结论一致[8]。
国内外文献报道pmVSD 介入封堵术后传导阻滞的发生率为9.7%~34.4%,其中高度房室传导阻滞发生率为0%~4.8%[12-18],术后新发传导阻滞不恢复者为0%~10.6%[12-14,17-18]。在制定标准排除DDSTV过短的患者后,本研究中术后传导阻滞的情况较2011 年分析明显改善。2011 年分析中传导阻滞的总发生率为14.5%,本研究中发生率为9.2%。2011年分析中新发高度房室传导阻滞4例(4/228,1.8%)和完全性左束支传导阻滞3 例(3/228,1.3%),在本研究中均未发生。2011 年分析中传导阻滞未恢复者10 例(10/228,4.4%),本研究中新发传导阻滞均恢复。由于2011年分析中患者平均年龄为13.8岁,因年龄小,故未和本组数据进行对比分析。
pmVSD 合并膜部瘤者,文献报道的瘤内封堵占比为26.7%~61.8%[14,19],传导阻滞发生率明显下降,甚至不发生传导阻滞。亦有文献报道合并膜部瘤增加传导阻滞发生[20],可能原因为入组患者年龄偏小(平均10 岁),为完全封堵pmVSD 而选择基底封堵,当时国内主要为偏心封堵器,下端长,容易对靠三尖瓣的膜部间隔产生较强的压迫作用,损伤传导系统。本研究发现术后传导阻滞主要发生在基底封堵组,瘤内封堵组唯一1 例新发传导阻滞与术中操作损伤相关。该患者第一次尝试封堵时所选封堵器偏大,可能牵拉左室面进瘤过程中,左室面对缺损口靠三尖瓣部位间隔压迫,出现传导阻滞,换小型号长腰封堵器封堵成功,传导阻滞1 d 后恢复。膜部瘤主要为增生的纤维结缔组织,很少有传导束通过,瘤内封堵时,整个封堵器对pmVSD基底部边缘室间隔不产生压迫,不容易损伤传导系统,因此分析DAVD、DDSTV 对传导阻滞的影响意义不大,在今后介入封堵术前筛选患者时,术前超声评估为膜部瘤,预判可以进行瘤内封堵的病例,对DAVD 和DDSTV 可不做限制。对于基底封堵的患者,与2011 年分析不同的是,DDSTV 不再是传导阻滞发生的危险因素,说明我科制定的关于DDSTV 的排除标准对减少和减轻术后传导阻滞的发生有积极作用。DAVD 和破口直径为传导阻滞的危险因素,DAVD 长、破口直径大的患者术后新发传导阻滞的风险更高,应采取更严密的监测手段。
虽然2011年分析表明选择偏心型封堵器或对称型封堵器术后传导阻滞的发生率无统计学差异[8],但亦有研究表明选择偏心封堵器会提高各类传导阻滞的发生率[21-22]。其原因是偏心型封堵器下缘较长,腰长较短,更容易压迫损伤传导束。Zhou 等[23]的研究表明和短腰封堵器相比,选择长腰封堵器可减少高度房室传导阻滞的发生。本研究对封堵器类型的选择进行改进,均采用对称型封堵器,对瘤体直径长的患者选用长腰对称型封堵器。在确保封堵成功的基础上,尽量选择型号小的封堵器。与2011年分析不同的是,DDOW在传导阻滞组与未传导阻滞组中不再有显著差异。说明本研究中对封堵器型号的选择更合适,有效改善了术后传导阻滞的发生。
本研究存在一定局限性,如单中心且样本量较少,尤其是传导阻滞组,未来制定统一的入排和手术标准,多中心纳入病例观察;随访时间较短,可能忽略迟发性术后传导阻滞,应延长随访时间。
本研究提示DDSTV≥2.5 mm 的入选标准和封堵器型号直径与pmVSD破口直径的差值<3 mm的选用标准对减少和减轻术后传导阻滞的发生有积极作用。基底封堵组的传导阻滞发生率较高,对DAVD和破口直径过大的pmVSD患者,术后应严密监测。

