肺透明膜病患儿发生支气管肺发育不良的影响因素分析
叶柳清,陈广明,李明耀
(中山市博爱医院 新生儿科,广东 中山 528402)
肺透明膜病(HMD)又被称为呼吸窘迫综合征,高发于早产儿,多于出生后4~12 h内出现呼吸困难、进行性呼吸衰竭、发绀等症状,干预不及时易导致新生儿死亡[1-2]。HMD发病机制较为复杂,主要与新生儿肺泡表面活性物质缺乏、肺部发育不成熟有关,随着病情进展会引起多种并发症,支气管肺发育不良(BPD)是其严重并发症之一,影响患儿预后。HMD合并BPD会使患儿肺损伤加重,增加临床治疗难度,影响正常发育,因此全面分析HMD患儿发生BPD的影响因素,对预防BPD有重要意义[3]。鉴于此,本研究探讨HMD患儿发生BPD的影响因素,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2018年1月至2020年12月我院收治的HMD患儿451例,其中男246例,女205例;胎龄27~38周,平均胎龄(32.25±2.07)周;体重0.8~3.12 kg,平均体重(1.53±0.31)kg。纳入标准:①HMD经胸部X线检查确诊;②无先天性疾病;③临床资料完整。排除标准:①存在缺氧缺血性脑病;②伴有严重畸形;③合并败血症;④存在内分泌系统疾病。本研究经医学伦理委员会批准。
1.2 研究方法入选的HMD患儿根据是否并发BPD分为BPD组与非BPD组,通过胸部X线检查进行判断,以实质性条纹与过度膨胀作为变化特征。统计两组的胎龄、出生体重、宫内感染、胎膜早破、肺出血、机械通气时间等资料,分析HMD患儿发生BPD的影响因素。
1.3 统计学分析采用SPSS 22.0统计软件处理数据。计量资料以±s表示,采用t检验;计数资料以%表示,采用χ2检验;多因素采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 BPD发生情况451例HMD患儿中,有80例发生BPD,发生率为17.74%。
2.2 HMD患儿发生BPD的单因素分析BPD组的胎龄≤32周、出生体重≤1.5 kg、合并宫内感染、肺出血、机械通气时间>6 d占比均高于非BPD组,差异有统计学意义(P<0.05);两组的胎膜早破占比比较,差异无统计学意义(P>0.05)。见表1。

表1 HMD患儿发生BPD的单因素分析结果[n(%)]
2.3 HMD患儿发生BPD的多因素分析Logistic回归分析显示,胎龄≤32周、出生体重≤1.5 kg、合并宫内感染、肺出血、机械通气时间>6 d是HMD患儿发生BPD的独立危险因素(P<0.05,OR>1)。见表2。
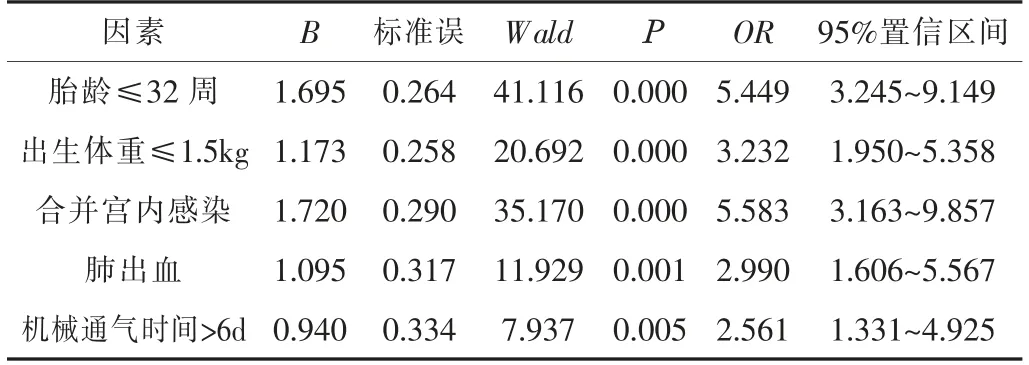
表2 HMD患儿发生BPD的多因素分析结果
3 讨论
HMD为新生儿常见疾病,发病后随着肺不张的加重,会引发呼吸衰竭、呼吸暂停等严重并发症,是导致新生儿死亡的重要原因[4]。目前临床治疗HMD以呼吸机、肺表面活性物质为主,能够改善患儿症状,控制病情。但HMD合并BPD会诱发慢性呼吸衰竭,增加临床治疗难度,影响患儿预后[5]。分析HMD患儿发生BPD的危险因素对预防BPD的发生有重要意义。
HMD并发BPD的具体病机尚未完全明确,导致临床预防、治疗难度较大,为更好地预防该并发症的发生,控制患儿病情进展,应对诱发BPD的危险因素进行深入分析[6]。本研究结果显示,451例HMD患儿中,有80例发生BPD,发生率为17.74%;Logistic回归分析显示,胎龄≤32周、出生体重≤1.5 kg、合并宫内感染、肺出血、机械通气时间>6 d是HMD患儿发生BPD的独立危险因素。以上结果提示HMD患儿易并发BPD,胎龄≤32周、出生体重≤1.5 kg、合并宫内感染、肺出血、机械通气时间>6 d是其独立危险因素,临床应针对高危因素加强治疗与预防,以降低BPD发生率。分析原因为:①胎龄小是导致BPD发生的重要因素,这是因为胎龄较小者在宫内发育时间短,肺功能未完成良好发育,肺泡缺乏表面活性物质,使得肺泡表面张力变大,肺泡内压不稳,增加BPD发生风险。另外,胎儿胎龄越小,出生体重也相对越轻,生理功能发育均不完善,降低机体免疫功能,易受致病菌入侵[7]。②胎儿出现宫内感染表明母体存在感染情况,免疫机制明显受损,胎儿无法获得免疫因子,导致BPD高发。③肺出血与早产、感染、缺氧等关系密切,肺部供氧不足则会引发出血,增加BPD发生风险。④机械通气是治疗HMD最有效的方法,但有研究[8]表明,长时间进行机械通气治疗会增加肺部感染风险与致病风险,造成肺部损伤,增加BPD发生率。
针对HMD患儿发生BPD的危险因素,临床可通过以下干预措施进行预防:①孕期加强指导,嘱咐孕妇合理运动、健康饮食、定期产检,积极预防妊娠并发症,避免早产、胎儿宫内发育延迟、宫内感染等发生。②确诊为HMD后需积极治疗,在保障有效治疗的前提下尽量缩短机械通气时间,以减轻肺部损伤,降低感染风险。③加强新生儿营养干预,以改善生理状况,增强机体免疫力,加快各系统功能发育。④积极进行抗感染预防治疗,避免感染加重,影响治疗效果。
综上所述,胎龄≤32周、出生体重≤1.5 kg、合并宫内感染、肺出血、机械通气时间>6 d会增加HMD患儿发生BPD的风险,临床需加强管理,以预防BPD的发生,改善患儿预后。

